Бронхит и пневмония педиатрия
Эти вирусно-бактериальные заболевания нижних дыхательных путей развиваются на фоне респираторных инфекций. Любое респираторное заболевание верхних дыхательных путей (носоглотка, гортань, трахея) может осложниться бронхитом, пневмонией (воспаление легких) при понижении иммунитета на фоне недостаточного питания, ухода, переохлаждения, отсутствии чистого воздуха (курение, угар и др.). Бронхиты подразделяются на острые, рецидивирующие (повторные эпизоды) и хронические. Соответственно по срокам это – 3-7 дней, 3-4 обострения в течение одного года и кашель, длящийся 3 и более месяцев в году.
Острым бронхитом болеют дети всех возрастов, который может быть осложнением респираторного заболевания уже к концу недели (6-7 дней), температурные колебания зависят от степени интоксикации, наличия аллергического фона.
Течение острого бронхита может быть легким, когда клинические проявления (в первую очередь, кашель) купируются (проходят) в течение 7-10 дней. Однако бронхит у детей до 3 лет может протекать с обструкцией (сужение, спазмы), а у детей до 12 месяцев особо опасно развитие бронхиолита (воспаление, отек и в результате сужение мелких бронхов, когда может быть остановка дыхания).
Крайне недопустимо, считая острый бронхит легким заболеванием, проводить неполноценное лечение, что приводит к повторным эпизодам и переходу в хроническое состояние. Это начало инвалидизации ребенка (любого возраста!). Ведущим симптомом бронхита (как и пневмонии) является кашель, вначале сухой, порою мучительный (спатический), без мокроты. Далее кашель становится влажным с мокротой слизистой, прозрачной (уже с 5-6 дня болезни), причем дети до 3 лет обычно заглатывают ее. Если в первые дни болезни кашель – это защитный механизм очищения бронхов, то уже с появлением мокроты и при неправильном (неполноценном) лечении могут развиться тяжелые поражения бронхов вплоть до развития пневмонии. Если кашель влажный, с мокротой, непременно надо грамотно лечить по назначению врача, чтобы мокрота не застаивалась, не сгущалась, применять все нообходимые меры по ее своевременной эвакуации из дыхательных путей. Так как закупорка дыхательных путей вязкой трудноотделяемой мокротой, приводит к тяжелым осложнениям.
При лечении на дому можно давать все средства, смягчающие кашель и разжижающие мокроту (травяные настои, сиропы, молоко с содой, с медом и др.), физические методы , способствующие эвакуации мокроты (бронхо-пульмональный массаж, постуральный дренаж), соблюдать гигиенический режим — чаще проветривать комнату, выводить на прогулку (если нет температуры).
При высокой температуре давайте жаропонижающие препараты (парацетамол, нурофен, тиленол и др. в виде сиропов и свечей). Нельзя заниматься самолечением, бесконтрольно и без назначения врача давать ребенку антибиотики. С первых дней кашля обращайтесь к врачу.
Пневмония (воспаление легких) развивается при неправильном уходе и лечении больных с респираторной патологией верхних дыхательных путей, таких как ринофарингит, круп, трахеобронхиты, бронхиты у детей всех возрастов. Основным проявлением пневмонии, как и бронхита, является кашель: постоянный, мучительный (особенно ночью) с мокротой, порою ржавого оттенка, может быть и гнойной (дети младшего возраста не откашливают а заглатывают ее), до рвоты.
Наиболее достоверным признаком воспаления легких является учащение дыхания:
- у детей до 2 месяцев – более 60 в 1 минуту,
- у детей от 2 до 12 месяцев – более 50 в минуту,
- у детей от 12 месяцев до 5 лет – более 40 в 1 минуту,
- у детей старшего возраста – более 30 в 1 минуту.
Считать частоту дыхания надо в покое (у малышей, когда спят), можно видеть как поднимается и опускается передняя брюшная стенка — это одно дыхательное движение.
При пневмонии отмечается появление:
- синюшного оттенка носогубного треугольника с раздуванием крыльев носа (особенно у грудничков),
- втяжение мышц подреберья и над ключицей при тяжелом стонущем дыхании,
- боли в грудной клетке, особенно при вдохе, которые характерны для поражения плевры («оболочка» легких),
- боли в животе, в мышцах, при воспалении нижних долей легких,
- повышение температуры чаще выше 38,5° с выраженной потливостью, ознобом, с головными болями (раздражение мозговых оболочек),
- общая слабость, выраженная вялость вплоть до нарушения сознания,
- плохой аппетит, порою отказ от приема пищи, тошнота, рвота.
Особенно опасным заболеванием является пневмония для детей раннего возраста (особенно первых 12 месяцев жизни), т.к. у них могут не отмечаться типичные признаки болезни (кашель, температура). Однако заметное раздувание крыльев носа, стонущее дыхание с втяжением мышц подреберья, вялость, отсутствие активных движений, необычная сонливость — это признаки тяжелой пневмонии, требующие немедленного обращения к медицинской помощи (безотлагательно!). Пневмония -тяжелое заболевание и требует своевременной консультации врача, точного выполнения лечебных мероприятий (кратность приема лекарств и длительность). Курс лечения нельзя прерывать, даже если улучшилось состояние ребенка.

Тема лекции: Бронхиты у детей Кафедра факультетской педиатрии с курсом детских болезней лечебного факультета Доцент, к. м. н. Кирьянова З. П.

Классификация неспецифических бронхолегочных болезней у детей 1. Бронхиты 2. Пневмонии острые 3. Хроническая пневмония 4. Бронхолегочная дисплазия (БЛД) 5. Пороки развития трахеи, бронхов, легких и легочных сосудов 6. Альвеолиты 7. Плевриты 8. Бронхиальная астма

Бронхит – воспалительное заболевание бронхов без очаговых и инфильтративных поражений легочной ткани.

Этиология бронхитов § Чаще: вирусная инфекция § Реже: бактериальная флора, микоплазма, хламидии § Активация эндогенной (собственной) микрофлоры

Распространенность и заболеваемость острых бронхитов у детей § 100 -200 заболеваний на 1000 детей в год § Дети до 1 года – 75: 1000 детей § Дети до 3 х лет – 200: 1000 детей

Предрасполагающие факторы: § Физические факторы: — сухой и холодный воздух радиационные воздействия § Химические факторы: — ирританты находящиеся в атмосферном воздухе (аммиак, сероводород, сигаретный дым, диоксид серы и пары хлора, окислы азота, воздействие пыли (бытовое и промышленное загрязнение воздуха) § Нарушение механизмов мукоцилиарного клиренса – приобретенные и врожденные § Патология клеточного и гуморального иммунитета – первичные и вторичные иммунодефициты § Наличие хронических очагов инфекции в носоглотке – тонзиллиты, синуситы, аденоидные вегетации § Аспирационный синдром

Классификация бронхитов 1. 2. 3. 4. 5. 6. 7. 8. Острый бронхит (простой) Острый обструктивный бронхит Бронхиолит Острый облитерирующий бронхиолит Рецидивирующий бронхит Рецидивирующий обструктивный бронхит Хронический бронхиолит (с

Острый простой бронхит – воспалительное поражение слизистой оболочки бронхов без клинических признаков бронхообструкции преимущественно вирусной или вируснобактериальной природы

Патогенез § Инфицирование бронхов аэрогенным, бронхогенным или гематогенным путем § Отек слизистой оболочки стенки бронхов § Наличие патологического секрета § Снижение эвакуаторной способности бронхов § Нарушение воздухопроводящей функции § Изменение вентиляции легких § Регенерация бронхиального эпителия на 3 -4 день болезни § Восстановление цилиарного эпителия к 3 нед. заболевания

Клиника § Гипертермия 2 -3 дня, при аденовирусной и микоплазменной до 10 дн. и более. § Кашель сухой, а затем влажный, 5 -8 дней. При RS-инфекции кашель более 2 недель, при микоплазменной – 4 -6 недель § Одышка и цианоз отсутствуют § Аускультативные данные – рассеянные сухие хрипы (реже непостоянные влажные средне и крупнопузырчатые) § Перкуторные данные – перкуторный звук обычно не изменяется
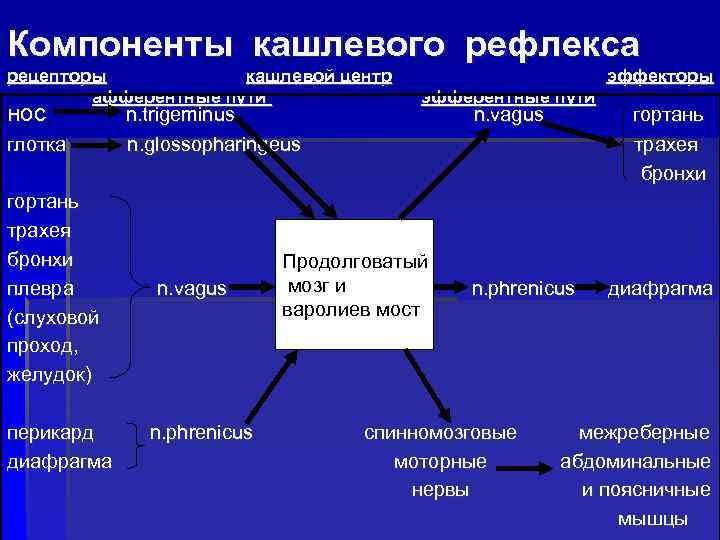
Компоненты кашлевого рефлекса рецепторы кашлевой центр афферентные пути нос глотка гортань трахея бронхи плевра (слуховой проход, желудок) перикард диафрагма n. trigeminus n. glossopharingeus n. vagus n. phrenicus эффекторы эфферентные пути Продолговатый мозг и варолиев мост n. vagus n. phrenicus спинномозговые моторные нервы гортань трахея бронхи диафрагма межреберные абдоминальные и поясничные мышцы

Диагностика § Рентгенологические данные – усиление легочного рисунка в прикорневых и базальных отделах легких § Анализ крови – незначительные воспалительные изменения, умеренное ускорение СОЭ § Изменения при пневмотахометиии

Основные принципы лечения: § § § § Режим – полупостельный Обильное питье Диета: молочно-растительная Противовирусная терапия: интерферон, ремантадин (с 7 лет) (альгирем с 1 года), арбидол При иммунодефиците – иммуноглобулин, иммуномодуляторы Антибиотики в большинстве случаев не показаны. Показания для назначения антибиотиков – явные очаги бактериальной инфекции, хламидийная и микоплазменная инфекция Аэрозольные ингаляции – соляно – щелочные Отхаркивающие средства Противокашлевые Муколитики Постуральный дренаж Вибрационный массаж Электропроцедуры не обязательны
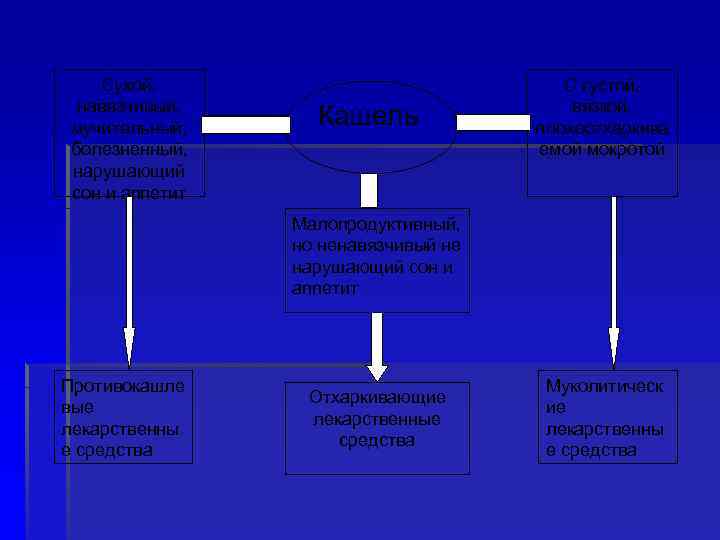
Сухой, навязчивый, мучительный, болезненный, нарушающий сон и аппетит Кашель С густой, вязкой, плохоотхаркива емой мокротой Малопродуктивный, но ненавязчивый не нарушающий сон и аппетит Противокашле вые лекарственны е средства Отхаркивающие лекарственные средства Муколитическ ие лекарственны е средства

Классификация лекарственных средств, используемых при кашле у детей Противокашлевые I. Центрального действия II. Периферичес кого действия 1. Наркотические 2. Ненаркотические Кодеин Бутамират (синекод) Глауцин (глаувент) Окселадин (тусупрекс, пакселадин) Пентоксиверин (седотуссин) Декстрометорфан (фервекс от сухого кашля) Этилморфин Димеморфан Преноксдиазин (либексин) Леводропропизин (левопронт)

Классификация лекарственных средств, используемых при кашле у детей Муколитическ ие Амброксол Бромгексин Ацетилцистеин Карбоцистеин Месна Протеолитически е ферменты Отхаркивающие Рефлективного действия Резорбтивного действия Гвайфенезин Мукалтин Термопсис Алтей Солодка Подорожник Чабрец и др Натрий йодид Калий йодид Натрий гидрокарбонат Терпингидрат Комбиниров анные Солутан Аскорил Стоптуссин Туссин плюс Бронхолитин И др.

Обструктивный бронхит – острый бронхит в клинике которого преобладают явления бронхиальной обструкции в следствие отека бронхов, гиперсекреции слизи и бронхоспазма

Этиология обструктивного бронхита: § Респираторно – синцитиальный вирус (50%) § Вирус парагриппа § Микоплазма § Хламидии § Вирус гриппа § Аденовирус

Клинические критерии диагностики обструктивного бронхита § Удлиненный свистящий выдох, нередко слышный дистанционно § При осмотре вздутая грудная клетка § Участие в акте дыхания вспомогательной мускулатуры § Кашель сухой, приступообразный § Перкуторно: коробочный оттенок легочного звука § Аускультативно: обилие сухих, свистящих и средне- и крупнопузырчатых влажных хрипов

Параклинические критерии обструктивного бронхита § Рентгенологически: горизонтальное расположение ребер на диафрагме, удлинение легочных полей, усиление корней легких, низкое стояние уплощенных куполов диафрагмы, повышение прозрачности легочных полей § ОАК: лейкопения, лимфоцитоз

Лечение § Кислородотерапия § Муколитики с последующим вибрационным массажем в дренажных положениях § При бронхоспазме – эуфиллин 4 -6 мг/кг/раз.

Бронхиолит – воспалительное паражение терминальных отделов бронхиального дерева при ОРВИ преимущественно у детей раннего возраста, сопровождающееся выраженной и часто резистентной к терапии дыхательной недостаточностью

Клинические критерии бронхиолита: § Высокая вероятность RS – инфекции (90 – 95%), реже аденовирусная инфекция § Состояние ребенка тяжелое с развитием ДН § Экспираторная одышка § Общий цианоз кожных покровов § Аускультатаивно: масса рассеяных мелкопузырчатых хрипов § Перкуторный звук – коробочный § Дыхательная недостаточность явно превалирует над проявлениями инфекционного токсикоза § Тахикардия, ослабление сердечных тонов § Дыхательная недостаточность I – III степени

Критерии диагностики бронхиолита по Ogerro et al Симптом Одышка более 40 в мин Свистящий шум на выдохе Втяжение межреберий Диффузные мелкопузырчатые хрипы Сухой кашель Повышение температуры тела Повышение прозрачности легочного рисунка на рентгенограмме Для диагноза бронхиолит ≥ Баллы 1 2 1 1 2 6

Параклинические критерии бронхиолита § ОАК: лимфоцитоз, лейкопения § Рентгенологически: усиление сосудистого рисунка по типу «перибронхиальных уплотнений» , повышенная прозрачность легких, ателектазы

Лечение § § § § Стационар, ПИТ Оксигенотерапия (маска, ИВЛ) Антибиотики ИТ Глюкокортикоиды (в тяжелых случаях) Сальбутамол, эуфиллин Муколитики Постуральный дренаж, вибрационный массаж

Острый облитерирующий бронхиолит – заболевание бронхов вирусного или иммунопатологического происхождения, которое приводит к облитерации бронхиол и артериол одного или нескольких участков легких

Причины облитерирующего бронхиолита: § Инфекции: RS-вирус, аденовирус, Mycoplasma pneumonia, РСВ, ЦМВ, ВИЧ, корь, грипп, коклюш, ВУИ § Посттрансплантационные осложнения (пересадка органов) § Диффузные заболевания соединительной ткани (ревматоидный артрит, СКВ, синдром Шегрена) § Осложнения медикаментозной терапии (Dпенициламин, препараты золота, сульфасалазин) § Ингаляции токсических веществ (оксиды серы, азота, фосген и др. ) § Воспалительные заболевания кишечника § Осложнения лучевой терапии § Синдром Стивенса – Джонсона § Идиопатический (криптогенный) облитерирующий бронхит

Клиника § Напоминает острый бронхиолит, но одышка прогрессирует – это кардинальный признак заболевания ( в начале – при физической нагрузке, затем быстрое нарастание тяжести диспноэ и появление одышки при малейшем напряжении). На поздних стадиях заболевания диффузный цианоз, участие в дыхании вспомогательной мускулатуры, «пыхтящее» дыхание. Формирование гипертензии малого круга и «легочного сердца» . Возможно развитие бронхоэктазов и хронического пневмосклероза

Диагностика § Данные анамнеза, клиники, физикального исследования. § Рентгенологическая картина грудной клетки (признаки гипервоздушности, сетчатость легочного рисунка), результаты других исследований (ОАК, газовый состав крови), компьютерная томография, гистологическое исследование. § Прогноз неблагоприятный, летальность 50 60%

Лечение § § § ПИТ Неотложные мероприятия Антибиотики Кортикостероиды Гепаринотерапия Постуральный дренаж, массаж

Рецидивирующий бронхит – без явлений обструкции, эпизоды которого повторяются 2 -3 раза и более в течение 1 -2 лет. Клинические проявления в течение 2 недель и более

Этиология § § ОРВИ (грипп В, парагрипп и др. ) Пневмококк Микоплазма Бактериально – вирусные ассоциации На формирование РБ оказывают влияние эндогенные и экзогенные факторы

Эндогенные факторы § § Семейная предрасположенность Аномалии конституции Иммунодефицитные состояния Неблагоприятный пре- и постнатальный фон (гестоз, гипоксия и др. )

Экзогенные факторы § Социально – гигиенические (пассивное курение, атмосферные загрязнения) § Климато – географические § Аспирация инородных тел

Клиника § В период обострения РБ развивается диффузный катаральный эндобронхит, гиперсекреция со слизистым или гнойно-слизистым секретом, возможна механическая обструкция бронхов секретом с развитием рефлекторного бронхоспазма. В стадии ремиссии слизистая оболочка бронхов не поражена

Сезонность : ноябрь – февраль. Рецидив с умеренной лихорадкой в течение 2 -4 дней. Кашель сухой, затем влажный 3 -4 недели и дольше. В легких диффузные и разнокалиберные непостоянные сухие и влажные хрипы в течение 3 -4 недель. Хрипы исчезают раньше кашля, жесткое дыхание сохраняется дольше.

Диагноз и лечение по общим принципам терапии острого простого бронхита.

Рецидивирующий обструктивный бронхит (РОБ) – обструктивный бронхит, эпизоды которого повторяются у детей раннего возраста на фоне ОРВИ. В отличие от БА обструкция не имеет приступообразного характера и не связана с воздействием неинфекционных аллергенов.

— РОБ может быть связан с хронической аспирацией пищи. — РОБ является дебютом БА.

Группы риска: § Дети с наличием аллергии в личном или семейном анамнезе § 3 и более эпизодов обструкции

Клиника § В период обострения типичная клиника обструктивного бронхита Лечение § По общим принципам терапии обструктивного бронхита

Хронический бронхит – распространенное воспалительное поражение бронхов, протекающее с повторными обострениями 23 раза в год на протяжении 2 лет, наличием катарального эндобронхита либо деформирующего бронхита

Диагностика § § § § Общеклиническое обследование Бронхоскопия Цитологическое исследование смывов бронхов Биопсия слизистой Посев содержимого бронхов на микрофлору и чувствительность к а/б Бронхография (редко) Томография

Лечение § § § § § Антибактериальная терапия Отхаркивающие препараты Вибрационный массаж Постуральный дренаж Физиотерапия Санация хронических очагов инфекции Оздоровление, закаливание Санаторно – курортное лечение Диспансеризация

Хронический бронхиолит с облитерацией – последствие острого облитерирующего бронхита. Облитерация бронхиол и артерий одного или нескольких участков легких, приводящих к нарушению легочного кровотока и развитию эмфиземы.

Клиника и диагностика § Одышка, дыхательная недостаточность, стойкая крепитация и мелкопузырчатые хрипы. § Общеклинические анализы. § Rn – графия – повышенная прозрачность легочной ткани. § Сцинтиграфия легких – снижение легочного кровотока в пораженных отделах легких.

Лечение § В период обострения – по принципам терапии бронхиолита.


