Бронхит детский в педиатрии
Эликсир КОДЕЛАК® БРОНХО С ЧАБРЕЦОМ подходит для лечения кашля с затрудненным отхождением мокроты как у взрослых, так и у детей с 2 лет.
Подробнее о КОДЕЛАК® БРОНХО…
При покупке средств от кашля для ребенка необходимо обращать внимание на возрастные ограничения. Современные противокашлевые препараты в разных формах выпуска и дозировках предназначены для детей разных возрастных групп.
Подробнее о препаратах от кашля…
Для облегчения сухого кашля у детей в зависимости от их возраста используют противокашлевые препараты в разных лекарственных формах выпуска — капли, сироп или таблетки.
Подробнее…
Надсадный лающий кашель у детей является частым признаком поражения верхних дыхательных путей при простуде, а также при ряде инфекционных заболеваний, в том числе при коклюше.
Как помочь ребенку при лающем кашле?
Препарат КОДЕЛАК® БРОНХО С ЧАБРЕЦОМ удачно сочетает изученные свойства синтетических молекул и целебные свойства лекарственных трав.
Подробнее о КОДЕЛАК® БРОНХО…
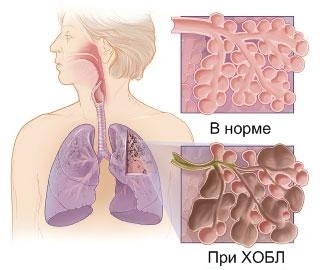
Бронхит — распространенное заболевание дыхательных путей. У детей чаще всего болезнь протекает остро, имеет инфекционную природу, что обусловлено воздействием респираторных вирусов на слизистую, покрывающую бронхи изнутри. Как и для всех респираторных заболеваний, для вирусного бронхита характерен сезонный рост заболеваемости, с пиком в осенне-зимний период. Следует отметить, что поражение бронхов более типично именно для детей, нежели для взрослых.
Как вылечить острый бронхит у ребенка и при этом не навредить малышу? Об этом пойдет речь в нашей статье.
Бронхит и его симптомы у детей
Как следует уже из названия заболевания, для него характерно воспаление бронхов, слизистой оболочки или всей толщи стенок бронхов. Причиной воспалительного процесса могут быть инфекционные агенты, аллергены, а также негативное воздействие факторов внешней среды — смог, частички пыли, выхлопы автомобилей, вдыхание паров химических веществ и многое другое.
В зависимости от причины, вызвавшей развитие заболевания, выделяют инфекционный и неинфекционный бронхит.
- В подавляющем большинстве случаев причиной острого инфекционного бронхита являются респираторные вирусы — вирусы гриппа и ОРВИ. Значительно реже острый бронхит имеет бактериальную или смешанную вирусно-бактериальную природу. Как правило, бактериальный, или гнойный, бронхит является вторичным. Развивается он на фоне первичной вирусной природы заболевания и, по сути, является его осложнением при неадекватном или несвоевременном лечении.
- Разновидностью неинфекционного бронхита является аллергический, а также обусловленный химическими или физическими факторами.
По продолжительности и цикличности возникающего в бронхах воспалительного процесса бронхит может быть острым или хроническим.
- Для острого типичны «грудной» кашель с возможным периодическим отхождением сгустков мокроты. Также могут быть общие симптомы, свойственные простудным заболеваниям: повышенная температура тела, слабость, недомогание, астения и другие проявления интоксикации. Как правило, продолжительность острого бронхита не превышает 2–3 недель.
- Для хронического бронхита типичны периодически повторяющиеся эпизоды обострений в течение года.
Помимо прочего, вследствие хронического воспалительного процесса происходят вторичные изменения структуры бронхов и формируются нарушения дыхательной функции легких. Обострения бронхита при такой форме болезни повторяются с частотой не менее 3 раз в год[1].
Среди всех болезней органов дыхания у детей на долю острого бронхита приходится около 20%[2]. При этом у детей раннего и младшего дошкольного возраста этот показатель еще выше и достигает 30–40%[3]. Например, у детей в возрасте до 4 лет случаи заболевания острым бронхитом встречаются в 2–4 раза чаще, чем у детей более старших возрастных групп (7–15 лет)[4].
Локальный иммунитет верхних дыхательных путей у детей до 6 лет еще не до конца сформирован, секреторный иммуноглобулин А и противовоспалительные цитокины синтезируются в недостаточном количестве. Поэтому инфекция у детей из носоглотки и горла легко «спускается» в нижние дыхательные пути и вызывает воспаление[5]. Особенно опасен острый бронхит в первые 18 месяцев жизни ребенка. Именно в этот период в его легких происходят формирование бронхиол и альвеол, становление местного иммунитета[6].
Почти в 90% случаев острый бронхит вызывают именно вирусы[7]. Поэтому шанс заболеть значительно повышается осенью и зимой, в период активности гриппа и других ОРВИ[8].
Медицинский факт
Существует около 200 видов различных вирусов, которые могут вызывать острое воспаление бронхов[9]. Чаще всего это вирусы гриппа типов А и В, парагриппа, коронавирусная инфекция, риновирусы или респираторно-синцитиальная инфекция[10].
Когда инфекционный агент попадает на слизистую бронхов, начинается воспалительный процесс. Организм вырабатывает большое количество биологически активных веществ, цитокинов и медиаторов воспаления[11]. Воспаленная слизистая отекает, увеличиваясь в толщине. Как следствие — сужается внутренний просвет бронхов, что может приводить к нарушению вентиляции легких и затрудненному дыханию. Этому аспекту необходимо уделять повышенное внимание, особенно у детей младшего возраста. Даже незначительное воспаление слизистой бронхов может стать причиной дыхательной недостаточности.
Параллельно под влиянием раздражающего действия вирусов и формирующегося воспалительного процесса начинает активнее вырабатываться слизистый секрет бронхов. С его помощью в нормальных условиях бронхи самостоятельно очищают себя изнутри от чужеродных агентов, попавших на их поверхность. Однако при воспалении эвакуационная работа слизистой бронхов нарушается, и выведение секрета становится затруднительным. Как следствие, слизь скапливается в просвете бронхов, затаивается, становится густой и вязкой. Так формируется патологическая мокрота, состоящая из слизистого секрета, отмерших клеток слизистой бронхов, микробов и продуктов их жизнедеятельности. Мокрота служит хорошей питательной средой и субстратом для размножения бактерий. Поэтому застой мокроты в бронхах грозит риском развития вторичных бактериальных осложнений, таких как гнойный бронхит или пневмония.
В связи с этим при лечении бронхита у детей комплекс лечебных действий должен быть направлен на скорейшую борьбу с воспалением, а также разжижение и стимуляцию отхождения мокроты из бронхов.
Типичным симптомом бронхита у детей является кашель. Зачастую он — единственное проявление заболевания. Приступы, как правило, идут «из глубины» грудной клетки и могут сочетаться с неприятными ощущениями за грудиной. Кашель может быть с незначительным отхождением мокроты или вовсе без нее. В детском возрасте процесс отхаркивания намного сложнее, чем у взрослых — мокрота у детей более вязкая, а дыхательная мускулатура, выталкивающая слизистые массы, еще недостаточно развита. Слабая сила кашлевых толчков, анатомически узкий просвет бронхов, сопровождающийся при бронхите дополнительным бронхоспазмом и отеком слизистой, затрудняют выведение мокроты. Вот почему лечение кашля при бронхите у детей должно быть комплексным, направленным как на разжижение густой мокроты, так и на стимуляцию самого процесса отхаркивания, а также на борьбу с воспалением и спазмом гладкой мускулатуры бронхов.
Помимо кашля, проявлениями бронхита у ребенка могут быть также:
- незначительное повышение температуры;
- слабость, астения;
- снижение активности, аппетита;
- ухудшение общего состояния[12].
Дети младшего возраста не могут точно сказать, что именно их беспокоит, но становятся капризными, раздражительными, вялыми[13].
Последствия заболевания
Неправильное или несвоевременное лечение бронхита у ребенка может привести к развитию осложнений, затяжному течению болезни или переходу ее в хроническую форму. Наиболее грозным осложнением бронхита является пневмония. Часто острый бронхит может сочетаться с воспалительными процессами верхних дыхательных путей и ЛОР-органов — синуситом, отитом или тонзиллитом[14].
Если воспалительный процесс в бронхах затягивается, может изменяться само строение слизистой оболочки[15]. В этом случае происходит ее необратимая деформация, которая становится предрасполагающим фактором развития астмы и/или хронической обструктивной болезни легких.
Поэтому не стоит ждать, что острый бронхит пройдет сам по себе. Необходимо своевременно обратиться за помощью к педиатру и далее четко соблюдать его рекомендации.
Как правильно лечить бронхит у ребенка: особенности терапии
Чтобы вылечить бронхит у ребенка, необходимо обеспечить создание ему условий, способствующих скорейшему выздоровлению, и подобрать подходящие лекарственные препараты.
Малышу следует обеспечить покой и полупостельный режим. Воздух в помещении должен быть теплым, но при этом комнату рекомендуется несколько раз в день проветривать. На время проветривания ребенка следует или увести из комнаты, или накрыть одеялом и повернуть спиной к окну.
Желательно, чтобы воздух не был слишком сухим, особенно зимой. Для поддержания оптимальной влажности воздуха можно использовать специальные готовые увлажнители или подручные средства, например, поставить емкость с водой около нагревательных приборов или завесить радиаторы отопления влажной тканью и периодически ее менять. В питании ребенка при бронхите должно быть достаточно белка, дополнительно можно давать поливитамины[16].
Из лекарственных средств используют средства этиотропной терапии — противовирусные препараты и/или антибиотики, в зависимости от вида возбудителя, ставшего причиной болезни. Также применяют широкую палитру симптоматических средств — жаропонижающие, противовоспалительные, муколитические и отхаркивающие препараты. Оптимально использовать 2–3 препарата, которые в совокупности обладают всеми перечисленными свойствами.
В среднем острый бронхит у детей лечат 1–2 недели, если нет осложнений или предрасполагающих к ним факторов. Длительность приема препаратов указывается в инструкции и может несколько отличаться от сроков самого заболевания.
Лекарственные средства для детей
К лекарствам для детей предъявляют повышенные требования. Они должны быть безопасны, а разница между лечебной и токсической дозой должна быть как можно больше. Это уменьшает риск развития нежелательных явлений в случае передозировки при непреднамеренном приеме препарата.
Детские лекарственные средства должны быть удобными для приема и применения у малышей, поэтому предпочтительны жидкие формы выпуска (капли, сиропы, суспензии) или свечи. В сиропах желательно минимизировать наличие спирта, сахара, ароматизаторов, красителей, а также других ингредиентов, несущих потенциальный риск развития аллергических реакций. Зачастую основу детских препаратов образуют натуральные составляющие, в частности растительные средства и экстракты целебных трав. Как мы уже говорили, лучше использовать комбинированные препараты, которые содержат в своем составе несколько компонентов, направленных на комплексное лечебное действие.
Распространенной ошибкой при лечении бронхита является бесконтрольно широкое применение антибактериальных препаратов. Так как в подавляющем большинстве случаев острый бронхит вызывают вирусы, то лечение необходимо начинать с приема противовирусных средств. Антибиотики же следует использовать исключительно по назначению врача. Их выписывают только при бронхите подтвержденной бактериальной природы, при осложнениях и при наличии хронических очагов инфекции[17].
На заметку
Около 86,6% семей в России покупают и применяют антибиотики самостоятельно, без консультации терапевта или педиатра. Чаще всего такое самолечение антибактериальными препаратами проводят при ОРЗ и кашле. Прием антибиотиков не снижает и не предупреждает риск развития бактериальных осложнений вирусного бронхита, не влияет на длительность заболевания, но зато может приводить к дисбактериозу, антибиотик-ассоциированной диареи и другим нарушениям стула, а также к появлению в организме бактерий, устойчивых к действию антибактериальных препаратов[18].
Целесообразно применение противовирусных средств, интерферонов или иммуномодулирующих препаратов, стимулирующих выработку собственных интерферонов в организме[19]. Особенно если ОРВИ началась с поражения верхних дыхательных путей (носа и горла). К таким лекарственным препаратам относят «Арбидол», «Гриппферон», «Генферон Лайт», «Виферон», «Амиксин».
Применять их лучше всего с первых же дней заболевания, оптимально ― в первые 48 часов от момента появления начальных симптомов простуды. Необходимо четко следовать схеме приема, которая указана в инструкции по медицинскому применению этих препаратов. Для детей существуют специальные детские формы и дозировки указанных препаратов, каждую из которых можно использовать с определенного возраста ребенка. Этот момент обязательно следует уточнить перед покупкой лекарственного средства.
При кашле и остром бронхите у детей также используют препараты, которые уменьшают выраженность воспаления в дыхательных путях и в слизистой бронхов. Одним из наиболее популярных действующих веществ является фенспирид (средства на его основе: «Эреспал», «Эриспирус», «Сиресп» и другие). Для детей эти препараты выпускают в виде сиропа.
Облегчение кашля и выведение мокроты из бронхов — главные направления терапии острого бронхита у детей. Они позволяют предотвратить присоединение вторичной бактериальной инфекции, улучшить состояние ребенка, снизить длительность лечения и не допустить осложнений[20].
Стоит особо отметить, что при бронхите не рекомендуется использовать противокашлевые средства, подавляющие или угнетающие кашлевой рефлекс. Подавление кашля препятствует нормальному отхождению мокроты из бронхов, способствует ее застою и несет потенциальный риск развития осложнений. Рекомендуется раннее применение муколитиков, стимулирующих очищение бронхов[21] и способствующих скорейшему переходу кашля из непродуктивного или малопродуктивного в продуктивный с мокротой. Наиболее популярными муколитическими веществами являются амброксол, бромгексин и ацетилцистеин. Основной принцип действия всех муколитиков заключается в разжижении вязкой густой мокроты. Переход мокроты в жидкое состояние уже облегчает ее отхождение.
Вместе с тем у детей этого может быть недостаточно. Слабая сила кашлевых толчков и несформированный навык отхаркивания могут создавать предпосылки к плохому отхождению даже жидкой мокроты и, как следствие, риску «заболачивания» легких. Поэтому часто лечение дополняется применением отхаркивающих средств, активно стимулирующих выведение мокроты из бронхов. Большинство этих средств имеют растительное происхождение — тимьян (чабрец), алтей, термопсис, экстракт листьев плюща, подорожника и т.д. Растительные экстракты входят в состав многих препаратов, которые применяют для лечения бронхита у детей. Например, «Коделак Бронхо с чабрецом», «Бронхикум», «Проспан» и другие.
Также следует отметить, что среди муколитиков отхаркивающим потенциалом обладают молекулы бромгексина и амброксола.
Отдельно стоит рассмотреть группу комбинированных препаратов для лечения бронхита у детей. Они содержат в своем составе сразу несколько компонентов и одновременно обладают комплексным эффектом — муколитическим, отхаркивающим, противовоспалительным, спазмолитическим и даже противовирусным действием.
Примеры таких препаратов — «Аскорил экспекторант» и «Коделак Бронхо». Первый препарат содержит в своем составе бромгексин, гвайфенезин и сальбутамол. «Аскорил экспекторант» способствует разжижению мокроты и ее выведению, имеет бронхолитическое и муколитическое действие. Из аптек его отпускают только по назначению врача, так как препарат имеет рецептурный статус.
«Коделак Бронхо» выпускается в двух лекарственных формах — эликсир и таблетки, несколько отличающихся в своем составе. Эликсир «Коделак бронхо с чабрецом» разрешен к применению у детей с 2 лет и имеет в составе три основных компонента — амброксол, глицират (получаемый из корня солодки) и экстракт травы чабреца. Таблетки «Коделак бронхо» могут применяться у детей с 12 лет и также имеют многокомпонентный состав — амброксол, глицират, термопсис и натрия гидрокарбонат. В комплексе препараты обладают муколитическим, отхаркивающим, противовоспалительным и противовирусным действием. При этом действующие вещества в нем содержатся в тщательно выверенной дозировке — компоненты усиливают действие друг друга[22].
При лечении острого бронхита у детей важно обеспечить ребенку уход и правильно подобрать лекарства. Препараты для выведения мокроты и противовирусные средства можно использовать с первых же дней заболевания. При этом лекарства комплексного действия предпочтительнее. А вот антибиотики следует принимать только после обследования у педиатра.
Ведущие специалисты в области педиатрии:

Карпов Владимир Владимирович
Карпов Владимир Владимирович — профессор, врач -педиатр
Подробнее

Забродина Александра Андреевна
Забродина Александра Андреевна — Врач-педиатр
Подробнее

Андриященко Ирина Ивановна
Андриященко Ирина Ивановна врач педиатр высшей квалификационной категории.
Подробнее
 Редактор страницы: врач травматолог-ортопед Крючкова Оксана Александровна
Редактор страницы: врач травматолог-ортопед Крючкова Оксана Александровна

Бронхит у ребенка: классификация, клиника, диагностика, лечение
Бронхит у детей: классификация
По происхождению выделяют:
- Первичный бронхит. Данный вид заболевания развивается изначально в бронхах и поражает только само бронхиальное дерево
- Вторичный бронхит. Данный вид развивается как осложнение на уже существующий воспалительный процесс
По течению выделяют:
- Острый бронхит
- Хронический бронхит
- Рецидивирующий бронхит
По протяженности бронхит у детей делится на:
1 Ограниченный – воспалительный процесс затрагивает только один сегмент или долю
2 Диффузный – воспалительный процесс затрагивает бронхиальное дерево с 2-х сторон.
По характеру воспалительной реакции делится на:
- Катаральный
- Гнойный
- Фибринозный
- Геморрагический
- Язвенный
- Некротический
- Смешанный
По этиологии делится на:
- Вирусный
- Бактериальный
- Вирусно-бактериальный
- Грибковый
- Ирритационный
- Аллергический
По наличию обструктивного компонента выделяют:
- Обструктивный бронхит
- Необструктивный бронхит
Бронхит у ребенка: клиническая картина

Бронхит у ребенка: классификация, клиника, диагностика, лечение
Для острого бронхита характерно:
В начальной стадии у ребенка наблюдаются все признаки вирусной инфекции, а именно – подкашливание, боль и чувство саднения в горле, незначительная осиплость голоса, заложенность носа или насморк, конъюнктивит. Затем подкашливание переходит в стойкий кашель, носящий навязчивый сухой характер в первые несколько дней от развития заболевания. Затем к пятому дню кашель становится влажным продуктивным, начинает отделяться мокроты слизистого или слизисто-гнойного характера. Помимо кашля у ребенка повышается температура тела до 38-38,5*С. Такая температура сохраняется примерно от 3 до 10 дней. Также можно отметить наличие на пациентов потливости, общего недомогания, боли в грудной клетке при кашле (о наличии боли могут сказать дети более старшего возраста, у совсем маленьких детей необходимо ориентироваться на данные клиники и физикального осмотра), у детей раннего возраста возможно развитие одышки. По течению острый бронхит имеет благоприятный прогноз: при должном лечении, которое назначает врач-педиатр, данное заболевание проходит за 2 недели.
Иногда возможен переход из острого процесса в бронхопневмонию или в хронический процесс. Если у пациента наблюдается хронический рецидивирующий бронхит, то в ряде случаев его обострение происходит до 4 раз в год.
Если у пациента наблюдается острый бронхиолит (характерен для детей до 1 года), то наблюдаются следующие симптомы: повышение температуры тела, лихорадка, интоксикация, дыхательная недостаточность (причем ее выраженность зависит от степени поражения дыхательных путей – это тахипноэ, цианоз носогубного треугольника, экспираторная одышка, акроцианоз). Как осложнения при данном виде поражения дыхательных путей могут развиться асфиксия и апноэ.
Если у ребенка развивается обструктивный бронхит, то наблюдаются следующие симптомы:
- Обструкция бронхиальных путей
- Приступообразный кашель
- Шумное свистящее дыхание
- Удлиненный выдох
- Дистанционные хрипы
- Тахипноэ (выражено в меньшей степени)
- Одышка (выражена в меньшей степени)
- Участие в дыхании вспомогательной мускулатуры (выражено в меньшей степени)
Данный вил бронхита может осложниться тяжелой дыхательной недостаточностью и привести к развитию острого легочного сердца.
Аллергический бронхит у ребенка сопровождается следующей клиникой:
- Потливость
- Слабость
- Кашель. Причем отмечается обильное отделение мокроты
Данный вид заболевания имеет рецидивирующее течение, может сочетаться с такими патологиями как, аллергический конъюнктивит, аллергический ринит, атопический дерматит. Как осложнение аллергического бронхита может развиться бронхиальная астма или астматический статус.
Хронический бронхит характеризуется следующими симптомами:
- Кашель. Может иметь сухой характер в период ремиссии, или влажный в период, когда у пациента наблюдаются обострения.
- Плохое отхождение мокроты. Мокрота при данном виде бронхита отхаркивается с большим трудом, ее немного, по характеру она слизисто гнойная или гнойная.
- Лихорадка
Данный вид бронхита характеризуется тем, что происходит периодическое обострение воспалительного процесса – от 2 до 3 раз за год, и эти обострения длятся более 2-3 лет подряд. Может осложнится тем, что происходит развитие такого заболевания как деформирующий бронхит или бронхоэктатическая болезнь.
Диагностические мероприятия для выявления данной патологии
Итак, кто же проводит диагностические мероприятия? Во-первых, это врач педиатр.
Именно данный специалист проводит так называемую первичную диагностику патологии.
Помимо данного специалиста ребенка с диагнозом бронхит обязательно должен осмотреть врач пульмонолог и аллерголог иммунолог. Причем изначально диагностика начинается с общего осмотра, пальпации и перкуссии, аускультации грудной клетки малыша. Проще говоря, надо прослушать, простучать и продавать грудную клетку, для того, чтобы понять есть ли хрипы, есть ли какие-то болевые ощущения и многое другое.
При аускультации – прослушивании грудной клетки врач отмечает наличие хрипов, их характер – сухие или влажные, их калибр.
Далее дело за лабораторной диагностикой. Выполняется общий анализ крови, в нем отмечается наличие повышенных лейкоцитов, лимфоцитоз, СОЭ увеличено. Возможна эозинофилия (характерна для аллергического бронхита). Исследование газового состава крови показано при таком заболевании как бронхиолит и необходимо для того, чтобы определить степень гипоксемии.
Выполняется также анализ мокроты. Возможно проведение бронхоскопии, рентгеновского исследования легких, исследование функции внешнего дыхания.
Лечебные мероприятия
- Постельный режим
- Покой
- Обильное питье
- Полноценное питание
- Противовирусные препараты
- Антибактериальные препараты
- Противогрибковые препараты
- Муколитики
- Отхаркивающие препараты
- Противокашлевые препараты
- Аэрозольные бронхолитики
- Антигистаминные препараты
- Кортикостероидные препараты
- Бронходилятаторы
- Физиотерапия – ингаляции, микроволновая терапия
Необходимо понимать, что назначение каких-либо лекарств может выполнять только врач педиатр или пульмонолог!!! Поэтому перед тем. Как давать какие-либо лекарства ребенку необходимо проконсультироваться с врачом!!!!
Уважаемые пациенты, мы предоставляем возможность записаться напрямую на прием к доктору, к которому вы хотите попасть на консультацию. Позвоните нам, с Вами свяжется дежурный врач и вы получите ответы на все вопросы. Предварительно, рекомендуем Вам изучить раздел О Нас.
Как записаться на прием к доктору?
1) Позвонить по номеру 8-863-322-03-16.
2) Вам ответит дежурный врач.
3) Расскажите о том, что Вас беспокоит. Будьте готовы, что доктор попросит Вас рассказать максимально подробно о своих жалобах с целью определения специалиста, требующегося для консультации. Под руками держите все имеющиеся анализы, особенно, недавно сделанные!
4) Вас свяжут с вашим будущим лечащим доктором (профессором, доктором, кандидатом медицинских наук). Далее Вы будете оговаривать место и дату консультации — с тем врачем, который будет Вас лечить.

Бронхит у ребенка: классификация, клиника, диагностика, лечение
В: ОК 31.10.2017
ОПТ. ОК. 31.10.2017