Бронхиальная астма в практике участкового терапевта
Страницы работы

Фрагмент текста работы
Хронический
обструктивный синдром
При болезнях органов дыхания
ведущим симптомам является кашель, как рефлекторная реакция на раздражение
стенки бронхов и плевры. При различных заболеваниях кашель имеет различные
характеристики по времени возникновения, длительности и громкости.
При ОРВИ кашель постоянный, преимущественно
днем. При ХОБ по утрам, с отделением мокроты. При острых бронхитах, пневмониях
кашель “вечерний” с мокротой. “Ночной” сухой кашель отмечается при раке легкого
, туберкулезе вначале заболевания, в дальнейшем начинает отделятся мокрота. При
коклюше характерен “лающий” кашель с репризой ( поузой когда происходит
свистящий длительный вдох).
При сердечной недостаточности кашель
возникает при отеке легких, сопровождается розовой пенистой макротой.
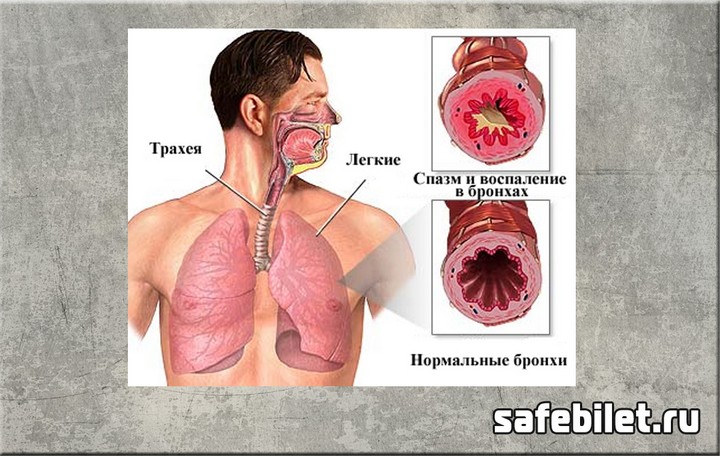
Под бронхообструктивным синдромом (БОС)
представляются патологические процессы, ведущие к нарушению бронхиальной
проводимости, нарушению легочной вентиляции и газобмена.
Этиологическими факторами БОС являются —
курение (пассивное, активное), загнрязнение атмосферного воздуха (экологическая
агрессия), производственные (профессиональные) вредности, тяжелая врожденая
недостаточность L1- антитрипсина,
респираторные вирусные инфекции, гиперактивность бронхов, атония (способность
организма к выработке повышенного количества JgE на
воздействие аллергенов акружающей среды), аллергии(бытовые, эпидермальные,
инсектные, пыльцевые, лекарственные, профессиональные).
Под воздействием этиологических факторов нарушается
функция местной системы бронхопульмональной защиты, структурная перестройка
слизистой оболочки. Бронхов ( гипертрофия слизистых и серозных желез, замена
мерцательного эпителия бокаловидными клетками), развитие гиперкринии,
дискринии, мукостаза, выделение медиаторов воспаления и цитокинов.
Кроме этого включаются механизмы бронхоспазма и
обтурации дыхательных путей слизью вследствие нарушения ее откашливания.
Прогрессирование этого патологического процесса ведет к стенозу, деформации и
облитерации просвета бронхов, фибропластическим изменениям их стенки,
экспираторному коллапсу мелких бронхов, эмфиземе.
Клиническими признаками БОС являются: одышка
(экспираторная или инспираторная), кашель сухой или с мокротой. Наиболее часто
встречающимися заболеваниями с БОС является хронический обструктивный бронхит
(ХОБ) и бронхиальная астма (БА)
ДИФФЕРЕНЦИАЛЬНАЯ
ДИАГНОСТИКА ХОБ БА
Признаки | БА | ХОБ |
Начальный возраст | Молодой | Средний, пожилой |
Внезапное начало | Часто | Редко |
Курение | Редко | Часто (всегда) |
Признаки аллергии | Часто | Редко |
Одышка | Приступообразная | Постоянная |
Кашель | Приступообразный во время обострения | Постоянный |
Продуктивность кашля | Редко | Характерна |
Вариабельности ПСВ | Всегда | Редко |
Обратимость бронхиальной обструкции после В2 | Всегда | Слабая |
Эозинофилия крови и мокроты | Характерна | Не характерна |
Бронхиальная гиперактивность | Выражена | Отсутствует |
Хроническое легочное сердце | Формируется реже и позже | Формируется чаще и раньше |
Прогрессирование заболевания | Эпизодическое | Постоянное |
Увеличение СОЭ, лейкоцитоз | Не характерно | при обострении характерно |
Рентгенологические изменения | Эмфизема | Сетчатый Пневмосклероз |
Аускультативные изменения | Сухие свистящие хрипы(музыкальные) | Часто сухие и влажные |
Мокроты | Слизистая, много эозинофилов, кристалов | Слизисто-гнойная, эозинофолов и кристалов Шарко-Лейдна |
Клинические пробы с аллергенами | Положительные | Отрицательные |
ХОБ встречается в 10-20% случаев.
Инструментальные методы диагностики:
Спирографий (ОФВ, ФЖЕЛ, индекс Тиффно,
МВЛ), пневмотахометрия (скорость воздушной струи на вдохе и выдохе),
пикфлоуметрия (максимальная обьемная скорость выдоха) позволяет определить
пиковую скорость выдоха (ПСВ)
ЭКГ (Р-пульмонале II, III, AVF отв, V1-2,
ЭОС- вправо, поворот сердца вокруг продольной оси правым желудочком вперед.
Рентгенография легких, бронхография,
определение газового состава крови.
Лабораторные анализы крови,мокроты,
иммунодиагностика.
Основные лечебные мероприятия при ХОБ в
поликлинических условиях.
—
Устранение этиологических факторов
—
Лечебное питание
—
Антибактериальная терапия в период
обострения гнойного
Похожие материалы
- Клинико-рентгенологические и патоморфологические синдромы. Алгоритм обследования и диагностики бод. Рентгенологические методы обследования
- Лечение туберкулеза и туберкулезной инфекции у взрослых и детей
- Патогенез хронического бронхита. Бронхиальная обструкция
Информация о работе

Уважаемый посетитель!
Чтобы распечатать файл, скачайте его (в формате Word).
Ссылка на скачивание — внизу страницы.
Источник
Дифференциальная диагностика кашлевого и бронхообструктивного синдрома в практике участкового врача-терапевта
1. Базисными препаратами для лечения бронхиальной астмы в условиях поликлиники являются:
а) фенотерол (беротек);
*б) ингаляционные глюкокортикоидные препараты (бекламетазон, будесонид);
в) производные метилксантинов (теопек, теотард, теофиллин);
г) кромогликат натрия (интал).
2. Базисными препаратами для лечения больных ХОБЛ бронхитом являются:
*а) антихолинэргические препараты (ипратропиум бромидатровент);
б) В2 агонисты (сальбутамол, фенотерола гибробромид-беротек, астмопент);
в) ингаляционные глюкокартикоидные препараты;
г) производные теофиллина.
3. Для купирования приступа бронхиальной астмы можно использовать:
*а) ингаляционные антихолинэргические препараты холинолитики и В2-агонисты;
б) интал (кромогликат натрия);
в) ингаляционные глюкокортикоиды;
*г) внутривенное введение эуфиллина, глюкокортикоидов.
4. Для тяжелой бронхиальной астмы характерны:
*а) частые обострения с ограниченной физической активности из-за проявлений бронхиальной астмы;
б) физическая активность ограничена из-за проявлений бронхиальной астмы;
в) пиковая скорость выдоха более 60% от должного, суточные колебания ее менее 30%;
г) отсутствуют физикальные изменения в легких в межприступном периоде.
5. Для бронхиальной астмы характерны:
а) ночные приступы удушья с поверхностным частым дыханием, могут сопровождаться пенистой мокротой;
б) приступы удушья с затрудненным выдохом, после окончания приступа выделяется стекловидная вязкая мокрота;
в) вне приступа в начале заболевания над легкими дыхание везикулярное;
г) вне приступа в нижних отделах легких выслушиваются мелкопузырчатые незвучные влажные хрипы.
6. Показания для госпитализации больных бронхиальной астмой:
*а) астматический статус;
б) для решения экспертных вопросов;
в) при подозрении заболевания;
г) при одиночных приступах удушья, купирующихся ингаляционными бронхолитическими препаратами
7. Для острого бронхита с бронхиальной обструкцией при аускультации характерно:
а) рассеянные сухие свистящие хрипы;
*б) жесткое дыхание, преобладает выдох;
в) мелкопузырчатые влажные хрипы на ограниченном участке легкого;
г) ослабленное везикулярное дыхание.
8. При приступе бронхиальной астмы из перечисленных препаратов противопоказан:
в) астмопент ингаляционно;
*г) интал ингаляционно;
д) беротек ингаляционно.
9. Из перечисленных признаков для приступа бронхиальной астмы характерны все, кроме:
а) вынужденного положения больного;
б) свистящих хрипов;
*д) снижения артериального давления.
Какой из указанных дополнительных методов обследования обязателен для установления степени тяжести хронического обструктивного бронхита?
а) рентгенография органов грудной клетки;
б) клинический анализ крови;
г) общий анализ мокроты;
Какие аускультативные феномены характерны для пневмонии?
б) амфорическое дыхание;
*в) влажные хрипы.
Назовите фактор риска ХОБЛ?
а) нерегулярное питание;
Индекс Тиффно является показателем:
а) общей жизненной емкости легких;
б) показателем альвеолярной вентиляции;
*в) состояния бронхиальной проходимости;
г) эффективной вентиляции.
Когда назначают антибиотики больным ХОБЛ?
а) с целью профилактики обострений;
б) при лечении глюкокортикостероидами;
*в) при усилении одышки и кашля, сопровождающихся увеличением продукции гнойной мокроты;
г) при снижении ОФВ1″ менее 50 % от должных величин;
Использованные источники: studfiles.net
К какому врачу обращаться при бронхиальной астме?
Бронхиальная астма (БА) – хроническое заболевание, требующее постоянного контроля специалистов. Ею страдают дети и взрослые. Какой врач лечит астму?
Бронхиальная астма
Это заболевание дыхательной системы, в основе которого лежат два патологических процесса:
- Хроническое воспаление.
- Гиперреактивность бронхов.
БА нельзя вылечить, назначая одни лишь противовоспалительные препараты. Повышенная чувствительность бронхам к различным внешним факторам вызывает их спазм (обструкцию) и развитие удушья. В роли провокаторов обструкции могут выступать различные аллергены, вирусы, лекарственные препараты (аспирин) и даже физическая нагрузка.
Эта болезнь нередко наблюдается у людей, склонных к атопии (аллергической реакции на что-либо). Так, малыши, страдающие атопическим дерматитом, входят в группу риска по развитию БА.
Какой врач лечит бронхиальную астму? Этим занимаются следующие специалисты:
- пульмонолог;
- аллерголог-иммунолог;
- терапевт или педиатр (у детей).
Пульмонолог
Пульмонологом называется врач, который лечит все заболевания бронхо-легочной системы, независимо от причины, их вызвавшей. Если речь идет об астматике, то именно эти пациенты чаще всего встречаются в его практике.
При астме очень важно определить форму болезни, от этого зависит выбор терапии. Поскольку основой лечения являются глюкокортикоиды, обладающие многими побочными действиями, коррекцию следует проводить раз в три месяца, с учетом течения болезни, чтоб не допустить системного отрицательного влияния лекарств на организм.
Для этого лечащий врач регулярно оценивает симптомы, количество приступов удушья, данные инструментального обследования. При ухудшении состояния или неправильном лечении повышается риск развития астматического статуса, который чрезвычайно опасен для жизни и здоровья пациента.
В лечении астмы врач-пульмонолог применяет современные методы обследования и терапии, позволяющие контролировать болезнь в полном объеме.
Без наблюдения специалиста патология быстро переходит в тяжелую форму и вызывает нарушение работы всего организма. Кроме того, это повышает вероятность летальных осложнений.
Попасть впервые к пульмонологу можно, получив направление от педиатра или терапевта. В дальнейшем пациент продолжает наблюдаться у этого специалиста.
В пунктах первичной медико-санитарной помощи контроль БА возложен на врачей, которые называются семейными, а к пульмонологу пациенты направляются лишь при неконтролируемом течении заболевания или возникновении осложнений.
Но не стоит забывать о важной роли аллергии в патогенезе астмы. К какому врачу обращаться, если приступы удушья связаны с цветением растений, пылью, домашними животными? Как называется врач, который лечит нарушения в работе иммунной системы?
Это может быть аллерголог или иммунолог. Нередко один специалист совмещает эти смежные специальности.
Аллерголог-иммунолог
К каким докторам обращаться, когда причина БА – аллергическая реакция? Непосредственно этой патологией занимаются аллергологи.
Однако аллергия по своей сути не что иное, как нарушение работы иммунной системы, ее чрезмерная реакция на попадание в организм каких-либо веществ. Поэтому для облегчения симптомов вполне можно обратиться к иммунологу. Как и аллерголог, он может провести специфические пробы, позволяющие точно установить аллерген и назначить соответствующее лечение.
Если астма вызвана внешними факторами, не подлежащими устранению, – например, пыльцой, пылью, тополиным пухом, эти доктора могут воспользоваться методом, который называется «специфическая гипосенсибилизация организма».
Он подразумевает постепенное введение аллергена в очень маленьких дозировках, не способных вызвать приступ удушья или другие реакции. При этом чувствительность организма к веществу снижается. Со временем дозы увеличиваются, пока не достигнут объемов, получаемых в обычной жизни.
Метод специфической гипосенсибилизации работает только при подтвержденном аллергене, и он сопряжен с определенным риском осложнений, поэтому подходит не всем пациентам. Используют его в своей практике, в основном, аллергологи и иммунологи.
Но если при астме врач назначает гипосенсибилизацию, шансы на успешную терапию повышаются.
Однако в некоторых медицинских учреждениях аллергологи, иммунологи и пульмонологи отсутствуют. Куда идти взрослому и к кому вести ребенку в такой ситуации?
Терапевты и педиатры
Если узких специалистов в поликлинике и стационаре нет, пациенты могут лечиться у педиатра или терапевта. Эти врачи сталкиваются данной болезнью регулярно. Они знакомы с современной классификацией астмы, знают об инструментальном обследовании (пикфлоуметрии) и могут провести ступенчатую терапию патологии.
Участковые врачи формируют из прикрепленного населения группы пациентов, страдающих БА, которые подлежат диспансерному наблюдению 4 раза в год. Кроме того, эти доктора наблюдают за лицами с повышенным риском развития астмы – например, за детьми с атопическим дерматитом.
Если же заболевание становится неконтролируемым или, несмотря на проводимую терапию, у пациента развиваются осложнения, терапевт (педиатр) направляет его в учреждение более высокого уровня, где есть соответствующие специалисты и возможно стационарное лечение.
Пульмонолог, аллерголог, иммунолог, терапевт, педиатр, семейный врач – все эти специалисты могут диагностировать и лечить бронхиальную астму. Важно выполнять их назначения в полном объеме, чтоб добиться необходимого контроля болезни.
Использованные источники: elaxsir.ru
К какому специалисту обращаться при бронхиальной астме?
Какой врач лечит астму? Этим вопросом задаются пациенты, впервые столкнувшиеся с бронхиальным заболеванием.
Каждый больной должен знать, что при этом заболевании необходимо в первую очередь обратиться к участковому врачу, который проведет первый осмотр и направит к узкопрофильному специалисту.
Мнения пациентов о том, какой специалист лечит астму, отличаются друг от друга, но несмотря на то, что начальный диагноз ставится участковыми терапевтами, а также педиатром (когда заболевание отмечается в детском возрасте), непосредственным лечением занимается пульмонолог.
Кто занимается лечением бронхиальной астмы?
Бронхиальная астма может протекать с различной симптоматикой и возникнуть в силу различных причин. В зависимости от пути развития заниматься лечением астмы могут одновременно несколько врачей, к которым относятся:
- гастроэнтеролог;
- аллерголог;
- пульмонолог;
- кардиолог.
При развитии бронхиальной астмы непосредственное лечение проводится пульмонологом и аллергологом. Проблемы с сердечной деятельностью требуют участия кардиолога.
Диспепсическая форма астмы у взрослых и детей, как правило, не сопровождается удушьем, но требует обязательного участия гастроэнтеролога.
Взаимодействие при лечении всех специалистов
- При осмотре пульмонолог может назначить ряд специальных обследований, которые должны подтвердить или, наоборот, отсеять причину астматического заболевания.
- В первую очередь врач-пульмонолог может направить больного на прием к аллергологу, так как в большинстве случаев бронхиальная астма имеет аллергический путь развития. Пренебрегать посещением аллерголога не стоит. Это позволит выявить аллергены, атака которых спровоцировала астму. Как правило, для этого назначается анализ крови на определение специфических антигенов.
- Немаловажное значение имеет консультация, которую должен провести лор – врач для исключения воспалительных заболеваний в области гортани, так как отек слизистых оболочек способен развиваться по всем отделам бронхов.
- Кроме того, рекомендуется посещение эндокринолога, так как нарушения в гормональной сфере, так же, как и аллергия, способны привести к астматическим проявлениям.
Каждый врач, помимо общей практики, наиболее компетентен именно в своей специальности, заболевания которой он лечит. Однако тесное взаимодействие всех специалистов позволяет наиболее точно выявить этиологию и патогенез бронхиальной астмы и назначить максимально эффективное лечение для снижения ее симптоматики.
Астма или нет?
Для бронхиальной астмы характерна следующая симптоматика:
- внезапные приступы удушья, как у взрослых пациентов, так и у детей, которые наиболее часто возникают в ночное время. Это происходит в результате раздражения слизистых бронхиальных оболочек, которые в ответ усиленно выделяют мокроту, препятствуя естественному воздухообмену;
- характерно появление мучительного кашля, сопровождающегося астму, и свистящее дыхание. Иногда он может возникнуть непосредственно в спокойном состоянии;
- вдох и выдох могут проявляться болезненностью в области груди;
- в зависимости от степени развития бронхиальной астмы возможно усиленное выделение мокроты или, наоборот, отмечается минимальное количество отделяемого.
При наличии такой симптоматики врач-пульмонолог вправе назначить диагностирование с последующим лечением.
Диагностика заболевания
Для подтверждения диагноза лечащий врач назначает проведение спирометрии и пикфлуорометрии. Такая диагностика направлена на анализ дыхательной проводимости у пациента.
Спирометрия чаще всего проводится у взрослых, при этом больной делает максимально глубокий вдох, а затем выдыхает его в спирометр для измерения ЖЕЛ (жизненной емкости легких). Пикфлуометром врач измеряет максимальную скорость на выдохе.
Врач, который проводит обследование, использует все полученные результаты и на основании проведенной диагностики делает заключение. После этого выбирается наиболее оптимальная тактика лечения.
В обязательном порядке обследуются кровь и мокрота. При этом в первую очередь определяется чувствительность к антибиотикотерапии для выяснения дальнейшей тактики ведения заболевания. Кроме того, врач должен провести цитологическое обследование.
Достаточно часто назначается рентгенография грудной области. Оно может сопровождаться выполнением компьютерной томографии. Эти обследования направлены на исключение вторичных поражений дыхательной системы, а также выявление присутствие инородных тел в дыхательных путях. Кроме того, такая диагностика выявляет хронический дефицит кровообращения.
Почему следует своевременно начать лечение?
Бронхиальную астму невозможно вылечить окончательно, но вполне возможно добиться над ней частичного или полного контроля. Если лечение начато на ранней стадии развития, симптоматику заболевания можно значительно снизить.
В том случае, когда процесс имеет затяжной характер и лечение не проводится или выбранная тактика оказалась неэффективной, астма может перейти в тяжелую форму. При этом симптомы заболевания существенно нарушают функционирование организма пациента в целом.
В этом случае для взрослых пациентов чаще всего назначается гормональная терапия. В отношении детей назначение глюкокортикостероидов требует соблюдения максимальной осторожности и индивидуального подхода. Причиной этого являются негативные свойства гормональных препаратов. Они обладают значительными побочными проявлениями, способными нанести непоправимый вред организму ребенка.
Если у пациента диагностируют бронхиальную астму инфекционно-аллергической природы, возникающая на фоне развития хронических бронхитов, пневмосклерозов и пневмоний, основное лечение выполняет пульмонолог.
Когда у взрослых определяется атопическая (аллергическая) форма бронхиальной астмы, то ее лечит непосредственно аллерголог. Но при любой этиологии заболевания существует непреложное правило: для ребенка необходимо наблюдение педиатра, а для взрослого человека требуется сопровождение терапевта.
Опираясь на диагностику и выраженность симптоматики, пульмонолог подбирает наиболее оптимальный режим лечения, который впоследствии будет называться лечебной программой. В ней подробно описываются все нюансы терапии и возможное экстренное лечение при ухудшении состояния. Это позволяет получить максимальный эффект от терапии, действуя в тесном контакте с пациентом.
СТАТЬЯ НАХОДИТСЯ В РУБРИКЕ — заболевания, астма.
Использованные источники: allergiyanet.ru
загрузка…
Источник