Бронхиальная астма средней степени неконтролируемое течение
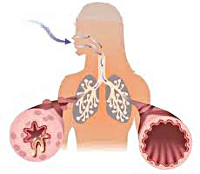
Дыхательная система, как и другие органы человека, подвержена интенсивному воздействию внутренних и внешних негативных факторов. При определенных условиях это может привести к возникновению бронхиальной астмы.
Наиболее опасной формой заболевания считается неконтролируемая астма. По статистике, она развивается у 20% населения.
Данную патологию вылечить полностью нельзя, но существует способы, позволяющие добиться полного или частичного контроля над течением заболевания, что позволит больному вести полноценный образ жизни.
О бронхиальной астме
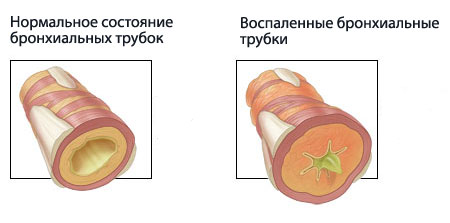
Бронхиальная астма — распространенное заболевание нижних дыхательных путей с непосредственным участием клеточных элементов. Оно характеризуется гиперреактивностью бронхов, на что организм отвечает сужением их просвета.
При этом отмечается бронхоспазм, отек слизистой оболочки, скопление большого количества мокроты и как следствие, нарушение газообмена и возникновение приступов удушья.
Контролирование состояния больного в большинстве случаев позволяет снизить риск обострения болезни и развития астматического статуса.
Классификация заболевания по уровню контроля

Заболевание классифицируется не только по степени тяжести, особенностям протекания, наличию[М9] осложнений, но также по степени контроля.
Он определяется по следующим параметрам:
- симптоматические проявления болезни в разное время суток;
- ограничение активности;
- функциональное состояние дыхательной системы;
- частота астматических приступов;
- необходимость применения медикаментозных препаратов неотложной помощи.
Существуют три вида астмы, отличающиеся по степени контроля:
- Контролируемая бронхиальная астма — наблюдается отсутствие клинических проявлений в период лечения. Показатели диагностических исследований соответствуют норме. Препараты при контролируемой форме назначаются пациентам в минимальном количестве.
- Частично контролируемая — отмечается наличие отдельных симптомов заболевания. В этом случае рекомендуется смена терапевтических мероприятий для возвращения болезни в контролируемую форму.
- Неконтролируемая бронхиальная астма — наиболее опасная форма заболевания, при которой наблюдается ярко выраженная симптоматика и частые обострения с астматическими приступами, повторяющимися неоднократно в течение недели. В этот период требуется приложить все усилия для возврата болезни в контролируемую форму.
Контроль болезни заключается в продолжительном наблюдении за ее развитием (сопутствующие признаки, частота повторений приступов) и подборе индивидуального лечения. Комплексная терапия способна перевести болезнь в состояние длительной ремиссии.
Причины развития неконтролируемой астмы и ее признаки
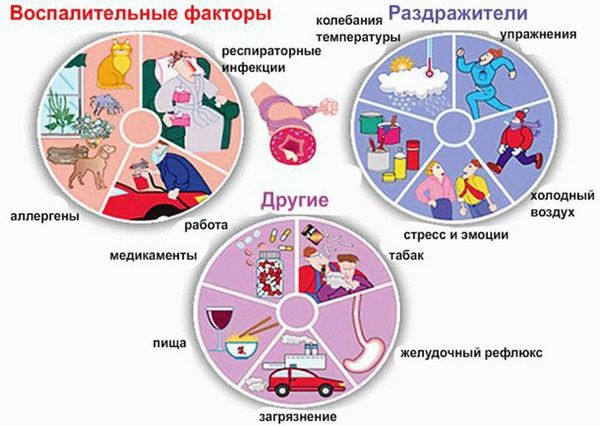
Причинами развития неконтролируемой астмы являются:
- наследственная предрасположенность;
- неподходящие климатические условия;
- работа, связанная с воздействием химически активных веществ;
- ожирение;
- гормональные нарушения;
- особенности строения дыхательных органов;
- не полностью вылеченные инфекционные заболевания;
- ослабление иммунитета.
Триггерами (провоцирующими факторами), запускающими патологические процессы в организме и приводящими к обострению хронического заболевания, могут быть:
- лекарственные препараты;
- продукты питания;
- средства бытовой и строительной химии;
- пух и шерсть домашних питомцев;
- сухие корма для животных;
- домашняя пыль.
Астма может развиваться под влиянием одной или нескольких причин, но клинические проявления заболевания от этого не изменяются.
Для болезни характерна следующая симптоматика:
- спазм гладкой мускулатуры бронхов;
- нарушение дыхания (свистящее, хриплое, затрудненное);
- появление одышки;
- большое количество отделяемой слизи;
- возникновение приступов кашля.
При неконтролируемой астме возникает удушье, которое способно привести к летальному исходу. Чтобы избежать этого, необходимо своевременно обратиться к врачу и пройти назначенное обследование (для определения степени тяжести болезни, подбора соответствующего лечения и восстановления контроля над бронхиальной астмой).
Лечебные мероприятия

Основные цели лечения астмы:
- уменьшить чувствительность к влиянию провоцирующих факторов;
- получить полный контроль над астмой;
- снизить частоту обострений;
- предотвратить состояния, угрожающие жизни больного;
- нормализовать дыхательные процессы;
- снизить потребность в лекарствах.
Одним из методов борьбы с бронхиальной астмой является базисная терапия.
Базисная терапия
Она включает применение следующих препаратов:
- кортикостероидов (в форме аэрозолей), способствующих купированию воспалительных процессов в дыхательных путях;
- бронхолитиков, улучшающих отхождение слизи;
- антихолинергических средств (при большом скоплении мокроты и ее плохом отхождении), вызывающих расширение бронхов, уменьшающих одышку и кашель;
- бета-2-адреномиметиков длительного и короткого действия, предупреждающих обструкцию бронхиальных ветвей, способствуют их расширению;
- системных глюкокортикостероидов, использующихся в качестве поддерживающей терапии и во время астматических приступов.
Лекарства данных групп применяются в течение продолжительного времени. Они способны приостановить процесс развития астмы, уменьшить ее проявления и снизить вероятность обострений.
Прием лекарственных препаратов корректируется в индивидуальном порядке (в зависимости от состояния пациента и проявления клинических признаков).
При приступе астмы необходимо:
- соблюдать спокойствие;
- снять все, что мешает свободному дыханию;
- принять положение сидя или стоя, упереться руками, локти отвести в сторону;
- использовать ингалятор.
Если приступ невозможно снять самостоятельно, необходимо вызвать скорую помощь.
Оценка эффективности лечения

Лечение считается успешным, если астма взята под контроль,
Эффективность проведенной терапии оценивается по следующим критериям:
- не отмечается появления побочных действий от назначенных препаратов;
- нету обострений и отсутствует выраженная симптоматика болезни;
- не требуется приема препаратов быстрого действия;
- отмечается стабильное снижение дозировки принимаемых лекарств;
- стабилизируется дыхательная функция;
- улучшается общее состояние пациента в покое и при физических нагрузках.
Контролированная форма бронхиальной астмы — показатель успеха проведенной терапии.
Риск осложнений неконтролируемой астмы

При неконтролируемом течении заболевания увеличивается риск возникновения осложнений. Частые обострения приводят к нарушению газообмена (воздух поступает в легкие в недостаточном объеме).
Астма может стать толчком к развитию вторичных инфекций (пневмонии, гнойного бронхита), а также:
- эмфиземы (раздувание) легких — приводит к дыхательной недостаточности;
- дыхательной недостаточности;
- пневмоторакса — скопления воздуха в плевральной полости;
- ателектаза – спадения легкого из-за частичного или полного закрытия просвета бронхов;
- астматического статуса — тяжелого угрожающего жизни состояния, которое возникает в результате длительного приступа.
Неконтролируемая астма может привести к необратимым последствиям — инвалидности и даже смерти.
Профилактика обострений
Чтобы уменьшить влияние неконтролируемой бронхиальной астмы на качество жизни человека, необходимо придерживаться некоторых рекомендаций:
- избегать тяжелых физических нагрузок;
- укреплять защитные силы организма;
- исключить воздействие аллергенов, способных вызвать обострение заболевания;
- контролировать эмоциональное состояние;
- не злоупотреблять алкоголем;
- избегать курения и вдыхания сигаретного дыма;
- использовать ингалятор в период обострения;
- проходить регулярные осмотры у пульмонолога, аллерголога и других специалистов.
Следует помнить, что бронхиальная астма нуждается в постоянном контроле. Каждый человек, страдающий астмой, должен иметь при себе ингалятор, который поможет в критической ситуации облегчить состояние и не допустить развития астматического статуса.
Источник

Неконтролируемая бронхиальная астма — патология, при которой приступы удушья, сильная одышка и свистящий кашель сопровождаются ограничением повседневной активности. Такое состояние обязательно требует грамотного лечения, иначе может наступить летальный исход.
Внимание! При первых проявлениях данной патологии нужно повысить дозу лекарств.
Факторы, провоцирующие развитие неконтролируемой астмы
Неконтролируемая экзогенная, эндогенная и смешанная бронхиальная астма развивается по следующим причинам
- неподходящий климат;
- специфическое строение органов дыхания;
- наследственная предрасположенность;
- лишние килограммы;
- нарушения гормонального характера;
- невылеченная инфекционная болезнь;
- слабая иммунная система;
- деятельность, которая связана с влиянием химически активных веществ.
И частично контролируемая, и полностью неконтролируемая БА может обостриться в результате воздействия таких факторов, как продукты питания, пыль, медикаменты, чистящие средства, строительные составы, шерсть и пух домашних животных, сухие корма для питомцев. Важно не допускать с ними контакта.
Внимание! Бронхиальная астма может развиться под воздействием одного либо сразу нескольких факторов. Симптоматика от этого не изменяется.
К основным симптомам БА относятся:
- одышка;
- спазм гладкой мускулатуры бронхов;
- сложное дыхание;
- хрипы и свист при выдыхании воздуха;
- много отделяемой слизи;
- сильные приступы кашля.
Внимание! Нужно своевременно обратиться к доктору. Он назначит необходимые анализы и обследования. По их результатам разрабатывается план лечения.
Очень важен самоконтроль при той или иной бронхиальной астме. Если этого не делать, то могут возникнуть серьёзные осложнения. Систематические обострения способствуют сбою газообмена — состояние, при котором в лёгкие поступает мало воздуха.
БА может привести к формированию вторичных инфекций (гнойный бронхит, пневмония). Также иногда возникают следующие патологические состояния: недостаточность дыхательная, раздувание лёгких, пневмоторакс, астматический статус, ателектаз.
Внимание! У отдельных пациентов неконтролируемая астма приводит к инвалидности. Поэтому крайне важно следить за своим состоянием.
Что используется для лечения неконтролируемой формы бронхиальной астмы?
Грамотная базисная терапия позволяет сократить чувствительность к воздействию факторов, которые провоцируют развитие патологии. Также удаётся уменьшить частоту обострений, получить контроль над болезнью, нормализовать дыхательные процессы, предотвратить состояния, которые угрожают жизни, и сократить нужду в препаратах.
Данное лечение предусматривает приём таких медикаментов, как кортикостероиды, бронхолитики, антихолинергические средства, бета-2-адреномиметики короткого и продолжительного действия, глюкокортикостероиды системные. Препараты нужно употреблять на протяжении продолжительного временного интервала. Они приостанавливают процесс развития заболевания, сокращают его проявления и минимизируют риск развития осложнений.
Доза лекарств устанавливается в каждом конкретном случае персонально. Во внимание принимается общее самочувствие больного.
При наступлении приступа нужно успокоиться, снять одежду, которая сдавливает горло и грудную клетку. Необходимо занять положение стоя либо сидя.
Внимание! Если снять приступ самостоятельно не удаётся, нужно вызвать скорую помощь. Малейшее промедление может стоить жизни.
Подходящее лечение позволяет взять под контроль любой тип бронхиальной астмы. Результативность терапии оценивается по таким параметрам.
- Дыхание стабильное, без хрипов и свистов.
- От принимаемых препаратов не возникают побочные явления.
- Симптоматика проявляется вяло.
- Не происходят обострения.
- Не возникает необходимости в употреблении лекарств быстрого действия.
- Можно уменьшать дозу применяемых препаратов.
- Общее состояние улучшается, повышается качество жизни.
В целях уменьшения воздействия неконтролируемой БА на качество жизни пациента нужно соблюдать такие советы:
- отказаться от спиртных напитков;
- не допускать серьёзных физических нагрузок;
- укреплять иммунитет;
- не допускать влияния аллергенов;
- следить за психическим здоровьем;
- не курить и стараться не вдыхать сигаретный дым;
- систематически посещать аллерголога, пульмонолога и иных специалистов.
Внимание! Пациент всегда должен иметь при себе ингалятор. В экстренной ситуации он поможет облегчить состояние и убережёт от возникновения астматического статуса.
Пожалуйста, поделитесь этой статьёй в социальных сетях. Так ещё больше людей узнает о том, что такое неконтролируемая астма и как с ней справляться.
Источник

Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
Общие сведения
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Причины
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Патогенез
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
Классификация
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Симптомы бронхиальной астмы
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
Осложнения
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Лечение бронхиальной астмы
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Прогноз и профилактика
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
Источник