Бронхиальная астма пятно на легких
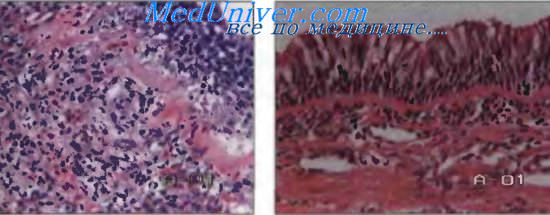
Бронхиальная астма. Изменения легких при бронхиальной астме.Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, в котором принимают участие тучные клетки (ТК), эозинофилы и Т-лимфоциты; это заболевание характеризуется повторяющимися эпизодами хрипов, одышки, тяжести в грудной клетке, кашлем, особенно ночью и/или ранним утром; такие симптомы сопровождаются распространенной вариабельной обратимой обструкцией бронхиального дерева, разрешающейся спонтанно или под влиянием лечения. Наиболее полные морфологические данные о состоянии бронхов и легочной ткани были получены при аутопсиях больных, умерших на высоте астматического приступа. При этом макроскопически выявляется острое вздутие легких, часто сочетающееся с эмфиземой, легкие выполняют всю грудную полость, очень часто на поверхности легких видны отпечатки ребер. Высота стояния диафрагмы определяется, как правило, на уровне 6-го ребра. Поверхность легких обычно бледно-розового цвета, на разрезе — темно- или серо-красные. Пневмосклероз, как правило, бывает выражен умеренно. Выявляется утолщение выступающих над поверхностью разрезов стенок бронхов, практически все генерации бронхов вплоть до респираторных бронхиол заполнены густыми серовато-желтыми стекловидными слепками мокроты (бронхиального секрета), которые выдавливаются в виде тонких «червячков».
Слизистая оболочка бронхов почти на всем протяжении гиперемирована. Как правило, выражен отек легких, иногда встречается тромбоэмболия легочной артерии и/или ее ветвей. При гистологическом исследовании в расширенных просветах бронхов определяются слизистые пробки, пласты слущенного эпителия с примесью нейтрофилов, эозинофилов, лимфоцитов, почти полное оголение базальной мембраны, иногда встречаются кристаллы Шарко-Лейдена. В сохраненном эпителии увеличенное число бокаловидных клеток. Инфильтраты в стенках бронхов состоят преимущественно из эозинофилов. Обнаруживают расширение и резкое полнокровие капилляров слизистой оболочки и подслизистого слоя. Базаль-ная мембрана обычно неравномерно толщена до 5 мкм, часто видны отдельные проходы в ней, перпендикулярные к просвету бронха, очаговая резорбция отдельных участков базальной мембраны. В настоящее время считают, что это следствие действия эозинофильного каионного и основного щелочного белков! эозинофилов. По данным иммуноморфологии в утолщенных участках базальной мембраны повышена концентрация глобулинов, коллагенов II, III, IV типов, фибронектина, продуцируемого пролиферирующими фибробластами. Кроме того, в базальной мембране наблюдали диффузное расположение сывороточного альбумина и фибриногена. Электронномикроскопически было показано, что базальная мембрана состоит из двух компонентов: собственно базальной мембраны толщиной 0,8 мкм, которая отделена от эпителия светлой зоной толщиной 0,6 мкм, и широкой зоны, прилежащей к строме, состоящей из коллагеновых и тонких параллельных волокон. Большинство исследователей считаем что утолщение базальной мембраны связано с отложением иммунных комплексов. Подслизистый слой почти на всем протяжении густо инфильтрирован полинуклеарами и эозинофилами. Наблюдается выраженный отек стромы полнокровие расширенных капилляров. Выявляется гиперплазия желез и перепол нение их ШИК-положительным материалом. Относительно состояния мышечной оболочки данные противоречивы. Часть авторов сообщает о гипертрофии и дистрофии миоцитов, однако при морфометрическом исследовании объемная плотность зачастую не отличается от контрольных значений, что связано с выраженным отеком стенки. В периферической легочной ткани имеет место выраженное расширение респираторных бронхиол, альвеолярных ходов и альвеол, определяется внутриальвеолярный и интерстициальный отек, в просветах альвеол обнаруживается небольшое число альвеолярных макрофагов и эозинофилов. Описанные выше изменения встречаются, как правило, у умерших с анамнезом бронхиальной астмы не более 5 лет. У больных с длительным анамнезом БА к изменениям в бронхах и легочной ткани примешиваются элементы хронического продуктивного воспаления. На основании изучения бронхобиопсий ряд исследований последних лет позволил оценить состояние бронхиальной стенки в межприступный период. Эти изменения схожи с изменениями бронхов при экспериментальных моделях в межприступный период. В настоящее время имеются данные о том, что при анализе материала бронхобиопсий возможна оценка фазы заболевания. Было показано, что в просвете бронха обнаруживаются клетки десквамированного эпителия, тельца Креолы, ассоциации нейтрофилов, лимфоцитов и эозинофилов. Увеличено число бокаловидных клеток, утолщена базальная мембрана , выявляется гиперплазия желез, расширение и полнокровие сосудов подслизистого слоя, в толще стенки увеличено число эозинофилов, лимфоцитов, нейтрофилов и ТК, единичные эозинофилы в эпителии. Состояние мышечной оболочки не всегда одинаковое. Часто наблюдают гипертрофию и контрактуры мышечных клеток, однако это непостоянный признак, иногда встречаются мышечные клетки в состоянии зернистой или жировой дистрофии. Остаются некоторые спорные вопросы морфологии отдельных элементов стенки. До сих пор существует лишь один критерий бронхоспазма — обнаружение в просветах бронхов не заполненных слизью пластов десквамированного эпителия. В эксперименте обнаружен еще один признак бронхоспазма — циркулярное смещение хрящевых пластинок и захождение их одна за другую. В более ранних публикациях за критерий бронхоспазма принимали гофрирован ность эпителиального пласта в виде «звездочки» и перпендикулярное расположение округлых пучков мышечных волокон, однако эти изменения встречаются и у других умерших при отсутствии клиники бронхоспазма. Поскольку бронхоспазм является одним из пусковых механизмов БА и повторно возникает в поздней стадии приступа при наличии уже в просвете слизистых пробок, то на секции, которая, как правило, проводится спустя 6 ч после наступления смерти, когда уже начинает разрешаться трупное окоченение, достоверных признаков бронхоспазма обнаружить практически невозможно. Вероятно, ранние вскрытия в пределах первых 2 ч после смерти позволят обнаружить достоверные критерии бронхоспазма. — Вернуться в оглавление раздела «Пульмонология.» Оглавление темы «ХОБЛ. Бронхиолит. Бронхоэктазы.»: |
Симптомы рака легких и Астмы Быстрое сравнение
Рак легких включает в себя группу заболеваний, в которых клетки легких проявляют аномальный и неконтролируемый рост, начиная с легких, а астма — это заболевание, вызванное воспалением и / или слизью, которое уменьшает или блокирует дыхательные пути (бронхиолы) легких.
Астма обычно является острой проблемой, вызванной множеством различных веществ, в основном поражающих легкие. Рак легких — это продолжающееся заболевание, которое может метастазировать (распространяться) в другие органы, такие как печень, кости или мозг. Астма считается частью состояния легких, называемого хронической обструктивной болезнью легких (ХОБЛ), в то время как рак легких не считается частью ХОБЛ.
Как рак легкого, так и астма могут иметь симптомы кашля и одышки; свистящее дыхание обычно связано с астмой, в то время как боль в груди и кашель крови более связаны с раком легкого.
Около 90% раковых заболеваний легких связаны с курением, в то время как причины или триггеры астмы варьируются от индивидуума к индивидууму (например, индуцированная физической нагрузкой астма, химическая индуцированная астма и многие другие). Точная причина астмы неизвестна.
Многие приступы астмы могут самостоятельно разрешаться или принимать лекарства (ингаляторы); рак легкого не разрешает и требует обширного медицинского лечения и / или операции. Тяжелые раковые заболевания легких (особенно те, которые метастазируют или являются стадиями III и IV) могут быть фатальными.
Основным фактором риска развития рака легких является курение. Напротив, факторы риска развития астмы включают в себя любые аллергии (например, экзему или сенной лихорадке) и генетическое расположение (члены семьи с астмой).
Ожидаемая продолжительность жизни снижается у людей с поздними стадиями рака легких. В зависимости от типа рака легких около 15% могут выжить через пять или более лет после постановки диагноза. С другой стороны, пациенты с легкой и средней астмой, как правило, имеют нормальную продолжительность жизни при лечении.
Что такое рак легких?
Рак легких — это группа заболеваний, характеризующихся аномальными опухолями (раковыми заболеваниями), которые начинаются в легких.
Рак легких является основной причиной смертей от рака у женщин и мужчин как в Соединенных Штатах, так и во всем мире. Рак молочной железы превзошел рак молочной железы как ведущую причину смертности от рака у женщин в течение последних 25 лет. В Соединенных Штатах Америки смертность от рака легких больше, чем количество смертей от рака толстой кишки и прямой кишки, груди и предстательной железы.
Если рак легких обнаружен на ранней стадии, по крайней мере половина таких пациентов будут живы и свободны от рецидивирующего рака через пять лет. Когда рак легкого метастазируется, то есть распространяется на другие отдаленные органы, пятилетняя общая выживаемость составляет менее 5%.
Рак возникает, когда нормальные клетки подвергаются трансформации, которая заставляет их расти ненормально и размножаться без контроля и потенциально распространяется на другие части тела. Клетки образуют массу или опухоль, которая отличается от окружающих тканей, из которых она возникает. Рак также называют злокачественными опухолями. Такие опухоли опасны, потому что они принимают кислород, питательные вещества и пространство из здоровых клеток и потому, что они вторгаются и разрушают или уменьшают способность нормальных тканей функционировать.
Большинство опухолей легких злокачественны. Это означает, что они вторгаются и разрушают здоровые ткани вокруг них и могут распространяться по всему телу. Легкое — это плохое место для возникновения рака, потому что оно содержит очень богатую сеть как кровеносных сосудов, так и лимфатических каналов, через которые могут распространяться раковые клетки.
Конкретные типы первичного рака легкого следующие:
- Аденокарцинома (НМРЛ) является наиболее распространенным типом рака легкого, составляющим от 30% до 40% всех случаев. Подтип аденокарциномы называется бронхоальвеолярной клеточной карциномой, что создает пневмоподобный вид на рентгенограмме грудной клетки.
- Плоскоклеточная карцинома (НМРЛ) является вторым наиболее распространенным типом рака легкого, составляющим около 30% всех случаев.
- Рак крупной клетки (другой НМРЛ) составляет 10% всех случаев.
- SCLC составляет 20% всех случаев.
- Карциноидные опухоли составляют 1% всех случаев.
Что такое астма?
Астма — это болезнь, которая поражает дыхательные пути легких (бронхиолы). Астма вызвана хроническим (постоянным, долгосрочным) воспалением этих отрывков. Это делает дыхательные трубки или дыхательные пути человека с астмой очень чувствительной к различным «триггерам».
- Когда воспаление «запускается» любым количеством внешних и внутренних факторов, стенки проходов набухают, а отверстия заполняются слизью.
- Мышцы в контрактах на дыхательные пути (бронхоспазм), вызывая еще большее сужение дыхательных путей.
- Это сужение затрудняет выдувание (выдох) воздуха из легких.
- Эта устойчивость к выдоху приводит к типичным симптомам приступа астмы.
Поскольку астма вызывает сопротивление или препятствует выдыхаемому воздуху, это называется обструктивной болезнью легких. Медицинским термином для таких состояний легких является хроническая обструктивная болезнь легких или ХОБЛ. ХОБЛ на самом деле представляет собой группу заболеваний, которая включает не только астму, но и хронический бронхит и эмфизему. У некоторых людей с астмой нет ХОБЛ. Это люди, чья функция легких возвращается в норму, когда у них нет атаки. У других будет процесс ремоделирования дыхательных путей легких от хронического долговременного воспаления, обычно необработанного. Это приводит к постоянным аномалиям их функции легких с симптомами обструктивного заболевания легких, происходящим все время. Эти люди классифицируются как имеющие один из классов заболеваний, известных как ХОБЛ.
Как и любое другое хроническое заболевание, астма — это состояние, в котором вы живете каждый день в своей жизни. Вы можете атаковать в любое время, когда вы подвергаетесь воздействию одного из ваших триггеров. В отличие от других хронических обструктивных заболеваний легких, астма является обратимой.
Каковы симптомы рака легких?
До четверти всех людей с раком легкого могут не иметь никаких симптомов при диагностике рака. Эти раковые заболевания обычно идентифицируются случайно, когда рентгенография грудной клетки выполняется по другой причине. Однако у большинства людей развиваются симптомы. Симптомы обусловлены прямым воздействием первичной опухоли, воздействием метастатических опухолей в других частях тела или нарушениями гормонов, крови или других систем, вызванных раком.
Симптомы первичного рака легких включают кашель, кашель крови, боль в груди и одышку.
- Новый кашель у курильщика или бывшего курильщика должен вызвать озабоченность по поводу рака легких.
- Кашель, который не уходит или ухудшается с течением времени, должен оцениваться специалистом в области здравоохранения.
- Кашель крови (кровохарканье) встречается у значительного числа людей с раком легких. Любое количество кашляющей крови вызывает беспокойство.
- Боль в груди является симптомом примерно у четверти людей с раком легких. Боль скучна, болит и настойчива.
- Затрудненность дыхания обычно возникает из-за блокировки потока воздуха в части легких, сбора жидкости вокруг легкого (плевральный выпот) или распространения опухоли во всех легких.
- Свистящее или охриплость может сигнализировать о блокировании или воспалении в легких, которые могут сопровождаться раком.
- Повторные респираторные инфекции, такие как бронхит или пневмония, могут быть признаком рака легких.
Симптомы метастатических опухолей легких зависят от местоположения и размера. Около 30-40% людей с раком легких имеют некоторые симптомы или признаки метастатического заболевания.
- Рак легких чаще всего распространяется на печень, надпочечники, кости и мозг.
- Метастатический рак легких в печени может вызывать потерю аппетита, чувствовать себя полноценным во время еды и, в противном случае, необъяснимую потерю веса.
- Метастатический рак легких в надпочечниках также обычно не вызывает никаких симптомов.
- Метастазы к костям чаще всего встречаются с малыми клеточными раками, но также встречаются с другими типами рака легких. Рак легких, который метастазируется в кости, вызывает боль в костях, обычно в позвоночнике, большие кости бедра (бедренные кости), тазовые кости и ребра.
- Рак легких, который распространяется на мозг, может вызвать трудности с видением, слабостью на одной стороне тела и / или судорогами.
- Паранеопластические синдромы — это отдаленные, косвенные эффекты рака, не связанные с прямым вторжением органа в опухолевые клетки. Часто они вызваны химическими веществами, выделяемыми из раковых образований. К симптомам относятся следующие:
- Клубнинг пальцев — нанесение дополнительной ткани под ногти
- Новое формирование кости — вдоль нижних ног или рук
- Повышенный риск сгустков крови в руках, ногах или легких
- Низкий уровень натрия
- Высокий уровень кальция
- Низкий уровень калия
Дегенеративные состояния нервной системы иначе необъяснимы.
Каковы симптомы астмы?
Когда дыхательные пути становятся раздраженными или инфицированными, срабатывает атака. Атака может внезапно развиваться или развиваться медленно в течение нескольких дней или часов. Основными симптомами, сигнализирующими о нападении, являются следующие:
- одышка,
- одышки,
- стеснение в груди,
- кашель и
- трудность речи.
Симптомы могут возникать днем или ночью. Если они происходят ночью, они могут нарушить ваш сон. Свинг является наиболее распространенным симптомом приступа астмы.
- Хрипение — это музыкальный, свистящий или шипящий звук с дыханием.
- Во время выдоха чаще всего встречаются диски, но они могут возникать во время вдоха (вдыхания).
- Не все астматики хрипеют, и не все люди, которые хрипывают, являются астматиками.
Действующие рекомендации по уходу за людьми с астмой включают классифицирование тяжести симптомов астмы следующим образом:
- Мягкий прерывистый: это включает в себя атаки не чаще, чем два раза в неделю и ночные атаки не чаще двух раз в месяц. Атаки продолжаются не более нескольких часов в сутки. Тяжесть атак различается, но между атаками нет никаких симптомов.
- Мягкий настойчивый: это включает в себя нападения более двух раз в неделю, но не каждый день, а ночные симптомы чаще, чем два раза в месяц. Атаки иногда достаточно серьезны, чтобы прерывать регулярные действия.
- Умеренный постоянный: это включает ежедневные атаки и ночные симптомы более одного раза в неделю. Более серьезные атаки происходят не реже двух раз в неделю и могут длиться несколько дней. Атаки требуют ежедневного использования быстрорейтинговых (спасательных) лекарств и изменений в повседневной деятельности.
- Тяжелое настойчивое: это включает частые сильные приступы, постоянные дневные симптомы и частые ночные симптомы. Признаки требуют ограничений на повседневную деятельность.
Просто потому, что у человека есть легкая или умеренная астма, это не означает, что у него или нее не может быть серьезной атаки. Тяжесть астмы может меняться со временем, либо к лучшему, либо к худшему.
Что вызывает рак легких?
Курение сигарет является наиболее важной причиной рака легких. Исследования еще в 1950-х годах четко установили эти отношения.
- Сигаретный дым содержит более 4000 химических веществ, многие из которых были идентифицированы как вызывающие рак.
- Человек, который курит более одной пачки сигарет в день, имеет риск развития рака легких в 20-25 раз больше, чем тот, кто никогда не курил.
- Когда человек бросает курить, его или ее риск рака легких постепенно уменьшается. Примерно через 15 лет после выхода из организма риск рака легких снижается до уровня того, кто никогда не курил.
- Курение сигарет и труб повышает риск развития рака легких, но не так сильно, как курение сигарет.
Около 90% случаев рака легких возникает из-за употребления табака. Риск развития рака легких связан со следующими факторами:
- Количество курящих сигарет
- Возраст, когда человек начал курить
- Как долго человек курил (или курил перед уходом)
Другие причины рака легких, включая причины рака легких у некурящих, включают следующее:
- Пассивное курение или пассивное курение представляет собой еще один риск развития рака легких. По оценкам, ежегодно в США ежегодно происходят 3000 смертей от рака легких, которые связаны с пассивным курением.
- Загрязнение воздуха от автомобилей, заводов и других источников, вероятно, увеличивает риск развития рака легких, и многие эксперты считают, что длительное воздействие загрязненного воздуха аналогично длительному воздействию пассивного курения в плане риска развития рака легких.
- Воздействие асбеста увеличивает риск развития рака легких девять раз. Комбинация воздействия асбеста и курения сигарет повышает риск до 50 раз.
Другой рак, известный как мезотелиома (тип рака внутренней оболочки грудной полости и наружная оболочка легкого, называемый плеврой, или облицовка брюшной полости, называемой брюшиной) также сильно связан с воздействием асбеста.
- Болезни легких, такие как туберкулез (ТБ) и хроническая обструктивная болезнь легких (ХОБЛ), также создают риск развития рака легких. У человека с ХОБЛ риск развития рака легких в четыре-шесть раз выше, даже если эффект курения сигарет исключается.
- Радон подвергается другому риску.
- Радон является побочным продуктом природного радия, который является продуктом урана.
- Радон присутствует во внутреннем и наружном воздухе.
- Риск развития рака легких увеличивается при значительном долгосрочном воздействии радона, хотя никто не знает точного риска. По оценкам, 12% смертей от рака легких относятся к радонному газу или около 21 000 смертей, связанных с раком легких, ежегодно в США. Радон-газ является второй ведущей причиной рака легких в Соединенных Штатах после курения сигарет. Как и при воздействии асбеста, курение значительно увеличивает риск развития рака легких при воздействии радона.
- Определенные профессии, в которых происходит воздействие мышьяка, хрома, никеля, ароматических углеводородов и эфиров, могут увеличить риск развития рака легких.
- У человека, у которого был рак легких, чаще развивается второй рак легких, чем у обычного человека, который развивает первый рак легких.
Что вызывает астму?
Точная причина астмы неизвестна.
- То, что имеют все люди с астмой, — хроническое воспаление дыхательных путей и чрезмерная чувствительность дыхательных путей к различным триггерам.
- Исследования были сосредоточены на том, почему некоторые люди развивают астму, а другие — нет.
- Некоторые люди рождаются с тенденцией к астме, в то время как другие — нет. Ученые пытаются найти гены, которые вызывают эту тенденцию.
- Окружающая среда, в которой вы живете, и то, как вы живете, частично определяет, есть ли у вас приступы астмы.
Приступ астмы — это реакция на триггер. Во многом это похоже на аллергическую реакцию.
- Аллергическая реакция — это ответ иммунной системы организма на «захватчика».
- Когда клетки иммунной системы воспринимают захватчика, они отправляют ряд реакций, которые помогают бороться с захватчиком.
- Именно эта серия реакций приводит к воспалению прокладки воздушных каналов. Это может привести к модификации типов клеток, выстилающих эти дыхательные пути. Развиваются клетки железистого типа, которые могут вызывать образование слизи. Эта слизь, наряду с раздражением мышечных рецепторов в дыхательных путях, может вызвать бронхоспазм. Эти реакции вызывают симптомы приступа астмы.
- При астме «захватчики» являются триггерами, перечисленными ниже. Триггеры варьируются между людьми.
- Поскольку астма является типом аллергической реакции, ее иногда называют реактивной болезнью дыхательных путей.
У каждого человека, страдающего астмой, есть свой уникальный набор триггеров. Большинство триггеров вызывают атаки у некоторых людей с астмой, а не у других. Обычные триггеры приступов астмы включают
- воздействие табака или дыма древесины;
- дышащий загрязненный воздух;
- вдыхание других респираторных раздражителей, таких как духи или чистящие средства;
- воздействие раздражителей дыхательных путей на рабочем месте;
- дыхание в вызывающих аллергию веществах (аллергенах), таких как плесень, пыль или перхоть животных;
- верхняя респираторная инфекция, такая как простуда, грипп, синусит или бронхит;
- воздействие холодной, сухой погоды;
- эмоциональное возбуждение или стресс;
- физическое напряжение или физические нагрузки;
- рефлюкс желудочной кислоты, известный как гастроэзофагеальная рефлюксная болезнь, или ГЭРБ;
- сульфиты, добавка к некоторым продуктам и вину; а также
- менструация. (В некоторых, не все женщины симптомы астмы тесно связаны с менструальным циклом.)
Факторы риска развития астмы включают
- сенная лихорадка (аллергический ринит) и другие аллергические реакции (это самый большой фактор риска.),
- экзема (другой тип аллергии, воздействующей на кожу) и
- генетическая предрасположенность (родитель, брат или сестра также имеет астму).