Бронхиальная астма клинический случай


КЛИНИЧЕСКИЙ СЛУЧАЙ
•Больная Л., 37 лет, предъявляет жалобы на периодические приступы кашля, затрудненного дыхания и свистящих хрипов в легких, боли в грудной клетке
•Болеет длительно, с детского возраста, когда неоднократно переносила острые бронхиты и пневмонии
•Приступы одышки появились с 14-летнего возраста, с этого же возраста стоит на диспансерном учете

КЛИНИЧЕСКИЙ СЛУЧАЙ
•При приступе одышки или удушья в основном затруднен выдох
•Приступы провоцируются различными химическими запахами, при цветении растений, нередко возникают без видимой причины
•Приступы купируются ингаляциями сальбутамола, приемом теофиллина

Основные причины пароксизмального удушья 1.Болезни органов дыхания:
 *Бронхиальная астма
*Бронхиальная астма
 *Обструктивный бронхит
*Обструктивный бронхит
 *Опухоли бронхов (аденома, карциноид)
*Опухоли бронхов (аденома, карциноид)
 *Инородное тело в бронхе
*Инородное тело в бронхе
 *Спонтанный пневмоторакс
*Спонтанный пневмоторакс
 *Аномалии развития трахеи и бронхов*Бронхоаденит
*Аномалии развития трахеи и бронхов*Бронхоаденит
2.Болезни сердечно-сосудистой системы:
 *Тромбоэмболия ветвей легочной артерии
*Тромбоэмболия ветвей легочной артерии
 *Поражения сердечной мышцы (инфаркт миокарда, аневризма левого желудочка,
*Поражения сердечной мышцы (инфаркт миокарда, аневризма левого желудочка, 
кардиосклероз, миокардит, кардиомиопатия)
 *Пороки сердца
*Пороки сердца
 *Острые нарушения ритма сердца (тахиаритмии)
*Острые нарушения ритма сердца (тахиаритмии)
 *Гипертонический криз*Узелковый периартериит
*Гипертонический криз*Узелковый периартериит
3.Другие болезни:
 *Острый нефрит
*Острый нефрит
 *Кровоизлияние в мозг
*Кровоизлияние в мозг
 *Эпилепсия
*Эпилепсия
 *Отравление героином
*Отравление героином
 *Сепсис
*Сепсис
 *Горная болезнь
*Горная болезнь  *Истерия
*Истерия

О каких заболеваниях чаще всего можно думать?
•Бронхиальная астма
•Хронический обструктивный бронхит
•Эмфизема легких
•Кардиальная астма
•Истерический невроз
•Рецидивирующая тромбоэмболия мелких ветвей легочной артерии
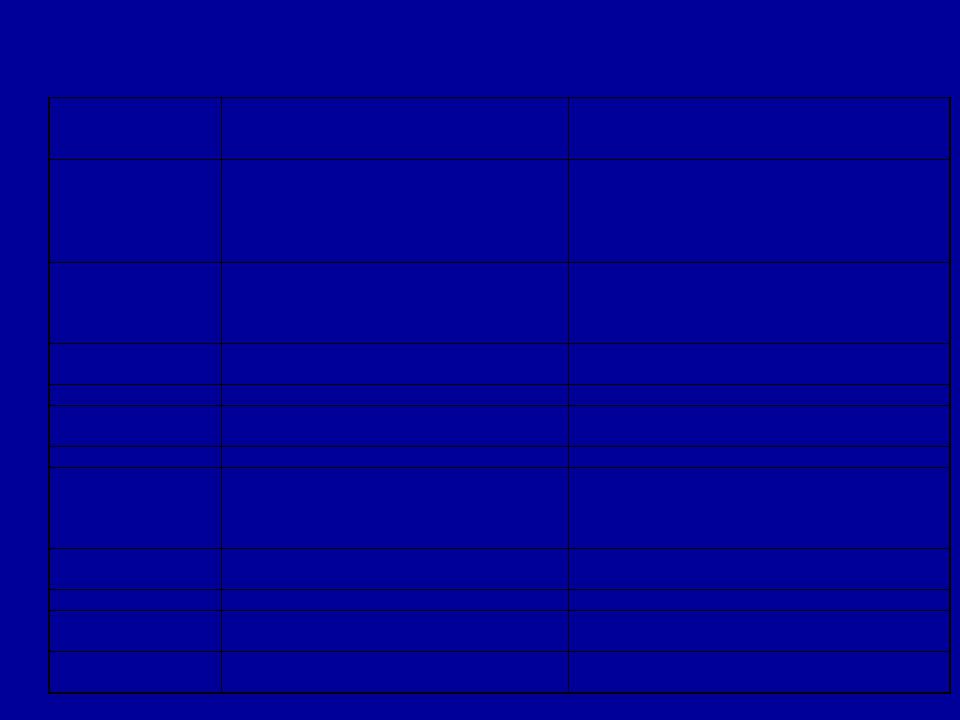
Дифференциально-диагностические признаки кардиальной и бронхиальной астмы
Клинико- | Приступ бронхиальной астмы | Приступ сердечной астмы |
анамнестические | ||
данные | ||
Возраст | Чаще молодой и средний | Чаще пожилой |
Предшествующие | Хронические бронхолегочные | ИБС, гипертоническая болезнь, пороки |
заболевания | заболевания, вазомоторный ринит, | сердца, кардиомиопатия, миокардит, |
поллиноз, другие аллергические | гломерулонефрит | |
заболевания | ||
Причины приступа | Контакт с аллергеном, обострение | Физическое и психическое напряжение, |
воспалительного процесса в органах | подъем АД, острый инфаркт миокарда, | |
дыхания, психогенные и | тахиаритмии | |
метеорологические факторы | ||
Характер приступа | Пароксизм экспираторной одышки, | Инспираторный или смешанный характер |
свистящего дыхания и кашля | одышки, чувство нехватки воздуха | |
Цианоз | Диффузный (центральный) | Акроцианоз |
Мокрота | Вязкая, “стекловидная”, отделяется с | Жидкая, пенистая, иногда розовая, легко |
трудом | отделяемая | |
Пульс | Частый, ритм правильный | Часто аритмичный, слабого наполнения |
Аускультативные | Множество рассеянных сухих свистящих | Влажные хрипы преимущественно в нижних |
данные | и жужжащих хрипов, в том числе | отделах легких с обеих сторон |
дистанционных, на фоне удлиненного | ||
выдоха | ||
Перкуторные | Уменьшены | Увеличены |
размеры сердца | ||
Размеры печени | Не изменены | Часто увеличены |
Периферические | Не характерны | Характерны |
отеки | ||
Лечебный эффект | От бронхолитиков | От мочегонных, сердечных гликозидов, |
морфина |

КЛИНИЧЕСКИЙ СЛУЧАЙ
•Заболеваний сердца ранее не отмечала, приступы не провоцируются физической нагрузкой, при аускультации сердца мелодия сердца обычная
•Повышения температуры тела нет, отделения гнойной мокроты при кашле нет
•Пероральными противозачаточными препаратами не пользуется
•Приступы не провоцируются нервно-психическими факторами
•Нет системных проявлений (артриты, поражения кожи)

КЛИНИЧЕСКИЙ СЛУЧАЙ
•В момент приступа больная фиксирует плечевой пояс, в акте дыхания участвуют вспомогательные мышцы
•На расстоянии слышатся дистанционные сухие свистящие хрипы
•Над поверхностью легких — перкуторный тон с коробочным оттенком
•При аускультации — на фоне ослабленного везикулярного дыхания с удлиненным выдохом выслушивается масса рассеянных сухих хрипов

БРОНХИАЛЬНАЯ АСТМА

Актуальность проблемы
•Распространенность БА в большинстве развитых стран колеблется на уровне 3-7%
•За последние годы заболеваемость БА в Украине увеличилась в среднем на 34% и составляет 405 на 100000 населения, а летальность — 3,8 на 100000 населения
•Всего в Украине — 205000 больных БА (0,4% населения)

Íà îñíîâàíèè æàëîá ïàöèåíòà, àíàìíåçà æèçíè, ðåçóëüòàòîâ ëàáîðàòîðíî-èíñòðóìåíòàëüíûõ èññëåäîâàíèé ïîñòàíîâêà ïðåäâàðèòåëüíîãî äèàãíîçà áðîíõèàëüíîé àñòìû ñìåøàííîé ôîðìû ñðåäíåé ñòåïåíè òÿæåñòè. Îáîñíîâàíèå êëèíè÷åñêîãî äèàãíîçà. Ëå÷åíèå çàáîëåâàíèÿ.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | ïðåçåíòàöèÿ |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 26.08.2015 |
| Ðàçìåð ôàéëà | 267,2 K |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
HTML-âåðñèè ðàáîòû ïîêà íåò.
Cêà÷àòü àðõèâ ðàáîòû ìîæíî ïåðåéäÿ ïî ññûëêå, êîòîðàÿ íàõîäÿòñÿ íèæå.
Ïîäîáíûå äîêóìåíòû
Àíàìíåç æèçíè è çàáîëåâàíèÿ ïàöèåíòà. Ïðîâåäåíèå ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ èññëåäîâàíèé. Îáîñíîâàíèå äèàãíîçà ïåðñèñòèðóþùàÿ áðîíõèàëüíàÿ àñòìà ñðåäíåé ñòåïåíè òÿæåñòè, ãîðìîíîçàâèñèìàÿ â ôàçå íåïîëíîé ðåìèññèè. Äèñïàíñåðíîå íàáëþäåíèå ïàöèåíòà.
ïðåçåíòàöèÿ [4,1 M], äîáàâëåí 04.10.2016
Ïîñòàíîâêà êëèíè÷åñêîãî äèàãíîçà — ñàõàðíûé äèàáåò 2 òèïà ñðåäíåé ñòåïåíè òÿæåñòè íà îñíîâàíèè àíàìíåçà çàáîëåâàíèÿ è æàëîá áîëüíîãî, åãî ôèçèêàëüíîãî îáñëåäîâàíèÿ, ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ äàííûõ. Ïðîãíîç æèçíè, ïðîôèëàêòèêà è ëå÷åíèå áîëåçíè.
èñòîðèÿ áîëåçíè [37,6 K], äîáàâëåí 20.05.2012
Ïàñïîðòíûå äàííûå î áîëüíîì, àíàìíåç æèçíè è çàáîëåâàíèÿ. Ïîñòàíîâêà ïðåäâàðèòåëüíîãî äèàãíîçà è ñîñòàâëåíèå ïëàíà äîïîëíèòåëüíûõ èññëåäîâàíèé. Ëå÷åíèå õðîíè÷åñêîé îáñòðóêòèâíîé áîëåçíè ë¸ãêèõ (áðîíõèàëüíîé àñòìû). Äíåâíèê íàáëþäåíèÿ çà ïàöèåíòîì.
èñòîðèÿ áîëåçíè [21,5 K], äîáàâëåí 18.02.2015
Íà îñíîâàíèè æàëîá áîëüíîãî, äàííûõ àíàìíåçà, êîòîðûå îòðàæàþò òèïè÷íîå ðàçâèòèå çàáîëåâàíèÿ, ýïèäåìèîëîãè÷åñêîãî àíàìíåçà è ðåçóëüòàòîâ ôèçèêàëüíîãî è ëàáîðàòîðíûõ èññëåäîâàíèé ïîñòàíîâêà êëèíè÷åñêîãî äèàãíîçà: ñàëüìîíåëëåç, ãàñòðîèíòåñòèíàëüíàÿ ôîðìà.
èñòîðèÿ áîëåçíè [16,4 K], äîáàâëåí 17.11.2015
Èçó÷åíèå æàëîá ïàöèåíòà, îáùåãî è ýïèäåìèîëîãè÷åñêîãî àíàìíåçà çàáîëåâàíèÿ. Õàðàêòåðèñòèêà îáùåñîìàòè÷åñêîãî ñòàòóñà. Àíàëèç ðåçóëüòàòîâ ëàáîðàòîðíûõ èññëåäîâàíèé è óñòàíîâëåíèå êëèíè÷åñêîãî äèàãíîçà. Ïëàí ëå÷åíèÿ îñòðîãî ãàñòðîýíòåðèòà è ýêñèêîçà.
èñòîðèÿ áîëåçíè [23,7 K], äîáàâëåí 24.04.2014
Æàëîáû áîëüíîãî íà ìîìåíò ïîñòóïëåíèÿ. Àíàìíåç çàáîëåâàíèÿ è æèçíè. Ïðåäâàðèòåëüíûé, êëèíè÷åñêèé, äèôôåðåíöèàëüíûé è èììóíîëîãè÷åñêèé äèàãíîçû. Ëå÷åíèå íåàëëåðãè÷åñêîé áðîíõèàëüíîé àñòìû. Èììóíîïàòîãåíåç, äíåâíèê íàáëþäåíèÿ è ïðîãíîç çàáîëåâàíèÿ.
èñòîðèÿ áîëåçíè [18,8 K], äîáàâëåí 10.03.2009
Îáîñíîâàíèå êëèíè÷åñêîãî äèàãíîçà ïàöèåíòà: áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà, ïåðñèñòèðóþùåå òå÷åíèå, ñðåäíåé ñòåïåíè òÿæåñòè. Êëèíèêî-ôàðìàêîëîãè÷åñêèé àíàëèç ïðîâîäèìîé òåðàïèè. Èçó÷åíèå ñîîòâåòñòâèÿ ïðîâîäèìîãî ëå÷åíèÿ è êëèíè÷åñêîãî äèàãíîçà.
èñòîðèÿ áîëåçíè [76,7 K], äîáàâëåí 18.01.2012
Íà îñíîâàíèè æàëîá ïàöèåíòêè, àíàìíåçà çàáîëåâàíèÿ, îñîáåííîñòåé êëèíèêè è ðåçóëüòàòîâ ïðîâåäåííûõ èíñòðóìåíòàëüíûõ è ëàáîðàòîðíûõ èññëåäîâàíèé ïîñòàíîâêà êëèíè÷åñêîãî äèàãíîçà ñèñòåìíîé ñêëåðîäåðìèè âòîðîé ñòåïåíè. Ñèíäðîìû áîëåçíè è ìåòîäû åå ëå÷åíèÿ.
èñòîðèÿ áîëåçíè [32,4 K], äîáàâëåí 17.07.2013
Àíàìíåç æèçíè è æàëîáû áîëüíîãî ïðè ïîñòóïëåíèè. Îöåíêà ôèçè÷åñêîãî ðàçâèòèÿ è îáùåãî ñîñòîÿíèÿ ïàöèåíòà. Ïëàí êëèíè÷åñêèõ è ëàáîðàòîðíûõ èññëåäîâàíèé áîëüíîãî. Îáîñíîâàíèå äèàãíîçà — áðîíõèàëüíàÿ àñòìà, îñîáåííîñòè åå ïðîÿâëåíèÿ è ëå÷åíèÿ ó äåòåé.
èñòîðèÿ áîëåçíè [40,4 K], äîáàâëåí 12.10.2012
Àíàìíåç æèçíè è çàáîëåâàíèÿ. Äàííûå îáúåêòèâíîãî îñìîòðà ïàöèåíòà. Ðåçóëüòàòû ëàáîðàòîðíûõ èññëåäîâàíèé. Äíåâíèê êóðàöèè. Îáîñíîâàíèå äèàãíîçà àëëåðãè÷åñêîé ôîðìû áðîíõèàëüíîé àñòìû ëåãêîé ôîðìû. Ðåêîìåíäàöèè ïî óñòðàíåíèþ ïðîâîöèðóþùèõ ôàêòîðîâ áîëåçíè.
èñòîðèÿ áîëåçíè [15,2 K], äîáàâëåí 01.04.2014

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
АкушерствоАнатомияАнестезиологияВакцинопрофилактикаВалеологияВетеринарияГигиенаЗаболеванияИммунологияКардиологияНеврологияНефрологияОнкологияОториноларингологияОфтальмологияПаразитологияПедиатрияПервая помощьПсихиатрияПульмонологияРеанимацияРевматологияСтоматологияТерапияТоксикологияТравматологияУрологияФармакологияФармацевтикаФизиотерапияФтизиатрияХирургияЭндокринологияЭпидемиология | В начале лекции представляем клинический случай. Больная И., 37 лет, поступила в терапевтическое отделение по скорой помощи в связи с некупирующимся в амбулаторных условиях приступом удушья, сопровождающимся кашлем с трудно отделяемой мокротой, выраженной одышкой с преимущественно затрудненным выдохом в покое. Из анамнеза известно, что считает себя больной с 18-летнего возраста, когда впервые появилась необычная реакция: каждую весну во время цветения растений у больной в течение 1-2-х месяцев наблюдался выраженный насморк и слезотечение, повышалась температура тела. Тогда же при обследовании ЛОР-врачом был поставлен диагноз искривления носовой перегородки, хронического полипозного /вазомоторного/ ринита и по его рекомендациям больная во время обострения пользовалась сосудосуживающими носовыми и глазными каплями /нафтизин, галазолин/. Через 4-5 лет впервые без видимой причины неожиданно возник приступ удушья, который быстро прошел после приема 1 таблетки теофедрина. Однако, после этого приступы удушья стали беспокоить больную 1-2 раза в месяц. Одновременно с этим стала замечать, что приступы провоцировались различными внешними причинами: некоторыми запахами, косметическими средствами, духами, дезодорантами. Как и раньше, состояние ухудшалось весной, в периоды цветения растений. Последние 10 лет находится на диспансерном учете, неоднократно лечилась стационарно, в том числе в аллергологическом отделении. Заболевание постепенно прогрессирует. Последние 2 года приступы удушья возникают не реже 1-2 раз в неделю, появились ночные приступы удушья, для купирования которых пользуется специальными ингаляционными препаратами /Сальбутамол, Беротек/. Выраженное ухудшение состояния началось 2 дня назад, когда приступы удушья участились, впервые приступ удушья не удалось купировать повторными ингаляциями /до 10 ингаляций в день/ указанных средств и пришлось вызывать скорую помощь. После в/в введения эуфиллина и преднизолона удушье прекратилось, однако через несколько часов возникло вновь. Повторно вызванная карета скорой помощи повторила в/в введение лекарств и доставила больную в стационар. Аллергологический анамнез отягощен, отмечались аллергические реакции на анальгин, новокаин, аспирин. Дважды после приема аспирина начинался приступ удушья. При осмотре: состояние средней тяжести, умеренный диффузный цианоз кожных покровов, выраженная одышка экспираторного типа, частота дыханий — 20 в 1 минуту, выдох удлинен, на расстоянии слышны свистящие сухие хрипы. Положение в постели вынужденное, с упором на верхние конечности, в акте дыхания заметно участие мышц шеи и грудной клетки. Пульс — 88 в 1 минуту, ритмичный, удовлетворительных свойств, АД — 140/80 мм рт.ст. Перкуторно не определяется зона абсолютной сердечной тупости. Аускультативно: ритм сердца правильный, тоны сердца приглушены, небольшой акцент 2-го тона над легочной артерией. Над легкими — перкуторный легочный звук с коробочным оттенком. Аускультативно: ослабленное везикулярное дыхание с удлиненным выдохом, масса рассеянных сухих свистящих хрипов. Живот мягкий, безболезненный. Печень у реберного края. Периферических отеков нет. Возникают ли затруднения в предварительной постановке диагноза в данном случае? По-видимому, никаких. На первом плане у больной выступают приступы удушья, которое по гречески называется астмой. Итак, речь пойдет об астме. Известно много заболеваний органов дыхания, сердечно-сосудистой системы, ЦНС и других органов, которые могут сопровождаться преходящим или стойким удушьем. В таблице 1 приведены основные причины пароксизмального удушья. Из цикла лекций по кардиологии Вы помните, что одним из проявлений сердечной недостаточности, а именно, левожелудочковой недостаточности, является такой клинический синдром как сердечная астма и ее крайнее выражение — отек легких. Таблица 1 ОСНОВНЫЕ ПРИЧИНЫ ПАРОКСИЗМАЛЬНОГО УДУШЬЯ 1.Болезни органов дыхания: *Бронхиальная астма *Обструктивный бронхит *Опухоли бронхов /аденома, карциноид/ *Инородное тело в бронхе *Спонтанный пневмоторакс *Аномалии развития трахеи и бронхов *Бронхоаденит 2.Болезни сердечно-сосудистой системы: *Тромбоэмболия ветвей легочной артерии *Поражения сердечной мышцы /инфаркт миокарда, Дата добавления: 2015-02-06 | Просмотры: 572 | Нарушение авторских прав 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | 29 | 30 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | 39 | 40 | 41 | 42 | 43 | 44 | 45 | 46 | 47 | 48 | 49 | 50 | 51 | 52 | 53 | 54 | 55 | 56 | 57 | 58 | 59 | 60 | 61 | 62 | 63 | 64 | 65 | 66 | 67 | 68 | 69 | 70 | 71 | 72 | 73 | 74 | 75 | 76 | 77 | 78 | 79 | 80 | 81 | 82 | 83 | 84 | 85 | 86 | 87 | 88 | 89 | 90 | 91 | 92 | 93 | 94 | 95 | 96 | 97 | 98 | 99 | 100 | 101 | 102 | 103 | 104 | 105 | 106 | 107 | 108 | 109 | 110 | 111 | 112 | 113 | 114 | 115 | 116 | 117 | 118 | 119 | 120 | 121 | 122 | 123 | 124 | 125 | 126 | 127 | 128 | 129 | 130 | 131 | 132 | 133 | 134 | 135 | 136 | 137 | 138 | 139 | 140 | 141 | 142 | 143 | 144 | 145 | 146 | 147 | 148 | 149 | 150 | 151 | 152 | 153 | 154 | 155 | 156 | 157 | 158 | 159 | 160 | 161 | 162 | 163 | 164 | 165 | 166 | 167 | 168 | 169 | 170 | 171 | 172 | 173 | 174 | 175 | 176 | 177 | 178 | 179 | 180 | 181 | 182 | 183 | 184 | 185 | 186 | 187 | 188 | 189 | 190 | 191 | 192 | 193 | 194 | 195 | 196 | 197 | 198 | 199 | 200 | 201 | 202 | 203 | 204 | 205 | 206 | 207 | 208 | 209 | 210 | 211 | 212 | 213 | 214 | 215 | 216 | 217 | 218 | 219 | 220 | 221 | 222 | 223 | 224 | 225 | 226 | 227 | 228 | 229 | 230 | 231 | 232 | 233 | 234 | 235 | |
К молодой пациентке (21 год) с сильной одышкой при нормальном весе тела (167 см, 61 кг), в остро ухудшившемся состоянии экстренно был вызван дежурный врач. Со слов медицинской сестры, девушка внезапно начала задыхаться. Пациентка находилась в тревожном, почти нервозном состоянии из-за пережитого испуга за свою жизнь, неожиданное нарушение дыхания застало девушку в 5 утра, за день до этого пациентке была проведена пластика задней крестовидной связки. Также известно, что девушка страдает сенной лихорадкой. Из-за отдышки и нарушенной функции легких пациентка с трудностью могла говорить. При поступлении жалобы от пациентки, медицинские работники сразу же направили пациентку на ЭКГ, результаты которой кроме синусовой тахикардии других отклонений от нормы не показали.
Был проведен очный осмотр пациентки врачом:
АД 165/90 мм рт. ст.
ЧСС 129 в мин.
ЧД 28 в мин.
Температура тела повышенная, 37,8° С.
У пациентки началось обильное потоотделение, синюшный окрас кожи и слизистых оболочек отсутствует.
Конечности, живот, голова и шея – без особенностей.
Сердце: тоны ритмичные, патологические шумы отсутствуют, наблюдается тахикардия.
- Легкие: одышка с резким усилением при горизонтальном положении тела и с вовлечением вспомогательной дыхательной мускулатуры, высокочастотные и низкочастотные хрипы с обеих сторон, значительно удлиненное время выдоха, перкуторный (громкий, продолжительный, низкий) тон над легкими повышенной звучности, уменьшение подвижности легочного края с обеих сторон, притупление перкуторного звука отсутствует.
Также был проведен анализ газов артериальной крови в помещении :
рН 7,48 (7,35 – 7,45);
РаСО2 26 (38 – 45) мм рт. ст.;
РаО2 62 (70 – 100) мм рт. ст.;
SaО2 91% (92 – 96).
На основании осмотра пациентки и имеющихся у нее симптомов, врачом был поставлен диагноз – тяжелый приступ астмы. Подозрение на бронхиальную астму подтверждает также развитие симптомов в ранние утренние часы (приступ застал пациентку в 5 утра) и склонность к атопическим реакциям в анамнезе (сенная лихорадка). Возможным провоцирующим фактором в данном случае мог стать прием назначенных после операции нестероидных противовоспалительных средств (НПВС) с последующей псевдоаллергической реакцией.
В первую очередь должна быть исключена потенциально угрожающая жизни тромбоэмболия легочной артерии, а из-за имевшего место хирургического вмешательства риск ее возникновения повышен. Кроме того, клинические проявления легочной эмболии могут быть очень похожими на приступ астмы (внезапная одышка, синусовая тахикардия, сопоставимые результаты анализа газов крови), поэтому при первых же симптомах затруднения дыхания и/или изменения дыхательной функции легких необходимо сразу же обратиться к врачу, так как тромбоэмболия легочной артерии при отсутствии должного врачебного внимания может привести к летальному исходу.
Другими возможными диагнозами являются:
закупорка верхних дыхательных путей (например, аспирация);
дисфункция голосовых связок, особенно у молодых женщин;
сердечная астма при сердечной недостаточности с застоем в легких;
обострение ХОБЛ с или без легочной эмфиземы;
экзогенный аллергический альвеолит (воспаление лунки челюсти в результате инфицирования после удаления зуба);
бронхит и атипичная пневмония;
(спонтанный) пневмоторакс.
Во время приступа пациент испытывает острую тяжелую нехватку воздуха, в первую очередь затрудняется и пролонгируется выдох, дыхание учащается и становится громким и хрипящим. В такие моменты пациент переживает за свое физическое состояние и полностью поглощен состоянием своего дыхания, во время приступа пациент фактически не реагирует на окружающую среду, держится отчужденно. В такие моменты нужно принять сидячее положение, держать спину ровно и постараться дышать спокойно и умеренно глубоко.
Библиографическое описание:
Колосов Г. А., Магсаржав Ц., Канэсиро К. В. Бронхиальная астма: психосоматический концепт в пользу персонализированного подхода [Текст] // Психология: традиции и инновации: материалы III Междунар. науч. конф. (г. Самара, март 2018 г.). — Самара: ООО «Издательство АСГАРД», 2018. С. 39-41. URL https://moluch.ru/conf/psy/archive/255/13721/ (дата обращения: 24.02.2020).
Концепция психо- и социодинамической психиатрии подразумевает под собой, в отличие от биомедицинской парадигмы, не только синдроморопный подход, проявления которого можно купировать медикаментозным приложением. В данной статье, посвященной непосредственно пульмонологии, идет описание бронхиальной астмы как психосоматической нозологии. Ввиду особенности этого заболевания уделяется много внимания междисплинарному подходу. Будут предложены советы практикующим врачам, доступные для реализации у врачей-пульмонологов клинического профиля, позволяющие им использовать данный подход, и, в конечном итоге, оправдать персонализированный подход к лечению пациента.
Ключевые слова: бронхиальная астма, пульмонология, психосоматика, психиатрия, психоанализ
Введение. В настоящее время все чаще возникает потребность медицины в персонализированном подходе к пациенту. Мы считаем, что именно междисциплинарный подход, а не приверженность исключительно биомедицинской парадигме, позволяет реализовать наиболее оптимальную тактику лечения и создать рекомендации, наиболее подходящие для сохранения здоровья пациента. В данной статье, посвященной непосредственно пульмонологии, идет описание бронхиальной астмы как психосоматической нозологии.
Вне всякого сомнения, бронхиальная астма — заболевание, развивающееся под действием целого комплекса факторов, сутью которого является иммунопатологический процесс, протекающий в форме хронического воспаления дыхательных путей, сопровождающегося гиперреактивностью, обструкцией и респираторными симптомами [1, с.139]. В свою очередь, бронхиальная астма относится к классическому примеру психосоматического заболевания. [2] По данным Всемирной организации здравоохранения, порядка 40 % пациентов, посещающих участковых терапевтов, относятся к группе психосоматических больных [3]. Согласно современным представлениям, к психосоматическим заболеваниям относятся расстройства, в основе которых лежит первичная телесная реакция на конфликтное переживание, в последующем ассоциирующаяся с морфологически устанавливаемыми изменениями и патологическими нарушениями в органах. В узком смысле, к психосоматическим заболеваниям относятся соматические заболевания, в этиологии и патогенезе которых существенную роль играют психологические факторы (индивидуально-психологические особенности человека и связанные со стереотипами его поведения, реакциями на стресс и способами переработки внутриличностного конфликта). [4, с.1]
Психологические корелляты бронхиальной астмы.
Психосоматические исследования охватывают довольно разнородные науки: педагогику, психологию и медицинские науки.
У ребенка привести к возникновению бронхиальной астмы могут специфические факторы внутрисемейных взаимодействий: воспитание в строгости и упор на подавление эмоциональных проявлений [5], требование от ребенка больших достижений [5], упор в воспитании на высокие морально-нравственные аспекты [5], относительная эмоциональная холодность матери и ее консерватизм, проявляющийся. в частности, в плохо выраженной защите ребенка («Ты должен сам все делать, быть самостоятельным») [5]. Было также отмечено, что саногенностью обладают диаметрально противоположные факторы. [5] Клинический случай № 1, приведенный ниже, наглядно отображает эти влияния.
Отдельное значение придается наличию устойчивого внутреннего конфликта у детей больных бронхиальной астмой, проявляющегося присутствием акцентуаций характера, несущих взаимоисключающие влияния [6]. У подростков превалируют истероидная и эпилептоидные акцентуации [6], аутодеструктивное поведение, которое может проявиться предрасположенностью к аддикциям [6]. Это вполне оправдывает то, что характерологические основы сводятся к тревожности, агрессивности и низкому уровню социального поведения. [5]. Примеры соответствующего эмоционального спектра представлены в клинических случаях № 2 и 3.
В итоге, под действием специфического воспитания, при так называемом психодинамическом подходе при поиске этиологии, формируется специфический астматический психотип. Данный психотип уже в последующем проявляется эмоциональным самоограничением, в частности, касательно аффективных реакций — данные проявления контролируются и блокируются «интеллектуально» [7]
Психосоматический подход уходит своими корнями в психоанализ. Один из главных основоположников психосоматики Франц Александер упоминает, что невозможность, (вызванная самим индивидом) проявления своих эмоций трансформируются в бронхоспастический механизм: к примеру, выход чувств, который себе позволял пациент через плач, прекращал приступ астмы — на эту любопытную связь между плачем и бронхиальной астмой указывали и такие псиоаналитики, как Вэйсс и Хэллидей [2]. Любопытен также физиологический феномен «суммации стимулов»: исследования Чикагского института психоанализа выявили, что если бронхоспазм вызывается преимущественно эмоциональными или аллергизирующими факторами, когда один из них может провоцировать приступ в большей степени при наличии второго, то после лечения чувствительность сохранялась, но отдельно действующий фактор не переходил порог реакции [2].
Клинические случаи
Случай 1
Ж. Наталья Николаевна
Куратор — Канэсиро К. В., 2018 год
Родилась в Новосибирске. Приступы экзогенной бронхиальной астмы с экспираторной одышкой и побледнением кожных покровов начали беспокоить с 13 лет. Принимала сальбутамол, который купировал приступы — по 1 дозе 3–4 раза в день. («постоянно им пользовалась»). Чуть позже стала использовать, в частности, беродуал. Аллергия на шерсть животных, пыльцу и тополиный пух. Периодические приступы беспокоили вплоть до совершеннолетия. В начале 3 курса (19 лет) мать уехала жить в Москву — с тех пор приступы стали заметно реже (провоцировались обычно чрезмерным курением), позже исчезли совсем, не проявлялись даже во время курения. Сальбутамол либо беродуал «на всякий случай» носила с собой в сумочке, но не было поводов воспользоваться, а в 2016–2017 перестала брать с собой вообще.
На новый 2018 год поехала с мамой на море в Болгарию и отметила, что впервые за два года внезапно появились одышка после умеренной физической нагрузке, упоминает, в частности, конфликт с матерью. Купили в Болгарии сальбутамол.
Отмечено, что мать была довольно строга и требовательна, заставляла хорошо учиться, ходить в музыкальную школу, но после окончания была категорически против поступления в консерваторию и настояла на поступлении в СГУПС. Учеба не нравилась, на первом курсе приступы отмечались особо сильные. После отъезда матери СГУПС не закончила, ушла работать, была этому рада. В сентябре 2017 уехала в Москву, живет отдельно от матери, приступы не отмечала. Папа аллергик, мама здорова.
Случай 2.
Е. Роберт Вадимович.
Куратор — Канэсиро К. В. 2017 год
20 лет. В 2012 беспричинно появился приступ удушья. В дальнейшем стали возникать при контакте с домашней пылью, шерстью животных, пыльцой растений, иногда сопровождались риноконъюнктивитом. Иногда возникали приступы «свистящего дыхания» в ответ на физическую нагрузку. К врачу не обращался. Был госпитализирован в ГНОКБ (Пульмонологическое отделение) по линии военкомата, после медосмотра, когда была поставлена БА. Вредные привычки категорически отрицает.
При осмотре мышечная система развита хорошо. После разговора оставляет впечатление сильно стесняющегося и замкнутого человека, на вопросы отвечает односложно. Во время курации АД 140/100, ЧСС 100 в минуту (дважды, на каждый следующий день), при первичном осмотре совместно с главным врачом соответственно 120/80, 74 в минуту, в военкомате повышения АД не наблюдалось. Синдром белого халата?
Случай 3.
Е. Роман Евгеньевич
Куратор — Колосов Г. А., 2017 год
22 года. Диагноз БА был поставлен в 7 лет, когда был госпитализирован в стационар после гостевого визита к бабушке в деревню. До этого приступы удушья не особо беспокоили, кроме того, данный приступ был первый раз в жизни и больше не повторялся. На данный момент жалоб нет, приступов не было несколько лет.
Отмечает, что родители строгие.
При проведении психологического тестирования по диагностическому тесту личностных расстройств Дворщенко, выявлены выраженные параноидные и пограничные акцентуации.
Выводы.
Известно, что персонализированная медицина основана на медицинском подходе к пациенту, который непосредственно затрагивает его индивидуальные особенности. Генетические факторы предрасположенности к бронхиальной астме, в частности, психофизиологические и чисто психологические, показывают важность комплексного подхода к диагностике и лечению, расширения теоретической базы врачей и привлечения специалистов других направлений.
Мы считаем, что психосоматический подход для пульмонологов действительно осуществим в контексте сбора анамнеза — для этого вовсе не обязательно овладевать приемами психоанализа, достаточно поинтересоваться у пациента о строгости воспитания в семье и сделать соответствующий вывод о характере пациента, после чего решить вопрос о привлечении психотерапевта.
Эмпатический подход к каждому человеку очень важен. Современный темп жизни и ценности нового поколения диктуют необходимость многопрофильного подхода во врачебной практике. Врачи, как представители одной из самых благородных профессий, в силах быть заинтересованными в междисциплинарной парадигме. Об этом сам Ф. Александер писал: «Одной из самых стойких ошибок в этой области является вера, что, если была установлена эмоциональная этиология, то соматическая медицинская работа становится необязательной, и пациента можно направлять к психиатру. Эта ошибка является оборотной стороной прежнего ошибочного представления, а именно, что, если у пациента имеются соматические симптомы, его случай принадлежит исключительно сфере деятельности врача или специалиста, не занимающегося психиатрией. Прогресс в современной медицине заключается, в частности, в кооперации специалистов-психиатров и не психиатров как в диагностике, так и в терапии».
Литература:
- Смык А. В., Абрамова Т. Я., Непомнящих В. М., Дёмина Д. В., Леонова М. И., Шишкова И. В., Кожевников В. С., Абрамов В. В., Козлов В. А. Иммунологическая и психофизиологическая разнородность больных бронхиальной астмой. // Мед. иммунология. — 2008. — Т. 610, № 2–3. — С. 139–144.
- Александер Ф. Психосоматическая медицина. — М.: Институт общегуманитарных исследований, 2009. — 320 с. // PSICHOL-OK Психологическая помощь. URL: https://www.psychol-ok.ru/lib/alexander/pm/pm_11.html (дата обращения: 04.01.2018).
- Афтанас Л. И. Актуальные проблемы психосоматической медицины // Экономика и медицина сегодня. — URL: https://federalbook.ru/files/FSZ/soderghanie/Tom %208/VII/Aftanas.pdf.(дата обращения:04.01.2018).
- Маркова Е. В., Смык А. В., Вотчин И. С. Психокоррекционное воздействие при психосоматической патологии // Концепт. — 2015. — No 03 (март).
- Воронина С. Н. Роль психологических факторов в развитии соматического заболевания у детей дошкольного возраста: На примере бронхиальной астмы. Автореферат диссертации. Ярославль,2006
- Красноруцкая, О. Н. Психосоматическое состояние детей и подростков, больных бронхиальной астмой. Автореферат диссертации. Воронеж, 2009
- Горская Е. А. Психологические особенности детей и подростков, больных бронхиальной астмой: В связи с задачами профилактики психосоматических расстройств. Автореферат диссертации. СПб, 2005
Основные термины (генерируются автоматически): бронхиальная астма, приступ, персонализированный подход, биомедицинская парадигма, Болгария, психосоматический подход, приступ удушья, Москва, шерсть животных, психосоматическая нозология.
Похожие статьи
Принципы патогенетической терапии бронхиальной астмы у детей
Шерсть животных — 10(28,5 %).
Бронхиальная астма: психосоматический концепт в пользу… Воронина С. Н. Роль психологических факторов в развитии соматического заболевания у детей дошкольного возраста: На примере бронхиальной астмы.
Психосоматические аспекты язвенной болезни желудка…
Ключевые слова: психосоматические заболевания, язвенная болезнь желудка и двенадцатиперстной кишки, психологическая коррекция, ЯБЖ.
Легкая степень (возврат заболевания 1 раз в 1–3 года, протекает с купированием приступа за 4–7 дней)
Комплаенс и контроль бронхиальной астмы | Статья в журнале…
6. обратная взаимосвязь средней силы между уровнем медикаментозного комплаенса и приступами удушья (r=-0,69; p
10. Будневский А. В., Трибунцева Л. В., Разворотнев А. В. Системный подход к анализу эффективности вакцинации больных бронхиальной астмой в…
Перспективы использования антиоксидантов в терапии…
…дыхания (ФВД), уменьшается частота приступов удушья, кашля, одышки [


