Бронхиальная астма клинические рекомендации pdf
Бронхиальная астма – хроническое заболевание, которое нельзя вылечить, но можно взять под контроль.
Рассмотрим понятие бронхиальной астмы, клинические рекомендации по ее лечению, приведем классификацию, принципы диагностики и лечения, особенности реабилитации и профилактики, а также дадим ссылки на полезные материалы для ознакомления.
Бронхиальная астма – гетерогенное заболевание, проявляющееся хроническим воспалением дыхательных путей. Диагноз ставится по респираторной симптоматике: дыхание со свистом; одышка; кашель; чувство стеснения в груди. Данные признаки сочетаются с обратимой обструкцией дыхательных путей.
Этиология и патогенез
Факторы, влияющие на развитие и проявления БА приведены в табл. 1. Таблица 1.
Факторы, влияющие на развитие и проявления БА
| Факторы | Описание |
| Внутренние факторы | Генетическая предрасположенность к атопии Генетическая предрасположенность к бронхиальной гиперреактивности Пол (в детском возрасте БА чаще развивается у мальчиков; в подростковом и взрослом – у женщин) Ожирение |
| Факторы окружающей среды | Внутри помещения: клещи домашней пыли, аллергены домашних животных, аллергены тараканов, грибковые аллергены. Вне помещения: пыльца растений, грибковые аллергены. Инфекционные агенты (преимущественно вирусные) Профессиональные факторы Аэрополлютанты Внешние: озон, диоксиды серы и азота, продукты сгорания дизельного топлива и др. Внутри жилища: табачный дым (активное и пассивное курение). Диета (повышенное потребление продуктов высокой степени обработки, увеличенное поступление омега-6 полиненасыщенной жирной кислоты и сниженное – антиоксидантов (в виде фруктов и овощей) и омега-3 полиненасыщенной жирной кислоты (в составе жирных сортов рыбы). |
Эпидемиология бронхиальной астмы
По крайней мере 300 млн. пациентов во всем мире страдают бронхиальной астмы. В нашей стране по данным недавнего эпидемиологического исследования распространенность астмы среди взрослых составляет 6,9%, а среди детей и подростков – около 10%.
Большинство пациентов, страдающих бронхиальной астмой, хорошо отвечают на традиционную терапию, достигая контроля заболевания. Однако существенная часть больных (20–30%) с трудными для терапии фенотипами астмы, к которым относятся тяжелая атопическая БА, БА при ожирении, БА курильщика, БА с поздним дебютом, БА с фиксированной бронхиальной обструкцией, могут быть рефрактерны к традиционной терапии. У них отмечается высокая частота обострений и обращений за неотложной медицинской помощью. В приемных отделениях и отделениях неотложной помощи стационаров развитых стран на долю больных с обострением БА приходится до 12% всех поступлений, причем 20–30% больных нуждаются в госпитализации в специализированные отделения и около 4% больных – в отделения реанимации и интенсивной терапии. Около 5% всех больных с обострением БА требуют проведения интубации трахеи и искусственной вентиляции легких (ИВЛ), в случае проведения ИВЛ летальность больных достигает 7%.
Определение степени тяжести бронхиальной астмы
Для успешной диагностики заболевания составляется клиническая картина с изучением характерных черт, симптомов и признаков, не свойственным другим болезням. История болезни по терапии бронхиальная астма начинается с первичной диагностики, в которой врач производит оценку степени обструкции дыхательных путей. Если вероятность астмы высока, необходимо сразу приступать к пробному лечению, и дальше, при отсутствии эффекта от терапии, назначать дополнительные исследования.
При низкой и средней вероятности астмы, характерные симптомы могут быть вызваны другим диагнозом.
Существует 4 стадии развития болезни:
- Интермиттирующая астма – самая безопасная стадия заболевания. Короткие приступы возникают редко, не чаще одного раза в неделю. По ночам обострения случаются еще реже.
- Легкая персистирующая астма – приступы наступают чаще, чем в раз в неделю, но только один раз в течение суток. По ночам возникает 2-3 приступа за месяц. Наряду с одышкой происходит нарушение сна, и снижение физической активности.
- Персистирующая астма средней тяжести – болезнь ежедневно дает о себе знать острыми приступами. Ночные проявления также учащаются, и проявляются чаще, чем 1 раз в неделю.
- Персистирующая астма тяжелой формы. Приступы повторяются ежедневно, по ночам доходит до нескольких случаев в неделю. Проблемы со сном – больного мучает бессонница, физическая активность. слишком затруднена.
У больного, независимо от степени тяжести заболевания, могут возникать легкие, среднетяжелые и тяжелые обострения. Даже у пациента с интермиттирующей астмой могут наблюдаться опасные для жизни приступы после долгого времени отсутствия каких-либо симптомов.
Тяжесть состояния больных не статична, и может изменяться в течение долгих лет.
Лечение и клинические рекомендации
 Клинические рекомендации по астме
Клинические рекомендации по астме
После того, как больному присвоен астматический статус, клинические рекомендации по лечению назначает лечащий врач. В зависимости от формы и стадии течения заболевания, могут применяться такие методы:
- Медикаментозная терапия, направленная на поддержание работы бронхов, профилактику воспалений, лечение симптомов, купирование приступов удушья.
- Изоляция пациента от условий, вызывающих ухудшение состояния (аллергенов, вредных условия труда и т. д.).
- Диета, исключающая жирную, соленую, вредную пищу.
- Мероприятия по оздоровлению и укреплению организма.

При медикаментозном лечении астмы нельзя применять только симптоматические препараты, поскольку организм привыкает и перестает реагировать на действующие компоненты. Таким образом, на фоне развития патологических процессов в бронхах лечение прекращает поступать, что отрицательно влияет на динамику, отдаляя полное выздоровление.
Различают 3 основных группы лекарств, которые применяют в лечении и купировании приступов астмы:
- средства неотложной помощи — они оказывают быструю помощь, в случае возникновения удушья;
- базисные лекарства;
- препараты контроля.
Все лечение направлено на снижение частоты приступов и минимизацию возможных осложнений.

Кандидата медицинских наук. Заведующий отделением пульмонологии.
Уважаемые посетители, прежде чем использовать мои советы – сдайте анализы и проконсультируйтесь с врачом!
Загрузка…
Источник
Российское
респираторное общество
Федеральные
клинические рекомендации по диагностике
и лечению
бронхиальной
астмы
2013
Коллектив
авторов
Чучалин Александр | Директор НИИ |
Айсанов Заурбек | Заведующий отделом |
Белевский Андрей | Профессор кафедры |
Бушманов Андрей | д.м.н., |
Васильева Ольга | д.м.н., |
Волков Игорь | Профессор кафедры |
Геппе Наталия | Зав кафедрой детских |
Княжеская Надежда | Доцент кафедры |
Мазитова | д.м.н., |
Мещерякова Наталия | Ведущий научный |
Ненашева Наталия | Профессор кафедры |
Ревякина Вера | Заведующая отделением |
Шубин Игорь Владимирович | Главный терапевт |
1. Методология 5
2. Определение, принципы диагностики у взрослых и детей. 8
2.1. Диагностика ба у детей 11
Ингаляционные
провокационные тесты с аллергенами у
детей практически не применяются. 13
Прочие
методы исследования 13
У
детей младше 5 лет – компьютерная
бронхофонография 13
Рентгенография
грудной клетки (для исключения
альтернативного диагноза) 13
Пробное
лечение (ответ на противоастматическую
терапию) 13
В
анализах крови при БА характерных
изменений нет. Часто выявляется
эозинофилия, однако ее нельзя считать
патогномоничным симптомом 13
В
мокроте у детей с бронхиальной астмой
могут выявляться эозинофилы, спирали
Куршмана 13
В
дифференциальной диагностике используют
следующие методы: бронхоскопию,
компьютерную томографию. Пациент
направляется на консультации специалистов
(оториноларинголога, гастроэнтеролога,
дерматолога) 13
2.2. Диагностика ба у взрослых 14
2.3.
Дифференциальный диагноз БА у взрослых 15
2.4.
Спирометрия и тесты на обратимость 16
3.
Определение степени тяжести бронхиальной
астмы 20
4.
Лечение стабильной астмы 21
4.1.
Понятие о контроле над бронхиальной
астмой 21
4.2.
Ступенчатая терапия бронхиальной
астмы у детей, подростков и взрослых 23
4.3.
Ингаляционные устройства 30
5.
Лечение обострений БА 31
5.1.
Лечение обострений БА у детей и
подростков 31
5.2.
.Лечение обострений БА у взрослых 32
6.
Астма беременных 36
7.
Трудная для контроля астма 37
8.
Отдельные варианты 39
10.
Профилактика и реабилитация пациентов
с астмой 46
11.
Образование и обучение пациентов с БА
(табл. 14) 50
Утверждено 51
I.Общие
положения 51
II.
Обследование и освидетельствование
граждан при … призыве на военную
службу 52
Приложение 53
I. Общие
положения 53
II.
Расписание болезней 53
Приложение…………………………………..…………………………………………………………………………………………………40
1.
Методология
Методы,
использованные для сбора/селекции
доказательств:
поиск
в электронных базах данных.
Описание
методов, использованных для сбора/селекции
доказательств:
доказательной
базой для рекомендаций являются
публикации, вошедшие в Кокрановскую
библиотеку, базы данных EMBASE и MEDLINE.
Глубина поиска составляла 5 лет.
Методы,
использованные для оценки качества и
силы доказательств:
Консенсус
экспертов;Оценка
значимости в соответствии с рейтинговой
схемой (схема прилагается).
Рейтинговая схема для
оценки силы рекомендаций (Таблица 1):
Уровни | Описание |
1++ | Мета-анализы |
1+ | Качественно |
1- | Мета-анализы, |
2++ | Высококачественные |
2+ | Хорошо |
2- | Исследования |
3 | Неаналитические |
4 | Мнение |
Методы, использованные
для анализа доказательств:
Обзоры
опубликованных мета-анализов;Систематические
обзоры с таблицами доказательств.
Описание методов,
использованных для анализа доказательств:
При отборе публикаций
как потенциальных источников доказательств
использованная в каждом исследовании
методология изучается для того, чтобы
убедиться в ее валидности. Результат
изучения влияет на уровень доказательств,
присваиваемый публикации, что, в свою
очередь, влияет на силу вытекающих из
нее рекомендаций.
На процессе оценки,
несомненно, может сказываться и
субъективный фактор. Для минимизации
потенциальных ошибок каждое исследование
оценивалось независимо, т.е. по меньшей
мере, двумя независимыми членами
рабочей группы. Какие-либо различия в
оценках обсуждались уже всей группой
в полном составе. При невозможности
достижения консенсуса привлекался
независимый эксперт.
Таблицы
доказательств:
Таблицы
доказательств заполнялись членами
рабочей группы.
Методы,
использованные для формулирования
рекомендаций:
Консенсус
экспертов.
Рейтинговая
схема для оценки силы рекомендаций
(таблица 2):
Сила | Описание |
А | По или группа |
В | Группа или экстраполированные |
С | Группа или экстраполированные |
D | Доказательства или экстраполированные |
Индикаторы
доброкачественной практики (GoodPracticePoints
– GPPs):
Рекомендуемая
доброкачественная практика базируется
на клиническом опыте членов рабочей
группы по разработке рекомендаций.
Экономический
анализ:
Анализ стоимости не
проводился и публикации по фармакоэкономике
не анализировались.
Метод
валидизации рекомендаций:
Внешняя
экспертная оценка;Внутренняя
экспертная оценка.
Описание
метода валидизации рекомендаций:
Настоящие рекомендации
в предварительной версии были
рецензированы независимыми экспертами,
которых попросили прокомментировать
прежде всего то, насколько интерпретация
доказательств, лежащих в основе
рекомендаций, доступна для понимания.
Получены комментарии
со стороны врачей первичного звена и
участковых терапевтов в отношении
доходчивости изложения рекомендаций
и их оценки важности рекомендаций как
рабочего инструмента повседневной
практики.
Предварительная версия
была также направлена рецензенту, не
имеющему медицинского образования,
для получения комментариев с точки
зрения перспектив пациентов.
Комментарии, полученные
от экспертов, тщательно систематизировались
и обсуждались председателем и членами
рабочей группы. Каждый пункт обсуждался,
и вносимые в результате этого изменения
в рекомендации регистрировались. Если
же изменения не вносились, то
регистрировались причины отказа от
внесения изменений.
Консультация
и экспертная оценка:
Предварительная версия
была выставлена для широкого обсуждения
на сайте РРО для того, чтобы лица, не
участвующие в конгрессе, имели возможность
принять участие в обсуждении и
совершенствовании рекомендаций.
Проект рекомендаций
был рецензирован также независимыми
экспертами, которых попросили
прокомментировать, прежде всего,
доходчивость и точность интерпретации
доказательной базы, лежащей в основе
рекомендаций.
Рабочая
группа:
Для окончательной
редакции и контроля качества рекомендации
были повторно проанализированы членами
рабочей группы, которые пришли к
заключению, что все замечания и
комментарии экспертов приняты во
внимание, риск систематических ошибок
при разработке рекомендаций сведен к
минимуму.
Основные
рекомендации:
Сила рекомендаций (A
– D),
уровни доказательств (1++, 1+,
1-, 2++, 2+, 2-, 3, 4) и индикаторы доброкачественной
практики — good
practice
points
(GPPs)
приводятся при изложении текста
рекомендаций.
Источник
Бронхиальная астма – хроническое заболевание, которое нельзя вылечить, но можно взять под контроль. Рассмотрим понятие бронхиальной астмы, клинические рекомендации по ее лечению, приведем классификацию, принципы диагностики и лечения, особенности реабилитации и профилактики, а также дадим ссылки на полезные материалы для ознакомления.
 Бронхиальная астма – гетерогенное заболевание, проявляющееся хроническим воспалением дыхательных путей.
Бронхиальная астма – гетерогенное заболевание, проявляющееся хроническим воспалением дыхательных путей.
Диагноз ставится по респираторной симптоматике:
- дыхание со свистом;
- одышка;
- кашель;
- чувство стеснения в груди.
Данные признаки сочетаются с обратимой обструкцией дыхательных путей.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Код бронхиальной астмы по МКБ – J45.
Рассмотрим, что такое бронхиальная астма, клинические рекомендации по ее диагностике и лечению, а также особенности течения заболевания у детей.
Классификация
При классификации бронхиальной астмы принято основываться на такие критерии, как:
- этиология;
- степень тяжести;
- уровень контроля;
- период заболевания.
По тяжести заболевания
Классификация астмы по этому критерию достаточно сложна, так как требует разделения между собственно тяжестью заболевания, ответом на лечения и рядом других факторов – таких как, например, приверженность лечению.
Итак, по степени тяжести астма делится на:
- Легкую – заболевание хорошо контролируется использованием лекарственных препаратов 1 ступени.
- Средней тяжести – заболевание контролируется препаратами 3 ступени.
- Тяжелую – требует применения препаратов 4-5 ступени либо носит неконтролируемый характер.
По критерию персистенции
Выделяют:
- интермиттирующее течение болезни;
- персистирующее течение болезни.
По периоду
Выделяют:
- обострение – время, когда симптоматика нарастает;
- ремиссию – время полного отсутствия клинических признаков даже на фоне отмены лечения (у детей в подростковом возрасте иногда случается спонтанная ремиссия БА).
Диагностика
Клинические рекомендации по бронхиальной астме 2019 года включают в себя следующие основные методики диагностики бронхиальной астмы:
- повторяющиеся респираторные признаки;
- данные симптомы обычно отмечаются в ночные часы;
- приступ астмы могут спровоцировать физические нагрузки, ОРЗ, аллергены, пыль, табачный дым, контакт с домашними животными, плесенью, а также сырость в помещении, погодные явления, стрессы;
- в анамнезе больного – атопический дерматит, аллергический ринит, пищевые аллергии;
- астма или аллергии у ближайших родственников больного.
Примеры формулировки диагноза
- Бронхиальная астма, атопическая форма, легкое интермиттирующее течение, контролируемая, период ремиссии.
- Бронхиальная астма, атопическая форма, легкое персистирующее течение, частично контролируемая.
- Бронхиальная астма, атопическая форма, среднетяжелое течение, неконтролируемая.
- Бронхиальная астма, атопическая форма, тяжелое персистирующее течение, неконтролируемая, обострение.
- Бронхиальная астма, неатопическая форма, легкое персистирующее течение, контролируемая, период ремиссии.
Лечение
Известно, что бронхиальную астму невозможно полностью излечить даже на современном этапе развития медицины. Однако есть способы обеспечить больному высокое качество жизни и максимально снизить риски. Терапия БА направлена на достижение контроля над болезнью.
Эта цель включает в себя несколько важнейших аспектов:
- наблюдение за симптоматикой;
- коррекция факторов риска;
- обеспечение физической активности на хорошем уровне;
- снижение риска обострений и побочных эффектов от лечения;
- профилактика формирования бронхообструкции.
Комплексный подход к терапии включает в себя следующие составляющие:
- прием лекарственных препаратов;
- коррекция факторов риска;
- обучение пациента (информирование о болезни, техника ингаляций, режим, регулярный мониторинг и обследование);
- исключение триггеров;
- специфическая иммунотерапия;
- немедикаментозные методики.
Каждый из этих элементов очень важен для достижения успеха в лечении бронхиальной астмы.
Немедикаментозное лечение
Основным методом немедикаментозной терапии является ограничение аллергенов внутри помещений – пыли, шерсти домашних питомцев, тараканов, плесневых грибов и др. Именно они считаются основными триггерами.
Доказано, что ограничение их воздействия на организм пациента способно оказывать воздействие на снижение активности болезни.
Однако все эти мероприятия должны быть строго индивидуальными, поскольку они эффективны только в случае тщательного предварительного обследования на аллергии.
Обычно полное устранение аллергенов невозможно, в то время как некоторые ограничительные мероприятия связаны с расходами и неудобствами, а эффект от этого зачастую очень условен.
Нужно минимизировать пребывание на улице в период цветения причинно-значимых растений. Также астматикам необходимо ограничить контакт с табачным дымом.
✔ Лечение обострений астмы, скачайте таблицу в Системе Консилиум.

Скачать таблицу
Медикаментозная терапия
Основная задача медикаментозного лечения астмы – контроль над заболеванием при использовании наименьшего возможного количества лекарственных препаратов.
В зависимости от действия и цели назначения выделяют две большие группы препаратов для лечения астмы:
- средства для быстрого купирования симптомов;
- средства долгосрочного контроля над симптомами астмы.
Как быстро купировать симптомы
Препараты для оказания скорой помощи при приступе БА купируют симптомы через несколько минут путем бронходилатации.
К ним относятся:
- Коротко действующие бета-2-агонисты (КДБА).
- Антихолинергические средства.
- Аминофиллин.
- Короткодействующие бета-2-адреномиметики.
Ингаляционные КДБА (сальбутамол) допустимы к использованию для детей любого возраста. Однако данные препараты показаны к применению «по требованию).
Частое или длительное их применение – повод пересмотреть базисное противовоспалительное лечение. Регулярное использование КДБА может привести к тяжелым и опасным для жизни обострениям.
КДБА быстро и эффективно воздействуют на гладкую мускулатуру дыхательных путей, обладая при этом наиболее благоприятным профилем безопасности. Возможны побочные эффекты – дозозависимый тремор и тахикардия.
Антихолинергики менее эффективны, поэтому показаны в качестве препаратов 2 линии.
Аминофиллин не рекомендован к использованию при бронхиальной астме в связи с доказанной небезопасностью для пациентов – он повышает риск развития побочных эффектов от использования глюкокортикоидов, минералокортикоидов, анестетиков, ксантинов, препаратов, воздействующих на ЦНС и бета-адреномиметиков.
Препараты от аллергии, эритромицин, миксилетин и бета-адреноблокаторы усиливают действие аминофиллина.
Применение пероральных КДБА у детей с БА не рекомендуется.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Что применять для долгосрочного контроля над астмой
Благодаря противовоспалительной активности, ингаляционные глюкокортикостероиды проявляют наибольший эффект, а потому показаны в качестве лекарственных препаратов первой линии для контроля над БА любой степени тяжести в виде монотерапии или в сочетании с другими средствами.
Пациентам, получающим лечение впервые, показана монотерапия небольшими дозами ингаляционных глюкокортикостероидов.
Клинический эффект, по большей части, достигается за счет использования низких и средних доз препаратов, поэтому в случае их неэффективности необходимо пересмотреть технику проведения ингаляции, уточнить диагноз и оценить приверженность пациента (или его родителей) лечению и выполнению врачебных рекомендаций.
После того, как контроль над БА достигнут, доза постепенно снимается до минимальной эффективной. Оптимальная поддерживающая доза рассчитывается индивидуально для каждого больного.
Препаратами второго выбора после ИГКС являются антагонисты лейкотриеновых рецепторов (АЛТР). Кроме того, их в ряде случаев назначают в качестве дополнительного средства на последующих этапах лечения.
Они облегчают симптоматику и улучшают функцию легких, а также предупреждают развитие обострений БА у пациентов начиная с 2 лет (в том числе спровоцированные ОРВИ).
Кроме того, АЛТР – хорошая профилактика бронхоспазма, вызванного чрезмерной физической нагрузкой. Они особенно эффективны у лиц, имеющий сопутствующий аллергический ринит.
Обычно ИГКС назначают в комплексе с длительно действующими агонистами бета-2-адренорецепторов. К препаратам данной группы относятся, например, салметерол и формотерол, оказывающие длительный бронхорасширяющий эффект.
Клинические рекомендации по бронхиальной астме у детей описывают сочетание ИГКС+ДДБА, которые показывают гораздо большую эффективность, чем монотерапия стероидами даже в высоких дозировках.
Однако данное сочетание не назначается пациентам младше 5 лет в связи с недостаточной доказательной базой эффективности этой комбинации у маленьких детей.
В базисном лечении астмы у детей не рекомендованы кромоны – их эффективность не доказана, не смотря на высокий уровень безопасности.
Теофиллин – производное ксантина пролонгированного действия. Препарат расширяет бронхи, оказывает легкий противовоспалительный эффект. Однако у детей он не рекомендован в связи с высоким риском развития тяжелых побочных эффектов.
Теофиллин показан только взрослым пациентам и только в случае, когда другие варианты базисной терапии недоступны.
Омализумаб (моноклональные антитела к иммуноглобулину Е) рекомендован больным с персистирующей астмой, плохо поддающейся лечению другими препаратами.
Данное средство незначительно снимает симптомы и сокращает количество обострений, улучшает функцию легких и повышает качество жизни пациента. Доза рассчитывается на основе исходного уровня IgE и веса больного.
✔ Ингаляционные устройства в лечении бронхиальной астмы, полезная таблица в Системе Консилиум.

Скачать таблицу
Стратегии фармакотерапии при астме (вне обострения)
Особенности лечения астмы обусловлены возрастными особенностями больных. Всегда нужно иметь в виду, что у детей возможен слабый ответ на проводимую терапию, а подростки не всегда могут выполнять все рекомендации.
Пациентам независимо от возраста, тяжести состояния и уровня контроля должны быть доступны лекарства для быстрого снятия симптомов.
Однако частое их применение говорит об отсутствии контроля и необходимости перехода на следующую ступень базисной терапии.
Существует 5 ступеней базисной терапии БА. Каждая из них соответствует числу препаратов или уровню дозы ИГКС.
Терапия подбирается путем ступенчатого подхода основываясь на уровень контроля. При этом необходимо разделять текущее состояние и риск развития обострения.
Если ингаляции, купирование симптомов сопутствующих заболеваний, соблюдение профилактических мероприятий не приносит эффекта в течение 1-3 месяцев, рассматривается вариант перехода на следующую ступень лечения. Если же контроль достигнут и сохраняется в течение 3 месяцев, можно перейти на предыдущую ступень.
Иммунотерапия
Аллерген-специфическая иммунотерапия призвана выработать устойчивую клиническую толерантность у больных с различными аллергиями.
Данный вид лечения облегчает астматические симптомы, снижает гиперреактивность дыхательных путей и потребность в средствах базисной терапии.
Данный метод предпочтительнее лекарственной терапии у больных с легкой и среднетяжелой астмой, так как эффект сохраняется и после прекращения АСИТ.
Кроме того, она предотвращает переход аллергического ринита в БА. Подбор препаратов для АСИТ и определение способа их введения осуществляются аллергологом-иммунологом индивидуально.
✔ Оценка контроля бронхиальной астмы у взрослых, подростков и детей, в Системе Консилиум.
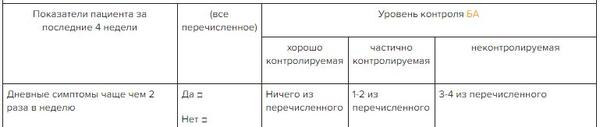
Открыть таблицу полностью
Как лечить обострение астмы
К сожалению, БА в случае обострения способна привести пациента к смерти несмотря на все принятые меры.
Определение обострения астмы можно сформулировать так – острый или подострый эпизод прогрессирующего ухудшения состояния, вызванного обструкцией дыхательных путей. Обострения могут быть различными по тяжести – от легких до крайне тяжелых и несущих угрозу для жизни.
Лечение обострений может проходить:
- в домашних условиях;
- амбулаторно;
- бригадой СМП;
- в условиях профильного отделения или ОРИТ.

Бронхиальная астма: клиническая рекомендация
Клинические рекомендации по астматическому статусу и появление новых современных лекарственных средств позволило существенно сократить число вызовов СМП на тяжелые приступы и смертность от БА в целом.
Бронхиальная астма – заболевание сугубо клиническое. Диагноз устанавливается на основе жалоб больного и данных его анамнеза, а также клинико-функционального обследования с оценкой обратимости обструкции бронхов и специфических аллергологических тестов в сочетании с исключением других патологий дыхательных путей.
Клинические рекомендации по бронхиальной астме описывают методы диагностики для пациентов разных возрастов, а также дополнительные методики подтверждения диагноза, а также содержат перечень критериев для определения степени тяжести патологии.
Основной принцип лечения БА – ступенчатый подход с увеличением объема мероприятий при отсутствии контроля и наличия факторов риска обострения, и снижением объема терапии при достижении контроля и отсутствии факторов риска. Это зависит от степени выраженности симптомов заболевания.
Клинические рекомендации по бронхиальной астме 2019 года, помимо прочего, включают в себя:
- Критерии оценки качества медицинской помощи пациентам.
- Алгоритмы ведения больного.
- Профилактические мероприятия.
- Рекомендации по рациону питания.
- Дополнительные сведения.
Реабилитация
Больным астмой показано:
- санаторно-курортное лечение в учреждениях соответствующего профиля;
- вне обострений – регулярные умеренные физические нагрузки под контролем врача ЛФК;
- физиотерапия (при достижении контроля над заболеванием на фоне применения базисного лечения).
Астма у детей: особенности
При лечении астмы у ребенка стоит учитывать его индивидуальные особенности, а также предпочтения — его или его родителей.
Основываясь на объеме лечения, оценивается и степень тяжести астмы. Этот критерий способен изменяться, поэтому в дальнейшем необходима его постоянная переоценка.
Лечение астмы у ребенка и взрослого – это непрерывный циклический процесс, который включает в себя:
- оценку общего состояния больного;
- пересмотр терапии;
<


