Бронхиальная астма клинические примеры
Практика показывает, что рациональное, грамотное ведение беременных с БА, обеспечивает максимально положительный итоговый результат. Точнее, счастливая мама получает здорового ребенка, как и в случае с совершенно здоровой мамой!
Для подтверждения написанного, приводим реальный клинический пример.
Клинический пример
Общие сведенья, диагноз: Пациентка,27 лет. Диагноз: Бронхиальная астма. Атопическая форма, тяжелое персистирующее течение, неконтролируемая. ДН 1. Беременность 10-11 недель. Состоит на учете у пульмонолога.
Особенности клинического течения: 3-5 дневных приступов (связанных и/либо не связанных с физической нагрузкой), 1-3 ночных приступа. По утрам и после минимальных нагрузок – экспираторная одышка.
Купирует приступы 1-3-мя ингаляциями беродуала. После ингаляции, эффект наступает примерно через 15-20 минут.
Анамнез заболевания: 4 года страдает БА. Начало резкое, клиника представлена резким ощущением нехватки воздуха, ощущением стеснения и дискомфорта в грудной клетке. Симптомы появились на фоне затяжной ОРВИ. Симптомы прошли самостоятельно, но через полтора месяца, после переохлаждения, появился сухой навязчивый кашель, вызывающий подобные симптомы: дискомфорт, стеснение в грудной клетке, затрудненное дыхание, удушье, головная боль. Кашель без отхождения мокроты. Развился ринит, с отделяемым из носа в незначительном количестве. Самостоятельно пришла к семейному доктору с жалобами, после чего была направлена в пульмонологический центр.
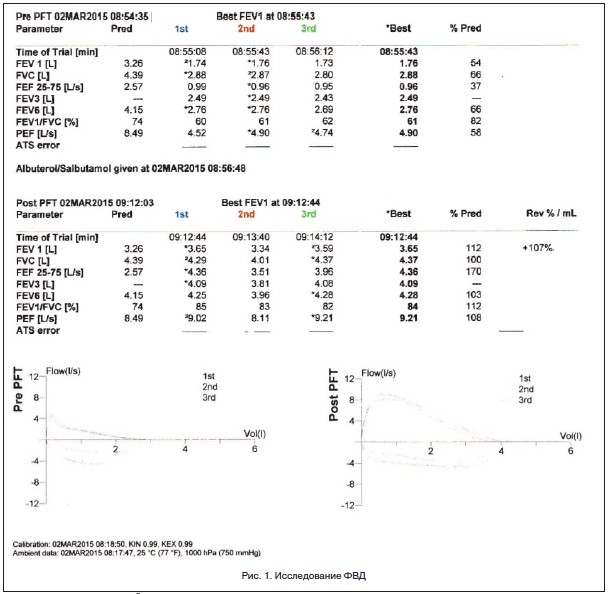
Диагностика: Функция внешнего дыхания: выраженное нарушение вентиляционной функции по обструктивному типу, положительный бронходилатационный тест. Общий IgE – 399 ME/мл.
Диагноз: Бронхиальная астма, атопическая форма, тяжелое персистирующее, неконтролируемая. Аллергический ринит, фаза обострения.
Терапия: будесонид (200 мкг, по две ингаляции, два раза в сутки), монтелукаст 10 мг, перед сном.
Пациентка проинформирована по поводу правильного использования ингалятора, важности своевременного приема назначенных препаратов.
Динамика: Состояние достаточно быстро нормализовалось: ушли приступы удушья и одышка. Спустя несколько недель самостоятельно перестала лечиться. Но, через месяц, симптомы стали возобновляться. Одышка могла появиться даже в покое, но купировалась сразу после ингаляции назначенным препаратом.
Снова появились приступы удушья: в течение недели, 2-4 раза днем. И примерно один раз в месяц – ночью. Приступы быстро поддавались лечению. Возникали, в основном после стрессов и физических, психоэмоциональных нагрузок.
В анамнезе жизни – без особенностей: ребенком развивалась в соответствии с возрастной нормой, была достаточно активной и подвижной. В интеллектуальном и физическом развитии, на всех возрастных этапах, не отставала от ровесников. Имеет высшее образование. Профессия не связана со специфическими профессиональными вредностями, которые могли бы спровоцировать или усугубить заболевание.
Акушерско-гинекологический анамнез: Начало менструаций в 13 лет, длительность 5-6 дней, редко болезненные, не обильные. Начало половой жизни – в 20 лет.
Беременность первая.
Из перенесенных заболеваний: ОРВИ 1-2 раза в год. В детстве: краснуха, корь, ветряная оспа – без видимых осложнений.
Аллергологический анамнез: проявление бронхоспазма на шерсть собак и кошек.
Вредные привычки отрицает.
Наследственный анамнез: отягощен. У матери и родного брата БА с раннего детства.
Объективно: Рост 170 см, вес: 60 кг. Телосложение правильное. Общее состояние – удовлетворительное.
Видимые слизистые, кожные покровы – обычного цвета, не изменены, сыпи нет.
Дыхание через нос, не затруднено, по смешанному типу, ритм правильный, проводится симметрично, частота дыхания: 18 дыхательных движений в минуту. При глубоком вдохе подвижность не ограничена. Голосовое дрожание и резистентность – не нарушены.
Аускультативно – ослабленное везикулярное дыхание. Выслушиваются рассеянные сухие хрипы, бронхофония отсутствует.
В акте дыхания не участвует вспомогательная мускулатура.
Форма грудной клетки правильная. Ребра – косой ход в переднезаднем направлении, межреберные промежутки не расширены.
Болезненность в окологрудинной, подключичной, передней, средней, задней подмышечной области, с двух сторон – не определяется. Перкуторно – ясный легочной звук с двух сторон.
Язык влажный, розовый, корень языка обложен белым налетом. Слизистая полости рта – не изменена. Акт глотания не нарушен.
Живот: перкуторно, пальпаторно – без особенностей, участвует в акте дыхания.
В общем клиническом анализе крови незначительный лейкоцитоз, повышен уровень эозинофилов (до 9%) и СОЭ – 21мм/ч.
В анализе мокроты: количество 5,0, стекловидная, вязкая. Наличие эозиновилов – 6-7 в пз, лейкоциты – 35 в п/з, эпителий — 9 в п/з, альвеолярные клетки – 1 в п/з. МБТ – результат отрицательный.
После обследования поставлен диагноз:
Бронхиальная астма, атопическая форма, тяжелое персистирующее течение, неконтролируемая, ДН 1.
Через 5 месяцев, пациентка стала на учет к акушер-гинекологу, по поводу беременности, в сроке 10-11 недель.
Пульмонолог провел коррекцию схемы лечения БА после того, как получил результаты повторного исследования: снижение вентиляционной функции легких по обструктивному типу, положительный бронходилатационный тест, коэфициэнт бронходилатации 106%, ОФВ1 – 1,8л.
Терапия: беродуал по потребности, будесонид 200мкг. Два вдоха, два раза в сутки, монтелукаст – 10мг перед сном.
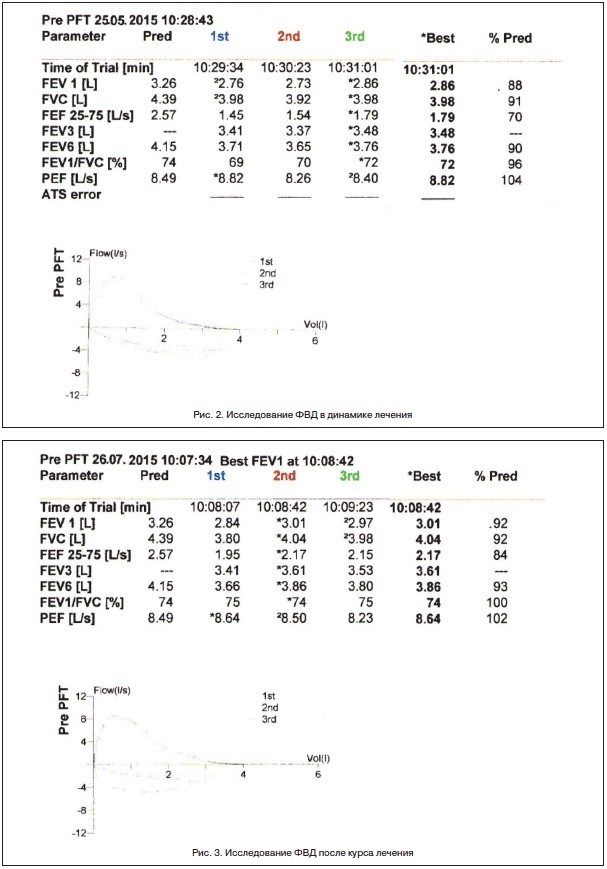
При повторном осмотре – значительное улучшение самочувствия, общего состояния. Гораздо реже дневные приступы, ночные – не случались. Рис.2
При повторном исследовании (через один месяц) – не обнаружено нарушений легочной вентиляции, признаков бронхиальной обструкции.
Беременность протекала без осложнений. Пациентка своевременно посещала консультации гинеколога и пульмонолога по месту жительства. В итоге, получили положительный результат: самостоятельные, срочные роды. Без каких-либо осложнений для матери и ребенка.
Исходя из приведенного клинического случая, хотелось бы подчеркнуть, что даже достаточно тяжелое течение БА может находиться в рамках грамотного контроля, и не стать препятствием к счастливому материнству. Да, около 1/3 всех женщин с БА в период беременности страдают от осложнений и ухудшения состояния, столько же, отмечает улучшение своего состояния в период беременности, оставшаяся треть вообще не ощущает никаких изменений.
Приходим к тому, что даже самое грозное заболевание поддается контролю, в руках врача-специалиста. Что, соответственно обещает максимально положительные результаты и сводит риски к минимуму.
Источник

Бронхиальная астма считается тяжелым заболеванием дыхательной системы. Симптомы этого недуга можно спутать с проявлениями других болезней, поэтому нередко врачу не удается установить правильный диагноз с первого раза, особенно в начале возникновения воспаления бронхов.
Рассеять все сомнения и подтвердить предположения можно только после сбора анамнеза пациента, получения результатов анализов и диагностических процедур. Только в этом случае врач сможет поставить диагноз и выбрать эффективную тактику лечения.
Диагноз бронхиальной астмы считается точным, если в формулировке отображены все классификационные признаки. В частности, это касается формы болезни, фазы, ее степени тяжести. Если есть осложнения, то их также обязательно указывают.
Бронхиальная астма
Наиболее распространенным недугом органов дыхательной системы является хроническое заболевание бронхов, которое называется астмой. Характерный признак этой болезни – воспаление дыхательных путей, что влечет за собой их гиперреактивность.
Характерные симптомы БА – непродуктивный сухой кашель и одышка. При клиническом диагнозе «бронхиальная астма» важно не допустить приступа удушья, который развивается по причине бронхоспазма и сужения дыхательных путей.
Астматический приступ чаще всего развивается в ночное время. Его начало можно заподозрить по появлению одышки, кашля, хрипоты и свистящих звуков во время дыхания. Как правило, он протекает по-разному, может пройти через несколько минут или несколько дней.
Важность правильной формулировки диагноза БА
Формулировка диагноза при бронхиальной астме составляется четко и грамотно. Это требование стоит соблюдать по нескольким причинам.
- Во-первых, от правильности диагноза зависит правильность выбора курса лечения. Только при корректном лечении уменьшается риск развития тяжелой стадии болезни.
- Во-вторых, врач изучает данные анамнеза и результаты клинических обследований пациента. При формулировании точного диагноза врач отделяет бронхиальную астму от других заболеваний со схожей симптоматикой.
- В-третьих, заполнение документации с четкой формулировкой диагнозов дает возможность вести статистику заболеваний и смертности.
- Заполняя документацию, врачам необходимо учитывать, что четкие сведения о болезни необходимы для решения финансовых вопросов страховой медицины. От диагноза зависит объем бесплатной медицинской помощи.
- Понятно расписанный диагноз с указанием всех подробностей течения болезни необходим, если пациент переходит в другой стационар или желает проконсультироваться у другого врача.
Также не стоит забывать о том, что четкий диагноз в амбулаторной карте или истории болезни является показателем качественной работы врача.
Критерии классификации

При бронхиальной астме в формулировке диагноза указываются такие характеристики, как форма болезни, ее стадия, фаза и осложнения. Необходимость классификации объясняется тем, что данное хроническое заболевание может протекать по-разному, и в зависимости от этого выбираются методы лечения.
Как и при любой другой болезни, при постановке диагноза пациентам с заболеваниями дыхательных путей врачи пользуются документом МКБ. В этой классификации отдельные виды БА выделяются, исходя из двух критериев:
- природа происхождения;
- тяжесть протекания.
Многие опытные специалисты считают недостаточным такое деление, поэтому стараются применять иной подход к классификации недуга. Особое внимание уделяют таким пунктам:
- степень тяжести болезни до лечения;
- реакция организма на проводимую терапию;
- контроль течения болезни: есть ли шансы добиться ремиссии или уменьшить число приступов;
- есть ли связь между особенностями течения БА и ее причинами;
- по какой причине развиваются осложнения.
Этиологическая классификация болезни

Чтобы лечение было максимально эффективным, важно выявить истинную причину развития недуга. Например, если устранить провоцирующие факторы аллергической астмы, то удастся добиться стойкой ремиссии.
В зависимости от причины возникновения выделяют три формы болезни:
- Аллергическая БА. Как правило, причиной приступа и частого сухого кашля является внешний раздражитель, например, пищевой или респираторный аллерген. Зачастую приходится сталкиваться с воздействием нескольких раздражителей. К числу летучих аллергенов можно отнести бытовую пыль, растительную пыльцу, табачный дым, частички кожи животных и прочее. Вначале развивается аллергический ринит, трахеит, синусит или ларингит. Позже на фоне этих заболеваний появляется бронхиальная астма.
- При развитии инфекционно-зависимой формы болезни под воздействием болезнетворных микроорганизмов изменяется проходимость бронхов. Больного тревожат такие симптомы, как сухой кашель, одышка, приступы удушья. Спровоцировать развитие болезни могут грибки, бактерии и вирусы. Они же становятся причиной часто повторяющихся обострений.
- Астма смешанного течения. В таком случае дыхательные просветы сужаются не только при взаимодействии с аллергеном, но и под воздействием внешних факторов. Зачастую недуг смешанного течения развивается из-за плохой экологии, неблагоприятных климатических условий, а также на фоне воздействия химических раздражителей, пагубных привычек и стрессов.
Рассматривая примеры формулировки диагноза бронхиальной астмы, нужно заметить, что при необходимости выделяют особые формы заболевания смешанного генеза:
- профессиональная БА возникает при контакте с определенными химическими веществами на рабочем месте. По причине гиперреактивности бронхов у человека развиваются частый кашель и приступы удушья. В группу риска входят люди, работающие в библиотеках, парикмахерских, зоомагазинах, аптеках, хлебопекарнях и др.;
- БА физического напряжения. В этом случае бронхоспазм происходит при физической работе или после нее. Можно точно определить эту проблему, если исключить другие причины. Многие специалисты считают, что этот фактор не является причиной развития самой болезни, он только провоцирует возникновение симптомов БА.
Классификация по тяжести течения

Для назначения эффективного лечения врач должен установить степень тяжести недуга. Это делается после выявления причины патологических изменений в бронхах.
Когда диагностируют астму, в диагнозе обязательно указывают степень тяжести. Чтобы дать характеристику, врач оценивает определенные параметры:
- Частота приступов днем и ночью.
- Особенности течения и длительность приступа.
- Влияние обострений БА на качество жизни пациента.
- Показатели внешнего дыхания.
В результате проведения такой оценки определяют тип течения заболевания:
- интермиттирующая БА – приступы могут происходить днем примерно раз в неделю, а ночью – максимум два раза в месяц. Обострение заболевания длится недолго, при этом симптомы могут не беспокоить на протяжении нескольких месяцев или лет;
- персистирующая БА бывает легкой, средней степени тяжести или тяжелой. Для болезни характерны частые приступы, возникающие в любое время суток. Обострения длятся долго, при этом ухудшается эмоциональное и физическое состояние больного. Двигательная активность и сон также нарушены.
Уровень контроля заболевания
Для выбора подходящей методики лечения и ее корректировки врач должен принимать во внимание реакцию организма пациента на терапию, применявшуюся ранее.
Если медицинские препараты были подобраны правильно, то у пациентов с заболеванием средней тяжести и тяжелым течением отмечается улучшение показателей внешнего дыхания.
По уровню контроля БА бывает:
- хорошо контролируемой;
- частично контролируемой;
- неконтролируемой.
В случае если заболевание не поддается контролю, и симптомы прогрессируют, врач обязан определить, по какой причине это происходит. Для этого пересматриваются такие факторы:
- изменился ли образ жизни больного;
- устранен ли аллерген;
- выполняет ли пациент врачебные рекомендации;
- ограничено ли влияние провоцирующих факторов (чрезмерные физические нагрузки, грязный воздух, курение);
- учащались ли приступы при инфекционных заболеваниях;
- есть ли обострение какой-либо болезни хронического течения.
Особые формы бронхиальной астмы

В отдельную категорию, которая не попадает в классификацию, специалисты относят кашлевую форму заболевания. По-другому ее называют скрытой формой.
Характерным симптомом является сухой или влажный кашель, который также может быть симптомом других заболеваний дыхательных путей. По этой причине недуг тяжело распознать на ранней стадии развития.
В медицине также существует такое понятие, как аспириновая астма. Она обнаруживается у астматиков в 6% случаях. Патогенез данной формы заболевания полностью не изучен, известно только, что оно связано с непереносимостью ацетилсалициловой кислоты и салицилатов.
Фазы течения

Исходя из того, как часто проявляются симптомы гиперреактивности бронхов и с какой периодичностью происходят приступы, БА подразделяют на такие фазы:
- обострение болезни;
- ремиссия (она считается стойкой, если произошло исчезновение симптомов минимум на два года)
В зависимости от наличия осложнений, БА может быть осложненной или неосложненной.
Обоснования для постановки диагноза при астме

Диагноз «бронхиальная астма» на догоспитальном этапе ставится на основании жалоб пациента и анамнеза болезни. Обоснование для диагноза дают результаты клинических анализов и диагностических обследований, проводимых при подозрениях на развитие бронхиальной астмы.
Если обнаруживаются такие симптомы астмы, как приступы удушья, одышка, кашель, хрипы и свисты при дыхании, то это будет поводом для направления пациента к специалисту узкого профиля – пульмонологу.
Так как заболевание может протекать с разными сопутствующими симптомами, не обойтись без консультации аллерголога, гастроэнтеролога и кардиолога. Только при проведении комплексной диагностики диагноз «бронхиальная астма» может быть подтвержден.
Одним из проверенных методов выявления болезни является процедура спирометрии. При ее проведении можно обнаружить нарушения функций органов дыхания. Во внимание принимается тот факт, что при БА сужаются бронхиальные просветы, из-за чего нарушается поступление воздуха в легкие. В результатах спирометрии описываются важные параметры, которые дают возможность пульмонологу поставить точный диагноз. Особое внимание специалист обращает на объем форсированного выдоха и на форсированную жизненную емкость легких.
Немаловажным моментом в диагностике заболевания является простукивание грудной клетки. Выполняя такие действия, пульмонолог может услышать высокие звуки. Это говорит о том, что легкие астматика переполнены воздухом. Кроме того, поводом для постановки предварительного диагноза считается наличие хрипов при вдохе и выдохе. Но только опытный специалист сможет их классифицировать.
В перечень диагностических процедур может входить рентгенография бронхов. Она назначается, если у доктора имеются сомнения по поводу правильной постановки диагноза. Посредством проведения рентгенографии грудной клетки можно увидеть патологические изменения в бронхах и легких. В некоторых случаях достаточно пройти флюорографию.
Подтвердить развитие бронхиальной астмы также можно результатами анализов крови, мочи и мокроты, выводящейся во время приступа кашля. Подтвердить предварительный диагноз поможет факт наличия в крови антител типа IgE. Чтобы результаты исследований были максимально точными, накануне пациенту необходимо воздержаться от употребления алкоголя и приема лекарств.
Если возникает необходимость пройти дополнительное обследование и сдать анализы после посещения врача, то это нужно сделать в кратчайшие сроки. В худшем случае клиническая картина будет смазана. Быстрое диагностирование бронхиальной астмы увеличивает шансы на скорейшее выздоровление.
Схема формулировки диагноза бронхиальной астмы

Все врачи придерживаются общего правила формулировки диагноза «бронхиальная астма». В обязательном порядке указывается форма недуга, степень тяжести, фаза и наличие определенных осложнений, если они выявлены.
Пример правильной формулировки диагноза бронхиальной астмы выглядит так:
- бронхиальная астма атопической формы, средняя тяжесть, фаза затихающего обострения. Сопутствующий диагноз: рецидивирующая крапивница;
- бронхиальная астма инфекционно-зависимой формы, течение тяжелое, фаза обострения. Осложнения: гнойный бронхит, эмфизема легких, 2 степень легочной недостаточности.
Также можно встретить такую формулировку:
- аллергическая бронхиальная астма, поддается частичному контролю, находится в стадии обострения. Дополнительно – ринит легкого течения, конъюнктивит;
- эндогенная бронхиальная астма, неконтролируемая, в стадии тяжелого обострения. Фоновый диагноз: неэрозивная форма гастроэзофагеальной рефлюксной болезни.
В заключение
Точно поставить клинический диагноз бронхиальной астмы только на основании жалоб пациента невозможно. Многие симптомы могут указывать на развитие других недугов дыхательной системы.
Например, тяжелое дыхание, кашель и хрипы могут прослушиваться при бронхите, а симптомы воспаления также выявляются и при пневмонии. Чтобы сделать правильные выводы, врач назначает дополнительные методы обследования, дающие возможность поставить диагноз методом исключения других болезней.
Источник

