Бронхиальная астма и лапароскопия
Лапароскопия(Перитонеоскопия, вентроскопия.) — осмотр органов брюшной полости с помощью эндоскопа, введённого через переднюю брюшную стенку. Лапароскопия — один из эндоскопических методов, используемых в гинекологии.
Лапароскопия бывает трех видов.
Диагностическая — визуальный осмотр органов брюшной полости с применением дополнительного манипулятора (обычно переходит в оперативную).
Оперативная — выполняется практически весь объем гинекологических операций, включая экстирпацию матки.
Контрольная — проводится для контроля за эффективностью ранее проведенного хирургического лечения.
По времени осуществления лапароскопия делится на плановую и экстренную. Лапароскопия может быть как самостоятельной операцией, так и сочетаться с гистероскопией или влагалищными операциями.
Современную лапароскопию считают методом диагностики и лечения практически всех гинекологических заболеваний, также она позволяет проводить дифференциальную диагностику между хирургической и гинекологической патологией.
ПОКАЗАНИЯ ЛАПАРОСКОПИИ
В настоящее время апробированы и внедрены в практику следующие показания для выполнения лапароскопии.
Плановые показания :
—ТПБ;
—опухоли и опухолевидные образования яичников;
—ММ;
—генитальный эндометриоз;
—пороки развития внутренних половых органов;
—боли внизу живота неясной этиологии;
—создание искусственной непроходимости маточных труб.
Показания к экстренной лапароскопии :
—внематочная беременность;
—апоплексия яичника;
—ВЗОМТ;
—подозрение на перекрут ножки или разрыв опухолевидного образования или опухоли яичника, а также перекрут субсерозной миомы;
—дифференциальная диагностика между острой хирургической и гинекологической патологией.
ПРОТИВОПОКАЗАНИЯ ЛАПАРОСКОПИИ
Противопоказания к лапароскопии и лапароскопическим операциям зависят от многих факторов и в первую очередь от уровня подготовки и опыта хирурга, оснащённости операционной эндоскопическим, общехирургическим оборудованием и инструментарием. Выделяют абсолютные и относительные противопоказания.
Абсолютные противопоказания :
—геморрагический шок;
—заболевания сердечнососудистой и дыхательной системы в стадии декомпенсации;
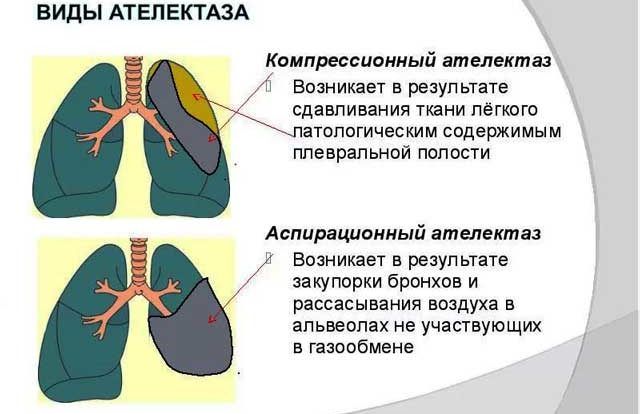
—Бронхиальная астма с частыми обострениями;
—некорригируемая коагулопатия;
—заболевания, при которых недопустимо располагать пациентку в положении Тренделенбурга (последствия травмы головного мозга, поражения сосудов головного мозга и т.д.);
—острая и хроническая печёночнопочечная недостаточность;
—рак яичника и РМТ (исключение составляет лапароскопический мониторинг в процессе химиотерапии или лучевой терапии).
Относительные противопоказания :
—артериальная гипертензия с повышенными показателями систолического и /или диастолического давления;
—наличие патологических изменений в показателях лабораторных исследований(в таком случае вопрос о проведении операции будет решаться совсместно с лечащим врачом);
—поливалентная аллергия;
—разлитой перитонит;
—выраженный спаечный процесс после перенесённых ранее операций на органах брюшной полости и малого таза;
—поздние сроки беременности (больше 16–18 недель);
—подозрение на злокачественный характер образования придатков матки.
Также противопоказаниями к выполнению плановых лапароскопических вмешательств считают:
— ожирение 3-4 степени;
—имеющиеся или перенесённые менее чем 4 нед назад острые инфекционные и простудные заболевания(грипп,пневмония,острый тромбофлебит и цистит);
—степень III–IV чистоты влагалищного содержимого;
—неадекватно проведённое обследование и лечение супружеской пары к моменту предполагаемого эндоскопического обследования, планируемого по поводу бесплодия.
ПОДГОТОВКА К ЛАПАРОСКОПИЧЕСКОМУ ИССЛЕДОВАНИЮ
1) Анлизы: общий анализ крови и мочи,кровь на свёртываемость,биохимия крови.(результаты действительны в течение 10 дней)
2)Так же ,кровь на RW (сифилис), ВИЧ, ATHCV и HbsAg (гепатиты группы В и С).(результаты действительны до 3 месяцев)
3) Определить группу крови и резус-фактор.
4) Мазок на флору из половых путей (V,U,C) (действиелен до 10 дней)
5) Флюографическое обследование органов грудной клетки.(действителен 6 месяцев)
6) ЭКГ (действителен 1 месяц)
7) УЗИ органов малого таза
8) При бесплодии необходима СГ мужа.
9) Консультация терапевта.
Пациентка должна быть информирована о возможном переходе к чревосечению, о возможном расширении объёма операции. Должно быть получено письменное информированное согласие женщины на операцию.
Всё вышесказанное связано с тем, что среди пациенток и врачей нехирургических специальностей существует мнение об эндоскопии как о простой, безопасной и небольшой операции. В связи с этим женщины склонны недооценивать сложность эндоскопических исследований, имеющих такой же потенциальный риск, как и любые другие хирургические вмешательства.
При плановой лапароскопии накануне операции пациентка ограничивает свой рацион приёмом жидкой пищи. Очистительную клизму назначают вечером перед операцией. Медикаментозная подготовка зависит от характера основного заболевания и планируемой операции, а также от сопутствующей экстрагенитальной патологии.
ПРОВЕДЕНИЕ ОПЕРАЦИИ
Лапароскопия проводиться под общей (внутривенной) анастезией с применением специальных инструментов. Лапароскоп — оптический аппарат,который представляет собой тонкий инструмент,напоминающий по форме длинный карандаш,а на его конце находится оптическая система,проводящая исследование состояния внутренних органов малого таза. Благодоря камере,расположенной на инструменте, есть возможность наблюдать за происходящим на видеомониторе.
Через небольшое отверстие-прокол, сделанный в области пупка,вводиться углекислый газ,что позволяет четче увидеть внутренние органы. После введения достаточного объема газа через другие проколы,вводятся троакары и непосредственно лапароскоп. Троакары — это специальные трубки,имеющие клапаны диаметром 5-10 мм, через которые хируг вводит инструменты. Газ после операции рассасывается сам,спустя некоторое время.
ВОСТАНОВЛЕНИЕ ПОСЛЕ ЛАПАРОСКОПИИ
Реабилитация протекает довольно легко и без осложнений,т.к. операция малоинвазивная. К тому же ,во время неё здоровые органы не затрагиваются.
После проведения операции,время прибывания в стационаре составляет 1 день. К работе уже можно вернуться на 3 день. А вот к физическим нагрузкам преступать следует постепенно. Во избежании осложнений,стоит ограничить употребление алкоголя и тяжолой пищи в течение 2-3 недель.
Интимную жизнь также лучше отложить на 2-3 недели со дня операции. В течение 2 недель после операции запрещено принимать ванны,а после душа и др. гигиенических процедур,необходима обработка швов(проколов) раствором для дезинфекции.
———————————————————————————————————————————————————
При написании поста были использованны следующие материалы:
вот от сюда
вот от сюда
вот от сюда
Источник
Энциклопедия / Процедуры / Лапароскопия в гинекологии
Лапароскопия – это мало травмирующий способ проведения диагностики и оперативного вмешательства.
Лапароскопию проводят путем проникновения в брюшную полость к органам малого таза с помощью нескольких проколов, а затем вводят через них инструменты-манипуляторы.
Манипуляторы оснащены микроинструментами, подсветкой и микрокамерами, которые позволяют проводить операции с визуальным контролем, при этом не производя больших разрезов, что снижает риск послеоперационных осложнений, минимизирует операционную травму тканей и сокращает сроки реабилитации.
При проведении лапароскопии, чтобы брюшная стенка не мешала проведению смотра и операций, ее приподнимают за счет нагнетания внутрь брюшной полости воздуха – накладывают пневмоперитонеум (надувают живот).
Операция сопровождается разрезами и болевыми раздражениями, поэтому проводится под наркозом.
Лапароскопия очень широко используется в гинекологии:
- при бесплодии неясной причины, которая не выявлена при детальном не инвазивном исследовании.
- при неэффективности гормональной терапии при бесплодии,
- при операциях на яичниках (склерокистоз, кисты яичников, опухоли яичников),
- при подозрении на эндометриоз, спаечную болезнь,
- при хронических тазовых болях,
- при эндометриозе придатков матки, яичников, полости малого таза,
- при миоматозном поражении матки,
- при перевязке маточных труб, при внематочной беременности, разрыве трубы,
- при перекруте яичника, кисты, апоплексии яичника, внутреннем кровотечении,
- при обследовании малого таза.
Абсолютно противопоказана лапароскопия в гинекологии
- при тяжелых сердечнососудистых и легочных заболеваниях,
- при шоковом состоянии, в состоянии комы,
- при выраженном истощении организма,
- при нарушениях в системе свертывания.
Также противопоказана операция путем лапароскопии при грыжах белой линии живота и передней брюшной стенки, при грыжах диафрагмы.
Плановая лапароскопия противопоказана при ОРВИ, необходимо выждать как минимум месяц с момента болезни. Также запрещена операция при выраженных изменениях анализов крови и мочи, при бронхиальной астме, при гипертонии с высоким давлением.
Операции лапароскопии могут быть плановыми и экстренными.
При экстренных операциях подготовка может быть минимальной, если речь идет о спасении жизни пациентки.
При плановых операциях необходимо полное обследование со сдачей всех анализов:
- крови (общий, биохимия, на гепатиты, сифилис и ВИЧ, на свертывание),
- анализы мочи,
- кровь на глюкозу.
Обязательно исследование группы крови и резус-фактора.
Перед операцией обязателен гинекологический мазок, проведение ЭКГ и флюорографии, УЗИ гинекологических органов, а если имеются хронические болезни – заключение терапевта о безопасности наркоза.
Перед операцией врач-хирург объясняет суть процедуры и объем вмешательства, а анестезиолог осматривает и выявляет наличие аллергий и противопоказаний к наркозу.
При необходимости назначается медикаментозная и психопрофилактическая подготовка к операции.
При отсутствии противопоказаний к операции и наркозу женщина подписывает письменное согласие на операцию отдельно на данный вид наркоза.
Плановые операции обычно назначают на утро, и перед этим за несколько дней назначают легкую диету, а вечером перед операцией проводят очищение кишечника клизмой.
Запрещают прием пищи, а после 22.00 и воды, а утром клизму повторяют. Перед операцией запрещено пить и есть.
При опасности тромбозов перед операцией показано эластическое бинтование ног или ношение антиварикозных компрессионных чулок.
Суть лапароскопической операции
В зависимости от объема операции и ее локализации используют три или четыре прокола.
Один из троакаров (устройство для прокола брюшной полости и ведения инструментария), вводят под пупком, два других по бокам брюшной полости. На конце одного троакара находится камера для визуального контроля, на другом – световая установка, нагнетатель газа и инструменты.
В брюшную полость вводят углекислый газ или закись азота, определяются с объемом и техникой операции, проводят ревизию брюшной полсти (ее тщательный осмотр) и приступают к манипуляциям.
В среднем лапароскопические операции длятся от 15-30 минут до нескольких часов в зависимости от объема. Наркоз может быть ингаляционным и внутривенным.
По окончании операции проводят еще раз ревизию, удаляют кровь или жидкость, скопившуюся при операции. Тщательно проверяют клеммирование сосудов (нет ли кровотечения). Устраняют газ и выводят инструменты. На места ввода троакаров на коже и подкожной клетчатке накладывают швы, на кожу – косметические.
Пациентка приходит в сознание еще на операционном столе, врачи проверяют ее состояние и рефлексы, на каталке переводят в послеоперационную.
При лапароскопии показаны ранний подъем с постели и прием пищи и воды, поднимают женщину в туалет и для активизации кровообращения уже через несколько часов.
Выписка проводится через двое-пятеро суток с момента операции в зависимости от объема вмешательства. Уход за швами проводят каждый день антисептиками.
Процент осложнений при лапароскопии невысок, гораздо ниже, чем при операциях с обширными разрезами.
При введении троакара могут быть ранения внутренних органов, повреждения сосудов с кровотечением, при нагнетании газа может быть подкожная эмфизема.
Также к осложнениям можно отнести внутренние кровотечения при недостаточном клеммировании или прижигании сосудов в области операционной зоны. Все эти осложнения профилактируются точным соблюдением методики и тщательной ревизией органов брюшной полости при операции.
- по сравнению с полостными и сильно травмирующими операциями в гинекологии лапароскопия имеет ряд несомненных преимуществ, особенно в молодом возрасте: практически не остается шрамов от операции,
- меньше риск послеоперационных осложнений и спаек,
- период реабилитации значительно уменьшен.
Источник: diagnos.ru
Источник
Лапароскопическая операция – малоинвазивная манипуляция, используемая в терапии гинекологических заболеваний и внутренних органов брюшной полости. Проводится для диагностики и лечения. Операция лапароскопии легче переносится, нежели хирургическое вмешательство, поэтому пользуется доверием среди врачей и пациентов. Подробнее читайте на экспертном сайте Центра лапароскопической хирургии https://laparoskopiya.ru/laparoskopiya
Суть лапароскопической операции
Лапароскопия — это прогрессивный метод в современной хирургии. Вмешательство от процедуры в организм минимальное. Во время полостной операции используются скальпели и делаются полостные разрезы. Лапароскопия ограничивается несколькими небольшими надрезами на брюшной стенке с применением лапароскопа и троакаров.
Через отверстие на животе вставляется трубка с прибором, оснащенным осветителем, передающим сигнал с вмонтированной видеокамеры. Изображение в точности транслируется на экран компьютера, где хирург наблюдает происходящие изменения в ходе манипуляции. Брюшная полость наполняется углекислым газом, чтобы во время лапароскопии было легче обследовать внутренние органы.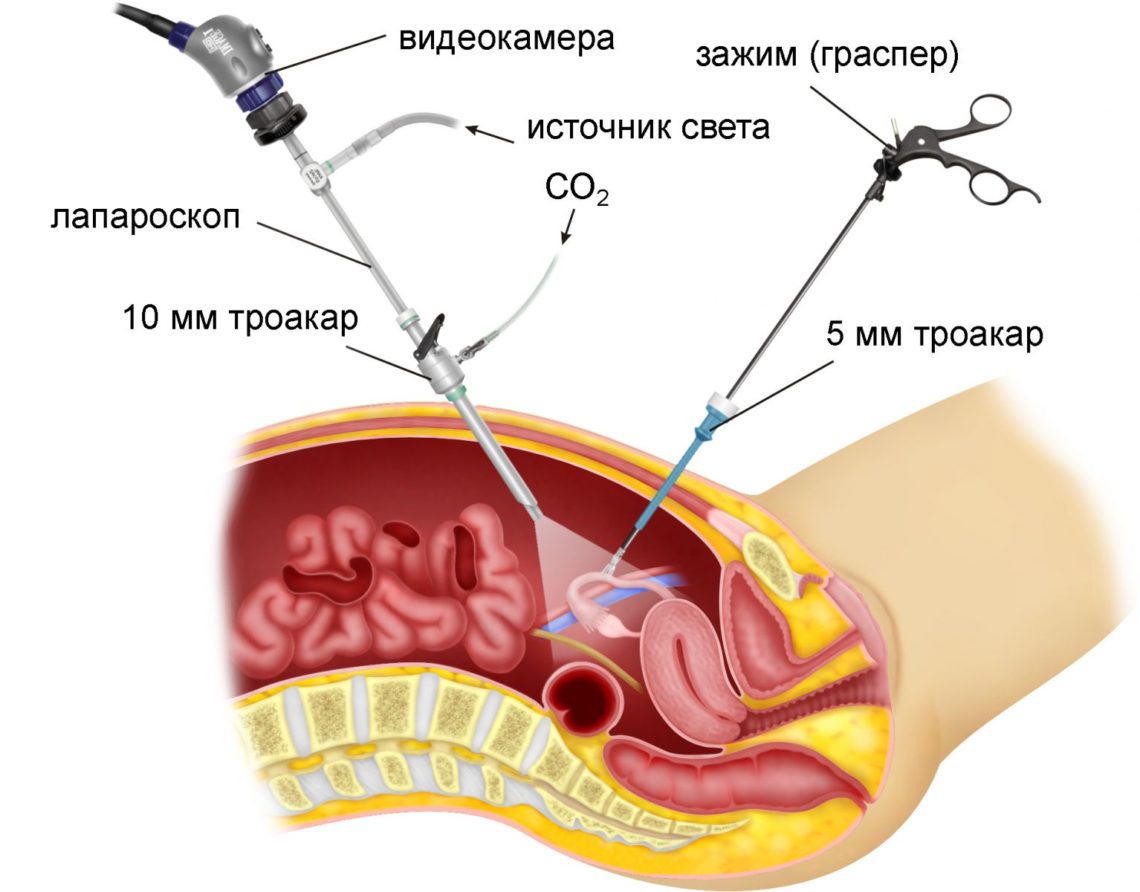
Современные модели аппаратов оснащены камерами с цифровыми матрицами, позволяющими передавать мельчайшие детали изображения, что исключает риск оперативной ошибки. Это значительно облегчает диагностику и лечение пациентов. Вспомогательные приспособления – манипуляторы, которые заменяют обычные хирургические инструменты.
Лапароскопию делают под общим наркозом, так как удаляют новообразования, кисты. Отверстия быстро зашивают с накладыванием нескольких швов. Если у больного состояние здоровья удовлетворительное, его выписывают после манипуляции в течение нескольких часов.
Для чего делают лапароскопию
Лапароскопия в гинекологии назначается с диагностической целью или для терапии органов малого таза. Реже метод используется для лечения и обследования других органов, располагающихся в эпигастральной области. Подходит для проведения диагностики и удаления новообразований в сфере онкологии.
В каких случаях может назначаться лапароскопическое исследование и терапия:
- Женское бесплодие неясной этиологии.
- Неэффективность гормональной терапии с целью зачатия плода.
- Подозрение на внематочную беременность.
- Если требуется провести операцию яичников.
- Осмотр с целью определения причины боли в нижней части брюшной полости.
- Эндометриоз шейки матки и спайки.
- Подозрение на миому или фибромиому матки.
- Перевязывание, пластика маточных труб.
- Когда необходимо сделать экстренное вмешательство – при разрыве маточных труб, прорывных внутренних кровотечениях.
- Тяжелое течение дисменореи.
- Перекручивание ножки кисты яичника.
- Гнойные инфекции органов малого таза.
- Разрыв яичника.
Лапароскопия хорошо подходит для забора биоматериала из органов малого таза, если требуется узнать клеточное содержание тканей. Операция успешно применяется для лечения поликистоза яичников, удаления злокачественной или доброкачественной опухоли. С помощью лапароскопии иссекают спайки, матку, яичники, лечат анатомические аномалии внутренних репродуктивных органов.
Лапароскопия используется для лечения других заболеваний:
- асцит (скопление жидкости в брюшной полости);
- перитонит (разрыв гнойного содержимого воспаленного аппендикса);
- развитие онкологии;
- острые воспалительные болезни желудочно-кишечного тракта, печени и желчевыводящих путей;
- ранение живота, разрывы, травмы тканей;
- хронический или острый аппендицит;
- пупочная грыжа;
- язвы, спаечный процесс, непроходимость кишечника.
Вмешательство проводится в экстренной ситуации, когда причина болезни не выявлена, а состояние критическое. В процессе манипуляции сразу обнаруживают источник патологии и проводят быстрое лечение с иссечением тканей, устранением кровотечений.
Противопоказания к лапароскопии
Лапароскопическое удаление имеет абсолютные и относительные ограничения к проведению. В первом случае лапароскопия запрещена полностью, а во втором можно пойти на компромисс.
Нельзя проводить лапароскопию:
- в коматозном состоянии;
- после перенесенной клинической смерти;
- при наличии сепсиса;
- при сильных нарушениях свертываемости крови;
- при тяжелых поражениях сердечно-сосудистой и дыхательной систем.
 Лапароскопия проводится с осторожностью при факторах:
Лапароскопия проводится с осторожностью при факторах:
- Старческий возраст. Здоровье у таких пациентов нестабильное, практически всегда присутствуют серьезные хронические болезни, включая нарушения со стороны сердца и сосудов. Во время процедуры проводится общий наркоз, и ослабленный организм может тяжело его перенести. Возможны серьезные последствия в виде инфаркта, аритмии или ИБС.
- Морбидное ожирение (начиная с 3-4-й стадии). Таким больным обычно назначают плановые манипуляции, до начала которых нужно сбросить вес. Избыточные жировые отложения затрудняют доступ к внутренним органам. Лапароскоп и прочие инструменты вводятся тяжело, а проколы кожи и жировой ткани вызывают кровотечения.
- Наличие спаек. Относится к тем пациентам, которые недавно перенесли стандартное хирургическое вмешательство.
- Любые болезни дыхательной или сердечно-сосудистой системы, даже несерьезные, могут обостриться после операции в любой момент.
Если требуется экстренное вмешательство, без которого возникает риск летального исхода, все имеющиеся противопоказания на момент операции не учитываются.
Как подготовиться к лапароскопической операции
Перед плановым проведением нужно сдать необходимый пакет обследований, включающий:
- общий и биохимический анализы крови;
- анализ мочи;
- флюорографию;
- ЭКГ;
- коагулограмму;
- проверку на ВИЧ, сифилис, вирусный гепатит.
Делают рентген и УЗИ пораженного органа. Все анализы сдают за 2 недели до даты операции.
За неделю до лапароскопии из рациона убирают продукты, провоцирующие избыточное газообразование. К ним относятся: бобовые, капуста, зерновые, газированная вода, молочные продукты. Иногда назначают пищеварительные ферменты по усмотрению врача. За несколько дней отменяют антикоагулянты и дезагреганты (варфарин, курантил, аспирин). Обо всех принимаемых препаратах должны знать анестезиолог и хирург.
За 12 часов до операции прекращают употребление пищи и жидкости. При сильной жажде позволяется прополоскать рот водой. Вечером и утром проводят очищающую клизму. Если пациент не в состоянии ее сделать, он принимает специальные медикаменты. Перед манипуляцией удаляют волосы с живота, а душ принимают с обеззараживающим мылом. Нельзя идти на операцию в линзах и украшениях.
Как проводится лапароскопия
Операцию проводят специалисты гинекологического, урологического и хирургического профилей. Сама работа проходит в несколько этапов:
- В предоперационный период анестезиолог планирует проведение наркоза в соответствии с особенностями конкретного пациента. Важно провести премедикацию, которая эффективно успокаивает нервную систему больного. Избыточная тревожность перед манипуляцией создает дополнительную нагрузку на сердце, повышает давление, что недопустимо.
- Далее уснувший под наркозом пациент подключается к аппарату, контролирующему работу сердечной мышцы. Помимо наркоза используют медикаменты, обладающие миотропным действием. Эти средства необходимы для мышечного расслабления.
- Интубационную трубку подключают к аппарату ИВЛ.
- Для детального рассмотрения внутренних органов в брюшную полость закачивают инертный газ в большом количестве. Для этого делают небольшой прокол недалеко от пупка, затем инсуффлятором вводят углекислый газ.
- После увеличения живота до требуемых размеров и стабилизации внутрибрюшного давления иглу достают, а на ее место устанавливают троакар. Тубус из прибора необходим для установки лапараскопа.
- Далее вводят троакары, чтобы можно было использовать другие хирургические приспособления.
- Если требуется удалить и измельчить внутренний орган (матку или трубы), применяют морцеллятор.
- Титановые клипсы необходимы для прижимания крупных сосудов, включая аорту. Порезы зашивают хирургическими иглами с использованием рассасывающегося материала.
- По окончанию лапароскопии удаляют инструменты, проводят антисептическую обработку, убирают тубусы, а кожные проколы зашивают.
Для предупреждения перитонита устанавливают дренаж, чтобы остатки гноя или крови вышли наружу.
Как проводится лапароскопия у женщин
Женщинам назначают операцию по дате менструального цикла. Этим правилом нельзя пренебрегать, иначе могут возникнуть осложнения. Эффективность лечения напрямую зависит от фазы цикла. Нельзя проводить операцию во время менструации, иначе можно занести инфекцию в матку и спровоцировать сильное кровотечение.
По мнению большинства гинекологов, лапароскопию лучше проводить сразу после овуляции. Примерная ее дата – середина менструального цикла. При стандартном 28-дневном цикле овуляция приходится на 14-й день. Это условное обозначение, возможны индивидуальные отличия. Если у женщины выявилось бесплодие неясной этиологии, то проведенная лапароскопия в период после овуляции поможет установить причины.
Плюсы и минусы лапароскопии
При использовании такого метода лечения восстановление организма проходит в короткие сроки. Период госпитализации обычно не превышает 3 дня с момента проведенной манипуляции. Количество разрезов минимальное, поэтому они быстро заживают, не вызывая сильную боль или недомогание.
После лапароскопии редко развиваются кровотечения и прочие осложнения, вызванные механическими повреждениями. Не появляются рубцы или шрамы, поэтому реабилитация после выполнения лапароскопии проходит намного быстрее, чем после полостной операции.
 Среди минусов отмечают:
Среди минусов отмечают:
- ограниченное рабочее пространство для работы хирурга, поэтому могут возникать трудности в ходе выполнения операции;
- использование острых предметов в ходе исследования или лечения, которые требуют опыта и сноровки, в противном случае неаккуратное обращение чревато повреждением жизненно важных органов;
- введение инструментов происходит без помощи рук, поэтому тяжело оценить приложенные усилия к органу;
- в редких случаях происходит искажение изображения на экране монитора, поэтому восприятие картинки может отличаться.
Но не стоит переживать о возможных недостатках лапароскопической манипуляции. Инструменты совершенствуются, а опытные специалисты часто работают с малоинвазивными операционными техниками, поэтому обладают развитыми навыками в области хирургии.
Многие пациенты нервничают, когда назначается операционная диагностика. Но опасения напрасны – этим способом наиболее точно устанавливают диагноз, если остальных данных недостаточно. Существенный плюс – при обнаружении патологии во время исследования хирург может сразу провести удаление новообразования или пораженного органа.
Возможные осложнения после операции
Несмотря на низкую вероятность серьезных осложнений, не стоит забывать, что это разновидность хирургического вмешательства, а значит, определенные риски для здоровья могут быть.
В ходе проведения лапароскопии возможны следующие последствия:
- Когда вводят инертный газ в брюшную полость, возможно раздувание подкожно-жирового слоя. Это состояние является следствием возникшей подкожной эмфиземы. Оно не требует отдельного лечения и обычно проходит спустя несколько суток.
- В результате ошибочных действий хирурга может быть случайно поврежден орган или сосуд. Это чревато сильным кровотечением, поэтому проводятся срочные меры для устранения проблемы.
- Возможно кровоизлияние из троакарного отверстия, если у больного есть склонность к кровотечениям.
- Неаккуратное извлечение инфицированного органа часто дает нагноение раны, что усугубляется на фоне снижения защитных сил организма. При обнаружении подобных признаков срочно требуется лечение антибиотиками.
- Общий наркоз негативно сказывается на работе сердца, угнетает активность дыхательной системы, поэтому в ходе подготовки к лапароскопии требуется тщательное обследование всего организма.
По статистическим данным, процент осложнений после лапароскопии не превышает 5% в сравнении с полостной операцией.
Как проходит послеоперационный период
Как только манипуляция завершается, пациент просыпается в операционной. Врачам необходимо оценить общее состояние больного, проверить рефлекторную активность. Затем его переводят в общую палату. Встать на ноги разрешают один раз и не ранее чем через 5-6 часов с момента пробуждения. В первые сутки употребление пищи запрещено, можно пить только негазированную воду.
В течение недели шовный материал обрабатывают антисептическим средством. Нити снимают через 7-10 дней. Если пациента мучают боли в области желудка или спины, врач назначает симптоматическое лечение – кратковременный приём НПВС. При нормализации общего состояния больной выписывается домой. Обычно нахождение в стационаре длится не более 5 дней, если не проявились какие-либо ухудшения.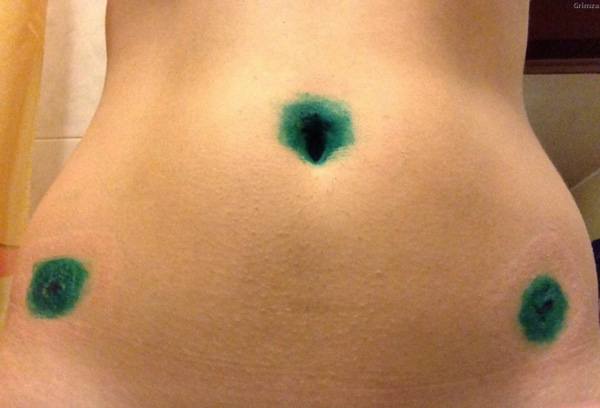
На протяжении месяца после выписки назначают специальную диету, исключающую употребление очень жирного мяса, жареных блюд, молочных продуктов и яиц. В это же время запрещено интенсивно тренироваться в спортзале и изнурять себя физическим трудом.
Лапароскопию делают с диагностической и терапевтической целями. Малоинвазивный метод для многих является более приемлемым, так как реже вызывает осложнения в сравнении с полостной операцией. Новейшие технические разработки минимизируют риски для жизни пациента, поэтому процедуру делают все чаще. Чтобы детальнее ознакомиться с методом лечения, рекомендуется изучить другие тематические статьи на сайте.
Источник