Бронхиальная астма атопическая средней степени тяжести история
Бронхиальная астма – распространенное заболевание, длящееся, как правило, длительно и не имеющее возрастной зависимости. Данная патология характеризуется воспалительными процессами в органах дыхания и зачастую встречается у женского населения. Принципиально астма классифицируется на аллергическую, неаллергическую, смешанную формы и астматический статус.
Что значит эта форма заболевания
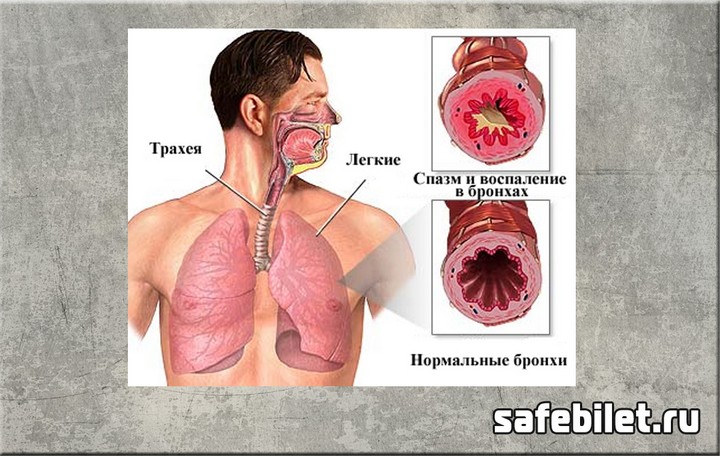
Атопическая бронхиальная астма – заболевание дыхательных путей воспалительного характера. Данное состояние возникает вследствие гиперреактивности бронхов, а также гиперсекреции, обструкции и отёка слизистой оболочки.
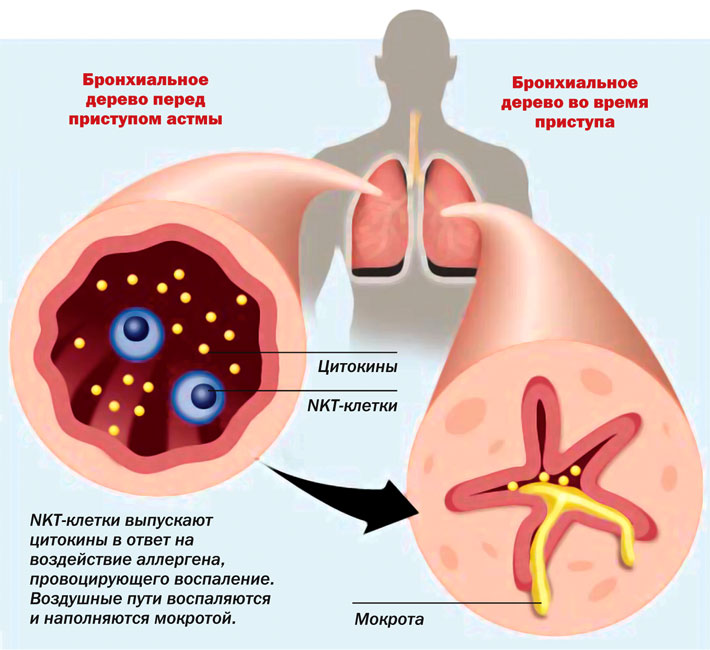
Слово «атопическая» значит, что в основе заболевания лежит аллергическая реакция, обусловленная наследственной предрасположенностью («атопия»). Заболевание характеризуется приступами удушья в утренние часы и ночью, хрипами, одышкой, приступообразным сухим кашлем, который в дальнейшем может сопровождаться отхождением мокроты. Как правило, атопическая бронхиальная астма сопровождается другими заболеваниями аллергической природы, например атопическим дерматитом или поллинозом.
Встречаемость атопической бронхиальной астмы среди взрослого населения в России — от 5 до 7%, среди детей — от 5 до 12%.
Причины возникновения астмы можно подразделить на внутренние и внешние:
1. К внутренним относят генетическую предрасположенность, избыточную массу тела.
2. К внешним механизмам относят аллергены различного происхождения: пищевые продукты, лекарственные препараты, бытовая пыль, химические вещества, частицы тел насекомых, шерсть домашних животных.
Внешние и внутренние механизмы имеют комплексное влияние на течение заболевания.
Бронхиальная астма атопической формы обусловлена развитием воспаления аллергического генеза в ответ на попавший в организм аллерген, запускающий каскад иммунологических реакций. Это приводит к тому, что проницаемость сосудистой стенки увеличивается, происходит отёк тканей, сокращается мускулатура дыхательных путей и увеличивается количество отделяемого секрета. Клинически эти изменения проявляются в виде постоянного чихания, зуда, обильных выделений из носовой полости, а также бронхоспазма и повышенной секреции мокроты.
Астма у взрослых людей в большинстве случаев начинается еще в детском возрасте. Как показывает статистика, больше половины детей избавляются от этого недуга к подростковому возрасту, а остальные сталкиваются вновь во взрослом возрасте.
Кроме вышеперечисленных причин, особую роль в патогенезе заболевания имеет генетическая предрасположенность. При одновременном сочетании нескольких факторов риска – наследственность, загрязненный район проживания и, например, воздействие химических веществ – вероятность развития бронхиальной астмы существенно возрастает.
Код МКБ
В МКБ-10 атопическая бронхиальная астма шифруется кодом J45.0 «Астма с преобладанием аллергического компонента».
Симптомы
Атопическая форма бронхиальной астмы классифицируется на основании данных клинической картины. До начала проведения лечения выделяют четыре формы тяжести астмы на основании объективного обследования:
1. Интермиттирующая форма;
2. Легкая персистирующая форма;
3. Персистирующая форма средней степени тяжести;
4. Тяжёлая персистирующая форма.
К основным симптомам бронхиальной астмы, сохраняющимся в течении продолжительного времени, относят:
● одышка, переходящее в удушье;
● стридорозное дыхание;
● стеснение в груди;
● приступообразный кашель.
Они особенно сильно проявляются в ночное время и в утренние часы. Ухудшение симптомов в течении ограниченного промежутка времени (минуты, часы) называется приступом астмы и возникает вследствие воздействия триггерных факторов.
Отрицательную динамику в течении заболевания обуславливает присоединение легочных инфекций. Обострение приступов нередко возникает в зимнее и летнее время.
Взрослые, страдающие атопической бронхиальной астмой, отмечают, что возникновение симптоматики может быть обусловлено резким воздействием: химических агентов, домашней пыли, холодного воздуха, физической нагрузкой, контактом с домашними животными или производственными веществами (при работе на промышленных предприятиях).
Легкая форма
Лёгкая интермиттирующая форма течения бронхиальной астмы характеризуется следующими признаками:
· симптомы возникают реже чем 1 раз в неделю;
· возможны кратковременные обострения, длящиеся от нескольких часов до нескольких дней;
· симптомы в ночное время возникают менее 2 раз в неделю;
· в межприступный период отсутствует яркая симптоматика и функция внешнего дыхания находится в пределах нормы.
Для легкой персистирующей формы характерны следующие признаки:
· симптоматика возникает от 1 раза в неделю и до 1 раза в сутки;
· ночью симптомы развиваются более 2 раз в месяц.
Средняя степень тяжести
Атопическая бронхиальная астма средней степени тяжести характеризуется следующими признаками:
· симптоматика возникает ежедневно;
· обострения заболевания приводят к ограниченной физической активности и нарушению сна;
· ночные симптомы — более 1 раза в неделю;
· такие пациенты ежедневно принимают бета-2 агонисты короткого действия.
Тяжелое течение
Тяжелое течение бронхиальной астмы характеризуется постоянным наличием симптомов и достаточно высокой частотой обострений.
Для тяжело протекающей бронхиальной астмы также характерно наличие типичной астматической триады:
1. Астма.
2. Полипоз полости носа.
3. Непереносимость НПВС.
Такие больные лечатся в стационарном отделении, а при жизнеугрожающих состояниях помещаются в палаты интенсивной терапии. Смерть от бронхиальной астмы наступает довольно редко.
Почему возникает и как протекает у детей
Атопическая бронхиальная астма у детей составляет 14% среди общего числа больных. Так же как и взрослых, астма проявляется гиперреактивностью дыхательных путей, которая связана с сокращениями гладкой мускулатуры в ответ на внешние раздражители и инфекционные агенты. Атопическая форма, как уже говорилось выше, связана с воздействием аллергических раздражителей. Возникающая в организме аллергическая реакция обусловливает прогрессирование воспалительного процесса, сужение дыхательных путей, отёк и повышенную секрецию слизи.
Генетическая предрасположенность и действие триггерных факторов приводит к раннему возникновению IgE-опосредованной аллергической реакции.
К аллергенам относят:
● табачный дым (крайне важна беседа врача с курящими родителями);
● бытовая пыль, частицы тел насекомых;
● химические вещества;
● пищевые продукты.
Это обуславливает развитие астмы у детей.
Клиническое течение заболевания, как и у взрослых, подразделяют на 3 степени тяжести:
● легкая степень тяжести устанавливается при астме, хорошо контролируемой препаратами 1 ступени лечения;
● среднетяжелая — контролируется препаратами 3 ступени;
● тяжелая диагностируется у пациентов, для купирования астмы которых требуется терапия 4-5 ступеней или она является неконтролируемой.
Как правило, астма у детей протекает подобно таковой у взрослых, однако при отсутствии лечения возможно возникновение таких серьезных осложнений, как дыхательная недостаточность. Это особенно часто встречается у детей младшего возраста, что обусловлено незрелостью у них дыхательной системы и склонностью к спазму гладкой мускулатуры.
Типичные симптомы атопической формы астмы:
● наличие внешнего триггера (аллергена), запускающего аллергическую реакцию;
● отягощенный семейный анамнез (наличие заболевания у близких родственников);
● воздействие факторов риска (например, домашнее животное);
● наличие иных атопических реакций (дерматит, ринит);
● приступообразный кашель;
● одышка и приступы удушья;
● свистящее дыхание;
● у детей, не достигших двухлетнего возраста, характерно появление рвоты, вызванной сильным кашлем и трудности с кормлением;
● ожирение у детей также способствует развитию атопической бронхиальной астмы.
Забирают ли в армию
Существует ряд заболеваний, которые являются противопоказанием к службе в армии. Они освещены в Расписании болезней.
Призывники, страдающие бронхиальной астмой, как правило, не проходят службу в армии. Однако, несмотря на проводимые исследования во время медицинского осмотра, желательно, чтобы заболевание было подтверждено документально (медицинские справки и заключения, выписки врачей).
В армию могут быть не допущены даже лица с лёгким течением бронхиальной астмы — при отсутствии яркой симптоматики в течении 5 лет и более восприимчивость бронхов к внешним раздражителям остаётся повышенной.
При средней степени тяжести симптомы проявляются каждый день и купируются, как правило, бронхорасширяющими препаратами.
Для тяжёлого течения свойственны частые эпизоды обострения заболевания, больной ограничен в физической активности.
Лечение
Лечение бронхиальной астмы основывается на проведенных исследованиях. Диагностика имеет комплексный подход. Диагноз устанавливается на основании жалоб пациента, клинической картины, лабораторно-инструментальных данных и провокационных проб. Также необходимо проведение дифференциальной диагностики с другими заболеваниями дыхательной системы, например с ХОБЛ.
Цель лечения астмы — возможность контроля над клиническими симптомами. Лечение ограничивается контролем течения заболевания, поскольку атопическая бронхиальная астма, как и иные виды астмы, не поддаются полному излечению. Объем лечения, как правило, зависит от степени тяжести заболевания, фазы, выраженности клинических симптомов и возраста пациента.
Контроль над клиническим течением заболевания заключается в следующих принципах:
· отказ от пассивного и активного курения;
· определение факторов, усугубляющих состояние больного;
· минимизация контакта пациента с аллергенами;
· устранение выброса химических раздражающих веществ.
Курс лечения для каждого пациента подбирается индивидуально. Тактика лечения зависит от тяжести течения заболевания и от клинической картины.
Тактическая терапия, проводимая в фазу обострения, зависит от тяжести течения заболевания предполагает:
· элиминационную терапию;
· лечение лекарственными препаратами.
Стратегическая терапия – в фазу ремиссии:
· элиминационная терапия;
· лекарственная терапия с использованием лекарственных препаратов в низких дозах;
· преимущество отдается немедикаментозным методам лечения.
Основа лечения бронхиальной астмы вне зависимости от возраста — ингаляционная терапия с применением бронхолитиков и противовоспалительных лекарственных препаратов.
Лечение подразделяют на немедикаментозное и медикаментозное. Немедикаментозная терапия направлена на устранение факторов патогенности — аллергенов различной природы, а также включает выполнение дыхательной гимнастики, лечебной физической культуры.
При подборе медикаментозной терапии основываются на поисках лекарственных препаратов, обеспечивающих при приёме небольших дозировок длительный эффект и достижение контроля над заболеванием за короткий срок.
Лекарственные препараты подразделяют на те, которые контролируют течение заболевания, и те, которые используются для неотложной помощи пациенту.
Препараты базисной терапии назначаются для ежедневного и регулярного приёма, поскольку они обладают противовоспалительным эффектом:
1. Ингаляционные глюкокортикостероиды;
2. Антилейкотриеновые препараты;
3. Ингаляционные бета-2 агонисты длительного действия, использующиеся в сочетании с ингаляционными глюкокортикостероидами;
4. Кромоны;
5. Системные глюкокортикостероиды;
6. Антитела к иммуноглобулину класса Е;
7. Теофиллин.
Лечение бронхиальной астмы проходит ступенчато.
Терапия 1 ступени (интермиттирующая бронхиальная астма):
· препараты для купирования приступа астмы – бронходилататоры короткого действия, ингаляционные бета-2 агонисты или кромогликат натрия при предполагаемой физической нагрузке;
· симптоматическая — Бета-2 агонисты короткого действия.
Терапия 2 ступени (легкая персистирующая форма атопической бронхиальной астмы):
· низкие дозы лекарственных препаратов базисной терапии (ингаляционные глюкокортикостероиды) и кромогликат натрия;
· пролонгированные бета-2 агонисты (или ксантины);
· пероральные стероиды;
· для купирования приступа астмы используют бронходилататоры короткого действия (ингаляционные бета-2 агонисты);
· симптоматическая терапия.
Терапия 3 ступени (среднетяжелое течение астмы):
· применение одного или двух базисных препаратов в сочетании с бета-2 агонистами короткого и длительного действия;
· базисная терапия представлена ингаляционными кортикостероидами, пролонгированными бета-2 агонистами;
· для купирования приступа оправдано применение бронходилататоров короткого действия.
Терапия 4 ступени (при тяжелом персистирующем течении болезни):
· низкие дозы ингаляционных глюкокортикостероидов и формотерол;
· пролонгированные бета-2 агонисты (или ксантины);
· пероральные стероидные препараты в качестве основной терапии.
Терапия 5 ступени:
· глюкокортикостероиды в малых дозах внутрь;
· в детском возрасте используются препараты – моноклональные антитела к IgE.
Заключение
1. Атопическая бронхиальная астма – заболевание, имеющее аллергический генез.
2. Особое значение имеет профилактика астмы, направленная на предупреждение развития симптомов и повторные рецидивы.
3. Профилактика и контроль лечения заболевания осуществляется с помощью исключения воздействия факторов риска на легочную систему человека, а также с использованием медикаментозной терапии.
4. Несмотря на проводимые профилактические мероприятия, процент астмы с неконтролируемым течением остается до сих пор высоким даже в европейских странах.
Если Вам понравилась статья пожалуйста поставьте Лайк и подпишитесь на канал, чтобы не пропустить новый материал!
Информация, размещенная на канале Дзен, носит ознакомительный характер. Обязательно проконсультируйтесь со специалистом.
Æàëîáû áîëüíîé ïðè ïîñòóïëåíèè íà ñòàöèîíàðíîå ëå÷åíèå íà åæåäíåâíûå ïðèñòóïû óäóøüÿ, äî 6 ðàç â ñóòêè, â òîì ÷èñëå íî÷íûå. Îáñëåäîâàíèå îðãàíîâ è ñèñòåì ïàöèåíòêè. Ïîñòàíîâêà äèàãíîçà: áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà, ñðåäíåé ñòåïåíè òÿæåñòè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru
Ðàçìåùåíî íà https://www.allbest.ru
Ýïèêðèç
______,74 ãîäà
Êëèíè÷åñêèé äèàãíîç:
Áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà , ñðåäíåé ñòåïåíè òÿæåñòè,
Îáîñòðåíèå.
Ñîïóòñòâóþùèå çàáîëåâàíèÿ:
Õîëåöèñòèò,îòèò,ãàéìîðèò,õðîíè÷åñêèé áðîíõèò.
Èììóíîëîãè÷åñêèé äèàãíîç:
ÎÐÂÈ 3-4 ðàçà â ãîä, õðîíè÷åñêèé áðîíõèò.
Êóðàòîð: Ìóëþãèíà Åêàòåðèíà Íèêîëàåâíà
Ñðîê êóðàöèè: 07.05.2015ã-21.05.2012ã
Ïàñïîðòíûå äàííûå
Ô.È.Î .____
Âîçðàñò: 72 ãîäà
Ãîä ðîæäåíèÿ: 26.11.1941ã.
Ìåñòî ðàáîòû: ó÷èòåëü â øêîëå
Ìåñòî æèòåëüñòâà: ã.Îðåíáóðã, óë. Íîâàÿ ,17,êâ. 49
Ñåìåéíîå ïîëîæåíèå: çàìóæåì
Äàòà ïîñòóïëåíèÿ : 5.05.15 ã.
Äàòà íà÷àëà êóðàöèè: 7.05.15ã.
Äèàãíîç ïðè ïîñòóïëåíèè: Áðîíõèàëüíàÿ àñòìà ñìåøàííîé ôîðìû, ñðåäíåé ñòåïåíè òÿæåñòè, îáîñòðåíèå.
Æàëîáû íà ìîìåíò ïîñòóïëåíèÿ
Íà åæåäíåâíûå ïðèñòóïû óäóøüÿ, äî 6 ðàç â ñóòêè ,â òîì ÷èñëå íî÷íûå.
Îäûøêà ñìåøàííîãî õàðàêòåðà, êîòîðàÿ âîçíèêàåò ïðè íåçíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêå, ïðè õîäüáå â ìåäëåííîì òåìïå íà ðàññòîÿíèè 100-150 ì, ïðè ïîäúåìå íà 1 ëåñòíè÷íûé ïðîëåò, ïðîõîäèò ïîñëå îòäûõà.
Àíàìíåç çàáîëåâàíèÿ
Ñ÷èòàåò ñåáÿ áîëüíîé ñ îñåíè 2007 ãîäà, êîãäà âïåðâûå ïîÿâèëèñü ïðèñòóïû óäóøüÿ, íî÷íûå, íà õîëîäíûé âîçäóõ, ïðè íàãðóçêå, íà ïûëü .  áîëüíèöó íå îáðàùàëàñü, ñàìîñòîÿòåëüíî âäûõàëà Áåðîòåê (1-2 äîçû ñèòóàöèîííî). Òàêæå óäóøüå ñîïðîâîæäàëîñü ñóõèì, ïðèñòóïîîáðàçíûì êàøëåì. Îáîñòðåíèå ñ èþëÿ 2008 ãîäà ïîñëå ñóááîòíèêà íà ðàáîòå (óáèðàëè òðàâó è ñåíî), ïðèñòóïû óäóøüÿ óñèëèëèñü, ñòàëè ïîÿâëÿòüñÿ ïî÷òè êàæäóþ íî÷ü, ó÷àñòèëèñü ïðèñòóïû êàøëÿ, ëå÷èëàñü ñàìîñòîÿòåëüíî, çàòåì îáðàòèëñÿ â ðàéîííóþ ïîëèêëèíèêó, áûë ïîñòàâëåí äèàãíîç -Áðîíõèàëüíàÿ àñòìà, ÄÍ 0, íàïðàâëåíà ê ïóëüìîíîëîãó êðàåâîé ïîëèêëèíèêè, 05.05.08 ãîäà ãîñïèòàëèçèðîâàí â ïóëüìîíîëîãè÷åñêîå îòäåëåíèå ÎÐÊÁ äëÿ óòî÷íåíèÿ äèàãíîçà è ëå÷åíèÿ.
Àíàìíåç æèçíè
___ ðîñëà è ðàçâèâàëàñü õîðîøî, îò ñâîèõ ñâåðñòíèêîâ â óìñòâåííîì è ôèçè÷åñêîì ðàçâèòèè íå îòñòàâàëà. Îêîí÷èëà 10 êëàññîâ ñðåäíåé øêîëû, âûó÷èëàñü íà ó÷èòåëÿ ìàòåìàòèêè â ÎÃÏÓ. Ïîñëå óíèâåðñèòåòà ïîøëà ðàáîòàòü â øêîëó ïðåïîäàâàòåëåì.
Ïåðåíåñåííûå çàáîëåâàíèÿ:
Õð. Áðîíõèò ñ þíîñòè; áîëåëà ïíåâìîíèÿìè ðàçëè÷íîé ëîêàëèçàöèè, â òîì ÷èñëå äâóõñòîðîííåé ( â äåòñòâå), ïîñëåäíèé ðàç â îêòÿáðå 2007 ãîäà; ïðîñòóäíûå çàáîëåâàíèÿ.
Òóáåðêóëåç, âåíåðè÷åñêèå çàáîëåâàíèÿ, ãåïàòèò ó ñåáÿ è ðîäñòâåííèêîâ îòðèöàåò.
Îïåðàöèé, òðàâì, ãåìîòðàíñôóçèé íå áûëî.
Àëëåðãîëîãè÷åñêèé àíàìíåç.
1.Àëëåðãè÷åñêèå çàáîëåâàíèÿ â ñåìüå: áðîíõèàëüíàÿ àñòìà ó áàáóøêè, òåòè, äÿäè.
2. Ïåðåíåñåííûå çàáîëåâàíèÿ: õð. áðîíõèò, ïíåâìîíèè.
3. Ðåàêöèè íà ââåäåíèå ñûâîðîòîê, âàêöèí, ëåêàðñòâåííûõ ïðåïàðàòîâ îòðèöàåò.
4. Îòìå÷àåò ñåçîííîñòü ( óõóäøåíèå ñîñòîÿíèÿ ïîçäíèì ëåòîì, îñåíüþ)
5. Íà òå÷åíèå çàáîëåâàíèÿ âëèÿþò òàêèå ôàêòîðû êàê : õîëîä, ôèçè÷åñêèå íàãðóçêè. Ïðèñòóïû âîçíèêàþò ïî óòðàì ïîñëå ñíà, äíåì ïðè âûõîäå íà ñâåæèé âîçäóõ.
6. Îòìå÷àåò ðåàêöèþ íà ïûëü ñåíà, íà ðåçêèå çàïàõè (àììèàê), ðåàêöèÿ íà óêóñû ï÷åë (ïîâûøåíèå òåìïåðàòóðû, ñûïü, çóä), ïðè óïîòðåáëåíèè â ïèùó àðáóçà, âèíîãðàäà — çàòðóäíåíèå äûõàíèÿ.
7. Îáîñòðåíèå çàáîëåâàíèÿ áîëüíàÿ ñâÿçûâàåò ñ õîëîäîì è ñ ïåðèîäîì öâåòåíèÿ.
Âûâîä: èç àëëåðãîëîãè÷åñêîãî àíàìíåçà âèäíî, ÷òî äàííîå çàáîëåâàíèå íîñèò íàñëåäñòâåííûé õàðàêòåð è èìååò ñìåøàííóþ ïðèðîäó, ò.ê. âûÿâëåí àëëåðãè÷åñêèé ôàêòîð (ïûëü, öâåòû) è íåàëëåðãè÷åñêèé (ôèç. íàãðóçêà, ïîãîäà).
Status pràesens communis
Îáùåå ñîñòîÿíèå áîëüíîé óäîâëåòâîðèòåëüíîå. Ñîçíàíèå ÿñíîå, ïîëîæåíèå â ïîñòåëè àêòèâíîå. Ïîâåäåíèå áîëüíîé îáû÷íîå, íà âîïðîñû îòâå÷àåò àäåêâàòíî, ëåãêî âñòóïàåò â êîíòàêò. Òåëîñëîæåíèå ïðàâèëüíîå, êîíñòèòóöèÿ íîðìîñòåíè÷åñêàÿ , óäîâëåòâîðèòåëüíîãî ïèòàíèÿ. Ðîñò 176 ñì, âåñ 74 êã. Êîæíûå ïîêðîâû îáû÷íîé îêðàñêè, ÷èñòûå, âëàæíûå. Ìûøå÷íàÿ ñèñòåìà ðàçâèòà õîðîøî, òîíóñ â íîðìå, àòðîôèé, äåôåêòîâ ðàçâèòèÿ, áîëåçíåííîñòè ïðè ïàëüïàöèè íåò. Êîñòè ÷åðåïà, ïîçâîíî÷íèêà, êîíå÷íîñòåé, ãðóäíîé êëåòêè áåç èñêðèâëåíèé, ñ õîðîøåé ðåçèñòåíòíîñòüþ. Äâèæåíèÿ â ñóñòàâàõ ñâîáîäíûå, îãðàíè÷åíèé íåò.
Îðãàíû äûõàíèÿ
Íîñîâîå äûõàíèå çàòðóäíåíî. Ãðóäíàÿ êëåòêà ïðàâèëüíîé ôîðìû; îáå ïîëîâèíû ñèììåòðè÷íû, îäèíàêîâî ó÷àñòâóþò â àêòå äûõàíèÿ. Äûõàíèå ðèòìè÷íîå, òèï áðþøíîé. ×Ä=18 äâèæåíèé â ìèíóòó. Ïàëüïàöèÿ: ãðóäíàÿ êëåòêà áåçáîëåçíåííà, ýëàñòè÷íàÿ. Ïðè ïåðêóññèè — ÿñíûé ëåãî÷íûé çâóê. Ïðè òîïîãðàôè÷åñêîé ïåðêóññèè ïàòîëîãèè íå âûÿâëåíî. Àóñêóëüòàöèÿ — äûõàíèå âåçèêóëÿðíîå, ñóõèå õðèïû ïî âñåì ëåãî÷íûì ïîëÿì.
Ñåðäå÷íî — ñîñóäèñòàÿ ñèñòåìà
Ïðè îñìîòðå îáëàñòè ñåðäöà äåôèãóðàöèé íå âûÿâëåíî.Âåðõóøå÷íûé òîë÷îê âèçóàëüíî íå îïðåäåëÿåòñÿ. Ñåðäå÷íûé òîë÷îê íå âèäåí. Ñèñòîëè÷åñêîãî âòÿæåíèÿ â îáëàñòè âåðõóøå÷íîãî òîë÷êà, ïóëüñàöèé âî II ìåæðåáåðüå, IV ìåæðåáåðüå ñëåâà ó ãðóäèíû íå íàáëþäàåòñÿ. Ïóëüñàöèè âî âíåñåðäå÷íîé îáëàñòè íå îïðåäåëÿþòñÿ. Ïàëüïàöèÿ : âåðõóøå÷íûé òîë÷îê â 5 ì/ð ïî ñðåäíåêëþ÷è÷íîé ëèíèè. Ïåðêóññèÿ: Ãðàíèöû íå èçìåíåíû. Àóñêóëüòàöèÿ: òîíû ïðèãëóøåíû, ðèòì ïðàâèëüíûé, ×ÑÑ= 92 â ìèíóòó, ÀÄ= 130/90 ìì.ðò.ñò.
Ìî÷åâûäåëèòåëüíàÿ ñèñòåìà
Ïðè îñìîòðå ïîÿñíè÷íîé îáëàñòè ïðèïóõëîñòè è îòåêîâ íå îáíàðóæåíî. Ïî÷êè è ìî÷åâîé ïóçûðü íå ïàëüïèðóþòñÿ. Ìî÷åèñïóñêàíèå íå çàòðóäíåíî, áåçáîëåçíåííî, 3 — 4 ðàçà â ñóòêè. Ñèìïòîì Ïàñòåðíàöêîãî îòðèöàòåëüíûé ñ îáåèõ ñòîðîí.
Ïðåäâàðèòåëüíûé äèàãíîç
Íà îñíîâàíèè æàëîá áîëüíîé íà ïðèñòóïû óäóøüÿ, âîçíèêàþùèå ïðè êîíòàêòå ñ ðåçêèìè çàïàõàìè , ïðè âûõîäå íà õîëîäíûé âîçäóõ, òàêæå ïî íî÷àì, êóïèðóþùèåñÿ Áåðîòåêîì ; îäûøêó ýêñïèðàòîðíîãî òèïà ïðè õîäüáå, ïîäúåìå ïî ëåñòíèöå, ôèçè÷åñêèõ íàãðóçêàõ; êàøåëü ñ òðóäíîîòäåëÿåìîé ìîêðîòîé ñëèçèñòîãî õàðàêòåðà ÷àùå ïî óòðàì ïîñëå ñíà, ìîæíî ïðåäïîëîæèòü, ÷òî â ïàòîëîãè÷åñêèé ïðîöåññ âîâëå÷åíà äûõàòåëüíàÿ ñèñòåìà.
Òàêèì îáðàçîì íà îñíîâàíèè æàëîá è äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ ìîæíî âûäåëèòü ñèíäðîìû:
1. Ñèíäðîì áðîíõèàëüíîé îáñòðóêöèè, ò.ê. ó áîëüíîãî ïðèñòóïû óäóøüÿ, âîçíèêàþùèå ïðè êîíòàêòå ñ ðåçêèìè çàïàõàìè, ïðè âûõîäå íà õîëîäíûé âîçäóõ, ïî íî÷àì; îäûøêà ýêñïèðàòîðíîãî òèïà ïðè õîäüáå, ïîäúåìå ïî ëåñòíèöå, ôèçè÷åñêèõ íàãðóçêàõ; êàøåëü ñ òðóäíîîòäåëÿåìîé ìîêðîòîé ïî óòðàì. Àóñêóëüòàòèâíî: ñâèñòÿùèå ñóõèå õðèïû.
2. Ñèíäðîì ãèïåððåàêòèâíîñòè áðîíõîâ, ò.ê. ó áîëüíîãî êàøåëü ñ òðóäíîîòäåëÿåìîé ìîêðîòîé ñëèçèñòîãî õàðàêòåðà, îäûøêà ýêñïèðàòîðíîãî òèïà. Àóñêóëüòàòèâíî : ñâèñòÿùèå õðèïû.
3. Ñèíäðîì áðîíõèàëüíîãî ðàçäðàæåíèÿ, ò.ê. ó áîëüíîãî ìàëîïðîäóêòèâíûé êàøåëü. Àóñêóëüòàòèâíî: ñóõèå õðèïû.
4. Ñèíäðîì äûõàòåëüíîé íåäîñòàòî÷íîñòè, ò.ê. îäûøêà ýêñïèðàòîðíîãî òèï ïðè âûðàæåííîé ôèçè÷åñêîé íàãðóçêå.
Íà îñíîâàíèè äàííûõ àíàìíåçà ìîæíî âûäåëèòü ôàêòîðû ðèñêà: íàñëåäñòâåííîñòü, ïåðåîõëàæäåíèå, êîíòàêò ñ ïûëüþ ñåíà, êóðåíèå.
Òàêèì îáðàçîì ìîæíî ïîñòàâèòü ïðåäâàðèòåëüíûé äèàãíîç: Áðîíõèàëüíàÿ àñòìà, ñìåøàííîé ôîðìû, ñðåäíåé ñòåïåíè òÿæåñòè, îáîñòðåíèå, ÄÍ0.
-Áðîíõèàëüíàÿ àñòìà, ò.ê. âûäåëåíû ñèíäðîìû: áðîíõèàëüíîé îáñòðóêöèè, ãèïåððåàêòèâíîñòè áðîíõîâ, áðîíõèàëüíîãî ðàçäðàæåíèÿ, äûõàòåëüíîé íåäîñòàòî÷íîñòè. Îäûøêà ýêñïèðàòîðíîãî òèïà, ïðèñòóïû óäóøüÿ, ìàëîïðîäóêòèâíûé êàøåëü, ïðè àóñêóëüòàöèè ñóõèå õðèïû ïî âñåì ëåãî÷íûì ïîëÿì.
-Ñìåøàííàÿ ôîðìà, ò.ê. â àíàìíåçå âûÿâëåíû àëëåðãè÷åñêèå è íåàëëåðãè÷åñêèå ôàêòîðû.
-Ñðåäíÿÿ ñòåïåíü òÿæåñòè, ò.ê. ïðèñòóïû óäóøüÿ åæåäíåâíûå, íî÷íûå ïðèñòóïû 1 ðàç â íåäåëþ. Åæåäíåâíîå èñïîëüçîâàíèå ëåêàðñòâåííûõ ñðåäñòâ.
-Ôàçà îáîñòðåíèÿ, ò.ê. óñèëèëàñü îäûøêà, ó÷àñòèëèñü ïðèñòóïû óäóøüÿ, êàøåëü.
-ÄÍ 0, ò.ê. îäûøêà âîçíèêàåò ïðè òÿæåëîé ôèçè÷åñêîé íàãðóçêå.
Ïëàí âåäåíèÿ áîëüíîãî
Îáùåêëèíè÷åñêèå èññëåäîâàíèÿ ÎÀÊ (ýîçèíîôèëèÿ, ëåéêîöèòîç, óñêîðåíèå ÑÎÝ), ÁÀÊ, ÎÀÌ, êàë íà ÿ/ã, èììóíîãðàììà)
èññëåäîâàíèå ôóíêöèè âíåøíåãî äûõàíèÿ ( ÑÏÃ, ïðîâîêàöèîííàÿ ïðîáà ñ áåòà- 2- àãîíèñòàìè, ïèêôëîóìåòðèÿ.)
îáùèé àíàëèç ìîêðîòû (ýîçèíîôèëèÿ, áîëüøîå êîëè÷åñòâî ýïèòåëèÿ, ñïèðàëè Êóðøìàíà, êðèñòàëëû Øàðêî-Ëåéäåíà)
ÔÁÑ.
ÝÊÃ, ÝÕÎÊÃ.(ðàñøèðåíèå ïðàâûõ îòäåëîâ ñåðäöà)
Ðåíòãåíîãðàììà â äâóõ ïðîåêöèÿõ
Êîíñóëüòàöèÿ èììóíîëîãà, àëëåðãîëîãà.
Ðåçóëüòàòû ïàðàêëèíè÷åñêèõ èññëåäîâàíèé.
Îáùèé àíàëèç êðîâè îò 6.05.15ã.
Ýðèòðîöèòû- 4.9
Ãåìîãëîáèí -152 ã/ë
ÑÎÝ — 16 ìì/÷
Ëåéêîöèòû | ýîçèíîôèëëû | ï/ÿ | ñ/ÿ | Ëèìôîöèòû | Ìîíîöèòû |
21 | 2 | 1 | 71 | 14 | 2 |
Çàêëþ÷åíèå: ëåéêîöèòîç, óñêîðåíèå ÑÎÝ
Àíàëèç ìîêðîòû îò 8.05.15ã.
Êîëè÷åñòâî — ñêóäíîå öâåò — çåëåíî-ñåðûé. Õàðàêòåð — ñëèçèñòàÿ. Ýîçèíîôèëëû — îòð. Ëåéêîöèòû — 8-10-15 â ïîëå çðåíèÿ. Àëüâåîëÿðíûå ìàêðîôàãè 6-10 â ïîëå çðåíèÿ.
Çàêëþ÷åíèå: ïîâûøåííîå êîëè÷åñòâî ëåéêîöèòîâ, àëüâåîëÿðíûõ ìàêðîôàãîâ.
Àêòèâíûå ôåðìåíòû ñûâîðîòêè êðîâè 8.09.08.
ÀËÒ — 0,15 (0,1-0,7), ÀÑÒ — 0,18 (0,1-0,5)
Âûâîä: áèîõèìè÷åñêèå ïîêàçàòåëè â íîðìå.
Áèîõèìè÷åñêèé àíàëèç êðîâè îò 5.05.15ã.
Áèëèðóáèí îáùèé — 16,0, ìî÷åâèíà — 6,4
Âûâîä: àíàëèçû â íîðìå.
Àíàëèç êàë íà ÿéöà ãëèñòîâ îò 8.05.15ã.
ßéöà íå îáíàðóæåíû.
Àíàëèç ìî÷è îò 8.05.15ã
Öâåò — íàñûùåííûé, ïðîçðà÷íîñòü — ìóòíàÿ, áåëîê — îòðèöàòåëüíûé.
ÝÊÃ îò 9.05.15ã.
Çàêëþ÷åíèå: ðèòì ñèíóñîâûé ñ ×ÑÑ 69 â ìèí, ÝÎÑ âåðòèêàëüíàÿ.
Ðåíòãåíîãðàììà îò 6.05.15ã.
Çàêëþ÷åíèå: Î÷àãîâûõ è èíôèëüòðàòèâíûõ òåíåé íå âûÿâëåíî, ëåãî÷íîé ðèñóíîê óñèëåí, êîðíè ñòðóêòóðíû, ñèíóñû óêîðî÷åíû.
ÔÁÑ îò 6.05.15
Çàêëþ÷åíèå: ïàòîëîãèè íå âûÿâëåíî.
Èññëåäîâàíèå ÔÂÄ
Çàêëþ÷åíèå: Íàðóøåíèå ôóíêöèè âíåøíåãî äûõàíèÿ ïî îáñòðóêòèâíîìó òèïó- îáñòðóêöèÿ ãåíåðàëèçîâàííàÿ, ñðåäíå âûðàæåííàÿ, ïðè íîðìàëüíûõ îáúåìíûõ è åìêîñòíûõ ïîêàçàòåëÿõ. Òåñò ñ áðîíõîëèòèêîì ( áåðîòåê 2 äîçû ) ïîëîæèòåëüíûé, ïîñëå ïðîâåäåíèÿ ïðîáû äîñòîâåðíî óëó÷øèëàñü ïðîõîäèìîñòü áðîíõîâ âñåõ óðîâíåé, âîçðîñ ÎÔÂ1, óìåíüøèëîñü äûõàòåëüíîå ñîïðîòèâëåíèå. Îáñòðóêöèÿ îáðàòèìà.
Êëèíè÷åñêèé äèàãíîç
Òàêèì îáðàçîì, íà îñíîâàíèè äàííûõ îáúåêòèâíîãî îáñëåäîâàíèÿ (àóñêóëüòàòèâíî : âûñëóøèâàþòñÿ ñóõèå õðèïû ïî âñåì ëåãî÷íûì ïîëÿì ), äàííûõ àëëåðãîëîãè÷åñêîãî àíàìíåçà ( âûäåëåí àëëåðãè÷åñêèé ôàêòîð (öâåòî÷íàÿ ïûëü,ðåçêèå çàïàõè) è íåàëëåðãè÷åñêèé ( ïîãîäà, ôèçè÷åñêèå íàãðóçêè)),âûïîëíåííûõ ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ ìåòîäàõ äèàãíîñòèêè: â ÎÀÊ — ëåéêîöèòîç, íåçíà÷èòåëüíîå óâåëè÷åíèå ÑÎÝ ãîâîðèò îá îñòðîì âîñïàëèòåëüíîì ïðîöåññå;  àíàëèçå ìîêðîòû — ëåéêîöèòîç, ïîâûøåíèå êîëè÷åñòâà àëüâåîëÿðíûõ ìàêðîôàãîâ — âîñïàëèòåëüíûé ïðîöåññ â îðãàíàõ äûõàíèÿ; ðåíòãåíîãðàììà — óñèëåíèå ëåãî÷íîãî ðèñóíêà ; ïðè èññëåäîâàíèè ôóíêöèè âíåøíåãî äûõàíèÿ — îáñòðóêòèâíûé òèï, ÆÅË íå èçìåíåíà, óìåðåííîå íàðóøåíèå áðîíõèàëüíîé ïðîõîäèìîñòè, ïðîáà ñ áåðîòåêîì ïîëîæèòåëüíàÿ.
Îñíîâûâàÿñü íà âûøåïåðå÷èñëåííûõ äàííûõ ìîæíî ïîñòàâèòü êëèíè÷åñêèé äèàãíîç : Áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà, ñðåäíåé ñòåïåíè òÿæåñòè, îáîñòðåíèå, ÄÍ0.
æàëîáà áðîíõèàëüíûé àñòìà
Äèôôåðåíöèàëüíûé äèàãíîç
Áðîíõèàëüíóþ àñòìó ñìåøàííîé ôîðìû ìîæíî äèôôåðåíöèðîâàòü ñ õðîíè÷åñêîé îáñòðóêòèâíîé áîëåçíüþ ëåãêèõ. Ïðè ÕÎÁË îòñóòñòâóåò àëëåðãè÷åñêèé ôàêòîð, îáñòðóêöèÿ íåîáðàòèìàÿ èëè ÷àñòè÷íî îáðàòèìàÿ, êîãäà ïðè ÁÀ îíà îáðàòèìà, ÁÀ ÷àùå âñòðå÷àåòñÿ â ìîëîäîì âîçðàñòå, ÕÎÁË, â îñíîâíîì, ó ëþäåé ñòàðøå 40 ëåò, õàðàêòåð òå÷åíèÿ ïðè ÁÀ — âîëíîîáðàçíûé, ïðè ÕÎÁË — ïðîãðåññèðóþùèé, ïðè ÁÀ ýîçèíîôèëèÿ êðîâè, ìîêðîòû; ÎÔÂ1, ÎÔÂ1/ÔÆÅË ïðè ÁÀ — ñíèæåíû èëè â íîðìå, ïðè ÕÎÁË — âñåãäà ñíèæåíû; ñóòî÷íàÿ âàðèàáåëüíîñòü ÏÑ ïðè ÁÀ — áîëüøå 20 %, ïðè ÕÎÁË — ìåíüøå 20 %,ïèêôëóîìåòðèÿ: ïðèðîñò ïðè ÁÀ — áîëåå 15 %, ïðè ÕÎÁË ïðèðîñò ìåíåå 15 %.
Òàêèì îáðàçîì, ìîæíî ïîñòàâèòü äèàãíîç : Áðîíõèàëüíàÿ àñòìà, ñìåøàííàÿ ôîðìà, ñðåäíåé ñòåïåíè òÿæåñòè, ÄÍ0.
Ëå÷åíèå
Âåäåíèå áîëüíîé ñ áðîíõèàëüíîé àñòìîé ïðåäóñìàòðèâàåò øåñòü îñíîâíûõ êîìïîíåíòîâ: 1) îáðàçîâàòåëüíóþ ïðîãðàììó; 2) îöåíêó è ìîíèòîðèíã ñòåïåíè òÿæåñòè áîëåçíè; 3) èñêëþ÷åíèå ôàêòîðîâ, ïðîâîöèðóþùèõ îáîñòðåíèå áîëåçíè, èëè êîíòðîëü íàä íèìè; 4) ðàçðàáîòêó èíäèâèäóàëüíîé ñõåìû ìåäèêàìåíòîçíîãî ëå÷åíèÿ; 5) ðàçðàáîòêó ïëàíà ëå÷åíèÿ îáîñòðåíèÿ áîëåçíè, íåîòëîæíóþ òåðàïèþ ïðè ïðèñòóïå óäóøüÿ è (èëè) àñòìàòè÷åñêîì ñòàòóñå; 6) äèñïàíñåðíîå íàáëþäåíèå.
Îáùåîáðàçîâàòåëüíàÿ ïðîãðàììà ïðåäïîëàãàåò ñàíèòàðíîå îáðàçîâàíèå áîëüíîãî ÁÀ: îí îâëàäåâàåò ìåòîäàìè ïðîôèëàêòèêè ÁÀ, êîòîðûå çíà÷èòåëüíî ïîâûøàþò êà÷åñòâî åãî æèçíè, îöåíèâàåò è çàïèñûâàåò â äíåâíèê îñíîâíûå ñèìïòîìû ñâîåãî çàáîëåâàíèÿ, ïðîâîäèò èíäèâèäóàëüíûé êîíòðîëü çà ïèêîâîé ñêîðîñòüþ âûäîõà ñ ïîìîùüþ ïîðòàòèâíîãî ïèêôëîóìåòðà. Îáíàðóæåííûå èì èçìåíåíèÿ â òå÷åíèè áîëåçíè ïîçâîëÿþò ñâîåâðåìåííî îáðàòèòüñÿ ê âðà÷ó.
Ìåäèêàìåíòîçíàÿ òåðàïèÿ: Èñõîäÿ èç ïàòîãåíåçà áðîíõèàëüíîé àñòìû, äëÿ ëå÷åíèÿ ïðèìåíÿþò áðîíõîðàñøèðÿþùèå ñðåäñòâà (áåòà-2-àäðåíîìèìåòèêè, Ì-õîëèíîáëîêàòîðû, êñàíòèíû) è ïðîòèâîâîñïàëèòåëüíûå ïðîòèâîàñòìàòè÷åñêèå ïðåïàðàòû (ÃÊ, ñòàáèëèçàòîðû ìåìáðàí òó÷íûõ êëåòîê è èíãèáèòîðû ëåéêîòðèåíîâ).
Ïðîòèâîâîñïàëèòåëüíûå ïðîòèâîàñòìàòè÷åñêèå ïðåïàðàòû (áàçèñíàÿ òåðàïèÿ)- Áåêëîìåòàçîí èëè Êðîìîëèí-íàòðèé 800 ìêã â ñóòêè. Ðåêîìåíäóåòñÿ èñïîëüçîâàòü èíãàëÿòîð ñî ñïåéñåðîì.
Áðîíõîðàñèðÿþùèå ïðåïàðàòû: Áåðîòåê 500 ìêã- îí ðàññëàáëÿåò ãëàäêóþ ìóñêóëàòóðó áðîíõîâ è ñîñóäîâ, áëîêèðóåò âûñâîáîæäåíèå ìåäèàòîðîâ âîñïàëåíèÿ è áðîíõîêîíñòðèêöèè èç òó÷íûõ êëåòîê. Ïðèìåíÿåòñÿ ïåðåä îæèäàåìûì ïðèñòóïîì óäóøüÿ (íàïðèìåð, êîíòàêò ñ àëëåðãåíîì, ôèçè÷åñêàÿ íàãðóçêà) ïðåäîòâðàùàþò åãî ïîÿâëåíèå.
Ïðåïàðàòû òåîôèëëèíà ïðîëîíãèðîâàííîãî äåéñòâèÿ. Ýóôèëëèí 2,4% — 10,0 â/â êàïåëüíî íà 200 ìë ôèçèîëîãè÷åñêîãî ðàñòâîðà.
Ïðè áîëåå òÿæåëûõ îáîñòðåíèÿõ ñëåäóåò ïðîâîäèòü êóðñ ïåðîðàëüíûõ êîðòèêîñòåðîèäîâ.
Ïðèìå÷àíèå: åñëè êîíòðîëÿ àñòìû íå óäàåòñÿ äîñòè÷ü, ÷òî âûðàæàåòñÿ áîëåå ÷àñòûìè ñèìïòîìàìè, óâåëè÷åíèåì ïîòðåáíîñòè â áðîíõîäèëàòàðîðàõ, èëè ïàäåíèåì ïîêàçàòåëåé ÏÑÂ, òî ñëåäóåò íàçíà÷àòü ëå÷åíèå ñòóïåíè ¹ 4.
Ñèìïòîìàòè÷åñêîå ëå÷åíèå. Äëÿ óëó÷øåíèÿ äðåíàæíîé ôóíêöèè áðîíõèàëüíîãî äåðåâà è óìåíüøåíèÿ âÿçêîñòè ìîêðîòû èñïîëüçóþòñÿ îòõàðêèâàþùèå ñðåäñòâà. Ðåêîìåíäóþòñÿ ñåêðåòîëèòè÷åñêèå ïðåïàðàòû, Êàëèÿ éîäèä ÿâëÿåòñÿ íàèáîëåå ñèëüíûì îòõàðêèâàþùèì ñðåäñòâîì, íàçíà÷àåòñÿ ïî 1 ñò. ëîæêå 3 % ðàñòâîðà 5-6 ðàç â äåíü ïîñëå åäû, íå áîëåå 5 äí ïîäðÿä. Íàñòîé òåðìîïñèñà — 0,8-1 ã íà 200 ìë âîäû — íàçíà÷àåòñÿ äî åäû ïî 1 ñò. ëîæêå 5-6 ðàç â äåíü. Õîðîøèé ýôôåêò íàáëþäàåòñÿ îò óëüòðàçâóêîâûõ èíãàëÿöèé òðèïñèíà, õèìîïñèíà è äðóãèõ ôåðìåíòîâ.
ËÔÊ. Ýôôåêòèâíûìè íåìåäèêàìåíòîçíûìè ìåòîäàìè ñèìïòîìàòè÷åñêîãî ëå÷åíèÿ áîëüíûõ ñ ÁÀ ÿâëÿþòñÿ äûõàòåëüíàÿ ãèìíàñòèêà, ìàññàæ ãðóäíîé êëåòêè, ïîñòóðàëüíûé äðåíàæ, èãëîðåôëåêñîòåðàïèÿ. Äûõàòåëüíàÿ ãèìíàñòèêà âêëþ÷àåò òàêèå óïðàæíåíèÿ, êàê ïîòÿãèâàíèå, ìàõîâûå äâèæåíèÿ ðóêàìè (êîëêà äðîâ), ïðè÷åì ïðè ðàçâåäåíèè èëè ïîäúåìå ðóê ñëåäóåò äåëàòü ìàêñèìàëüíî ãëóáîêèé âäîõ, à ïðè îïóñêàíèè ðóê — ôîðñèðîâàííûé ãëóáîêèé âûäîõ.  íåêîòîðûõ ñëó÷àÿõ ïðèìåíÿþòñÿ ïîâåðõíîñòíîå äûõàíèå ïî Áóòåéêî, ïàðàäîêñàëüíàÿ äûõàòåëüíàÿ ãèìíàñòèêà ïî Ñòðåëüíèêîâîé (âäîõ äåëàþò ïðè íàêëîíå êîðïóñà âïåðåä, âûäîõ — ïðè ðàçãèáàíèè). Øèðîêî èñïîëüçóþòñÿ íåáóëÿòîðû — ïðèáîðû, ñîçäàþùèå ñîïðîòèâëåíèå äûõàíèþ.
Ñ öåëüþ ïðîôèëàêòèêè âîñïàëèòåëüíûõ è èíôåêöèîííûõ çàáîëåâàíèé îðãàíîâ äûõàíèÿ ìîæíî íàçíà÷èòü èììóíîñòèìóëèðóþùèé ïðåïàðàò — ÈÐÑ-19 ïî 2 âïðûñêèâàíèÿ/ ñóòêè â êàæäóþ íîçäðþ â òå÷åíèå 2 íåäåëü.
Ïðîãíîç
 îòíîøåíèè çäîðîâüÿ áëàãîïðèÿòíûé, ò.ê. ñîáëþäàÿ ðåêîìåíäàöèè âðà÷à ìîæíî ïðèâåñòè çàáîëåâàíèå ê äëèòåëüíîé ñòîéêîé ðåìèññèè. Äëÿ æèçíè è òðóäîñïîñîáíîñòè áëàãîïðèÿòíûé, ò.ê. îäûøêà âîçíèêàåò òîëüêî âî âðåìÿ îáîñòðåíèÿ çàáîëåâàíèÿ, ïðè òÿæåëîé ôèçè÷åñêîé íàãðóçêå.
Öåëü ëå÷åáíî-ïðîôèëàêòè÷åñêèõ ìåðîïðèÿòèé ñîñòîèò â òîì, ÷òî áû íå çàòÿãèâàòü ïðîöåññ, òàê êàê îáîñòðåíèå âîñïàëèòåëüíîãî çàáîëåâàíèÿ, ïåðåîõëàæäåíèÿ ïî íåâîëå óõóäøàåò ñîñòîÿíèå îðãàíèçìà áîëüíîãî è â èòîãå ìîæåò ïðèâåñòè ê ñòàäèè äåêîìïåíñàöèè çàáîëåâàíèÿ.
Äíåâíèê íàáëþäåíèÿ
07.05.15ã. Ñîñòîÿíèå áîëüíîé ñðåäíåé ñòåïåíè òÿæåñòè, æàëîáû íà îäûøêó ïðè íåçíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêå .Îáúåêòèâíî: êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè, óìåðåííî óâëàæíåíû, t òåëà 36.5 Ñ, îðãàíû äûõàíèÿ: ãðóäíàÿ êëåòêà ïðè ïàëüïàöèè áåçáîëåçíåííà, ïðèòóïëåíèå ïåðêóòîðíîãî çâóêà, àóñêóëüòàòèâíî -îñëàáëåíèå âåçèêóëÿðíîãî äûõàíèÿ, ñóõèå õðèïû, ×Ä — 18 óä. â. ìèí. Ñåðäå÷íî -ñîñóäèñòàÿ ñèñòåìà: Ñåðäå÷íûé òîë÷îê îòñóòñòâóåò. Àóñêóëüòàòèâíî: òîíû ñåðäöà ïðèãëóøåíû, àêöåíò II òîíà íà àîðòå. Øóìîâ íåò. ÀÄ 140/100 ìì.ðò.ñò..
9.05.15ã. Ñîñòîÿíèå áîëüíîãî óäîâëåòâîðèòåëüíîå , æàëîá íå ïðåäúÿâëÿåò . Îáúåêòèâíî: êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè, óìåðåííî óâëàæíåíû. t òåëà 36.6 Ñ, îðãàíû äûõàíèÿ: ïðè ïàëüïàöèè áåçáîëåçíåííà, ïåðêóòîðíî-ÿñíûé ëåãî÷íîé çâóê, àóñêóëüòàòèâíî — âåçèêóëÿðíîå äûõàíèå îñëàáëåíî, õðèïîâ íåò, ×Ä — 18 óä. â. ìèí. Ñåðäå÷íî -ñîñóäèñòàÿ ñèñòåìà: Ñåðäå÷íûé òîë÷îê îòñóòñòâóåò. Àóñê: òîíû ñåðäöà ïðèãëóøåíû, àêöåíò II òîíà íà àîðòå. Øóìîâ íåò. ÀÄ 130/90 ìì.ðò.ñò..
12.05.15ã. Ñîñòîÿíèå áîëüíîãî óäîâëåòâîðèòåëüíîå, æàëîá íå ïðåäúÿâëÿåò â íàñòîÿùåå âðåìÿ. Îáúåêòèâíî: êîæíûå ïîêðîâû è âèäèìûå ñëèçèñòûå îáû÷íîé îêðàñêè, è îáû÷íîé âëàæíîñòè. t òåëà 36.6 Ñ, îðãàíû äûõàíèÿ: ãðóäíàÿ êëåòêà ïðè ïàëüïàöèè áåçáîëåçíåííà, ïåðêóòîðíî-ÿñíûé ëåãî÷íîé çâóê, àóñêóëüòàòèâíî — âåçèêóëÿðíîå äûõàíèå, õðèïîâ íåò, ×Ä — 17 óä. â. ìèí. Ñåðäå÷íî -ñîñóäèñòàÿ ñèñòåìà: Ñåðäå÷íûé òîë÷îê îòñóòñòâóåò. Àóñêóëüòàòèâíî: òîíû ñåðäöà ïðèãëóøåíû, àêöåíò II òîíà íà àîðòå. Øóìîâ íåò. ÀÄ 120/80 ìì.ðò.ñò.
Ñïèñîê ëèòåðàòóðû
1. Ð.Ì. Õàèòîâ «Èììóíîëîãèÿ», 2009ãîä
2. Äèàãíîñòèêà è ëå÷åíèå èììóíîïàòîëîãè÷åñêèõ çàáîëåâàíèé» À.Ï. Êîëåñíèêîâ, À.Ñ. Õîáàðîâ.
3. Ìàøêîâñêèé Ì.Ä. Ëåêàðñòâåííûå ñðåäñòâà ÷àñòü 1 è 2. Ìîñêâà, Ìåäèöèíà, 2012 ãîä.
4. À.È. Ìàðòûíîâ. «Âíóòðåííèå áîëåçíè» â äâóõ òîìàõ. Ìîñêâà «ÃÎÝÒÀÐ — ÌÅÄ», 2013 ãîä.
4. Ñïðàâî÷íèê Âèäàëü 2003. Ì.: ÀñòðàÔàðìÑåðâèñ, 2011ã. 1488 ñòð.
Ðàçìåùåíî íà Allbest.ru
…