Болезни крови анемии лейкозы геморрагические диатезы
1. Наиболее частой причиной железо дефицитной анемии является:
1. кровопотеря
2. глистные инвазии
3. авитаминоз
4. алиментарный фактор
2. Назовите 3 симптома наиболее характерных для железодефицитной анемии:
1. сердцебиение
2. извращение вкуса и обоняния
3. желтуха
4. шаткая походка
5. понижение сывороточного железа в крови
3. Наиболее частой причиной В 12-дефицитной анемии является:
1. кровопотеря
2. глистная инвазия
3. атрофия желез желудка
4. беременность
5. алиментарный фактор
4. Что следует рекомендовать больному с В 12-дефицитной анемией (выберите 3 правильных ответа):
1. введение витамина В 12
2. лечение желудочно-кишечного тракта
3. диспансерное наблюдение
4. прием гормонов
5. Наиболее характерным симптомом геморрагических диатезов является:
1. слабость
2. боли в суставах
3. кровоточивость
4. лихорадка
5. увеличение селезенки
6. Для диагностики гемофилии применяются следующие лабораторные исследования:
1. общий анализ крови
2. подсчет тромбоцитов
3. определение времени свертывания крови
4. длительность кровотечения
7. Наиболее частой причиной геморрагического васкулита является:
1. наследственность
2. алкоголь
3. вирусная инфекция
4. воздействие лучевой терапии
8. Наиболее частый клинический симптом хронического миелолейкоза:
1. лихорадка
2. кровоточивость
3. увеличение лимфоузлов
4. увеличение печени
5. увеличение селезенки
9. Наиболее характерный клинический симптом хронического лимфолейкоза:
1. лихорадка
2. боли в костях
3. кровоточивость
4. увеличение лимфоузлов
5. увеличение селезенки
10. Стол № 11 назначается при:
1. заболеваниях крови
2. печени
3. почек
12. При сборе информации о больном с железодефицитной анемией медсестра должна выяснить:
1. характер питания
2. наследственность
3. связь с нервно-психическим фактором
4. связь с повторными беременностями с короткими интервалами
13. Какие мероприятия Вы считаете важными при планировании ухода за больным с железодефицитной анемией:
1. достаточно длительное пребывание на воздухе
2. включение в пищевой рацион мяса и мясопродуктов
3. включение в пищевой рацион углеводов
14. Показанием к назначению диеты № 11 являются:
1. заболевания крови
2. болезни почек
15. При постгеморрагической анемии содержание гемоглобина и эритроцитов в крови:
1. значительно снижается
2. в первые часы почти не изменено
16. При железодефицитной анемии показано обследование:
1. желудочно-кишечного тракта
2. сердечно-сосудистой системы
3. органов дыхания
17. При В 12 — (фолиево) дефицитной анемии показаны:
1. витамины В 12
2. фолиевая кислота
3. антибиотики
18. Бледность кожных покровов и слизистых характерно для:
1. анемического синдрома
2. синдрома артериальной гипертензии
3. синдрома Рейно
19. Малиновый, лакированный язык характерен для:
1. лейкозов
2. железодефицитной анемии
3. В 12 — фолиево дефицитной анемии
20. Причины железодефицитной анемии:
1. повторные беременности с короткими интервалами
2. преимущественно белковое питание
3. преобладание углеводов в рационе
4. неврозы
21. Самая частая форма анемий:
1. В 12 – фолиево дефицитная анемия
2. гемолитическая
3. железодефицитная
22. Элементы ухода при железодефицитной анемии:
1. включение в пищевой рацион мяса и мясопродуктов
2. частая термометрия
3. механически и химически щадящая пища
4. ограничение пребывания на воздухе
23. Выделить приоритетные сестринские проблемы пациента с диагнозом «Лейкоз», находящегося в терминальной стадии заболевания.
1. страх
2. отказ от общения
3. повышенный аппетит
24. Кровь состоит из:
1. плазмы
2. форменных элементов
3. СОЭ
25. При общем анализе крови определяются:
1. форменные элементы крови, количество гемоглобина и СОЭ
2. количество эритроцитов, гемоглобина и СОЭ
26. Взрослый человек с нормальным весом имеет:
1. 2 -3 литра крови
2. 5-6 литров крови
3. 2-3 литра крови
4. 7-8 литров крови
5. до 4 -х литров крови
27. Функция эритроцитов (гемоглобина):
1. борьба с микробами
2. газообмен
3. дезинтоксикационная
4. участвует в образовании тромба
28. В красном костном мозге происходит кроветворение:
1. эритроцитов
2. лимфоцитов
29. Кроветворение лейкоцитов происходит в:
1. селезенке, лимфатических узлах
2. красном костном мозге
30. Кроветворение лимфоцитов происходит в:
1. лимфатических узлах
2. красном костном мозге
31. Стернальная пункция показана при обследовании больных с:
1. заболеваниями крови
2. заболеваниями сердечно-сосудистой системы
3. заболеваниями костной системы
32. Цветной показатель крови показывает:
1. повышение уровня гемоглобина в крови
2. степень насыщения эритроцитов гемоглобином
3. снижение содержания эритроцитов в крови
33. Элементы ухода при лейкозе:
1. уход за кожей и слизистыми
2. уход за полостью рта
3. соблюдение этико-деонтологических моментов
4. частая термометрия
5. кварцевание палаты
6. преимущественное углеводное питание
34. Потенциальные проблемы пациента при лейкозах:
1. лихорадка
2. дефицит самоухода
3. одышка
35. Проблемы пациентов при лейкозах:
1. лихорадка
2. отказ от общения
3. кашель с выделением «ржавой» мокроты
18. Сестринский процесс при синдроме «острый живот».
1. При подозрении на острый живот необходимо:
1. ввести анальгетики
2. тепло на живот
3. сделать очистительную клизму
4. холод на живот, вызвать скорую помощь
2. При подозрении на острый живот категорически запрещается:
1. теплую грелку
2. покой
3. анальгетики
4. очистительную клизму
5. вызвать скорую помощь
3. Правила транспортировки больного с синдромом «острый живот»:
1. лежа на носилках
2. сидячее положение
3. полусидячее положение
Источник
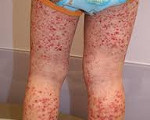
Геморрагические диатезы – общее название ряда гематологических синдромов, развивающихся при нарушении того или иного звена гемостаза (тромбоцитарного, сосудистого, плазменного). Общими для всех геморрагических диатезов, независимо от их происхождения, являются синдром повышенной кровоточивости (рецидивирующие, длительные, интенсивные кровотечения, кровоизлияния различных локализаций) и постгеморрагический анемический синдром. Определение клинической формы и причин геморрагических диатезов возможно после всестороннего обследования системы гемостаза — проведения лабораторных тестов и функциональных проб. Лечение включает гемостатическую, гемотрансфузионную терапию, местную остановку кровотечений.
Общие сведения
Геморрагические диатезы – болезни крови, характеризующиеся наклонностью организма к возникновению спонтанных или неадекватных травмирующему фактору кровоизлияний и кровотечений. Всего в литературе описано свыше 300 геморрагических диатезов. В основе патологии лежат количественные либо качественные дефекты одного или нескольких факторов свертывания крови. При этом степень кровоточивости может варьировать от мелких петехиальных высыпаний до обширных гематом, массивных наружных и внутренних кровотечений.
По приблизительным данным, в мире около 5 млн. населения страдает первичными геморрагическими диатезами. С учетом вторичных геморрагических состояний (например, ДВС-синдрома), распространенность геморрагических диатезов поистине велика. Проблема осложнений, связанных с геморрагическими диатезами, находится в поле зрения различных медицинских специальностей – гематологии, хирургии, реаниматологии, травматологии, акушерства и гинекологии и мн. др.
Геморрагические диатезы
Классификация геморрагических диатезов
Геморрагические диатезы принято различать в зависимости от нарушения того или иного фактора гемостаза (тромбоцитарного, коагуляционного или сосудистого). Этот принцип положен в основу широко используемой патогенетической классификации и в соответствии с ним выделяют 3 группы геморрагических диатезов: тромбоцитопатии, коагулопатии и вазопатии.
Тромбоцитопении и тромбоцитопатии, или геморрагические диатезы, связанные с дефектом тромбоцитарного гемостаза (тромбоцитопеническая пурпура, тромбоцитопении при лучевой болезни, лейкозах, геморрагической алейкии; эссенциальная тромбоцитемия, тромбоцитопатии).
Коагулопатии, или геморрагические диатезы, связанные с дефектом коагуляционного гемостаза:
- с нарушением первой фазы свертывания крови – тромбопластинообразования (гемофилия)
- с нарушением второй фазы свертывания крови – превращения протромбина в тромбин (парагемофилия, гипопротромбинемии, болезнь Стюарта Прауэр и др.)
- с нарушением третьей фазы свертывания крови – фибринообразования (фибриногенопатии, врожденная афибриногенемическая пурпура)
- с нарушением фибринолиза (ДВС-синдром)
- с нарушением коагуляции в различных фазах (болезнь Виллебранда и др.)
Вазопатии, или геморрагические диатезы, связанные с дефектом сосудистой стенки (болезнь Рандю-Ослера-Вебера, геморрагический васкулит, авитаминоз С).
Причины геморрагических диатезов
Различают наследственные (первичные) геморрагические диатезы, манифестирующие в детском возрасте, и приобретенные, чаще всего являющиеся вторичными (симптоматическими). Первичные формы являются семейно-наследственными и связаны с врожденным дефектом или дефицитом обычно одного фактора свертывания. Примерами наследственных геморрагических диатезов служат гемофилия, тромбостения Гланцмана, болезнь Рандю-Ослера, болезнь Стюарта Прауэр и др. Исключение составляет болезнь Виллебранда, являющаяся полифакторной коагулопатией, обусловленной нарушением фактора VIII, сосудистого фактора и адгезивности тромбоцитов.
К развитию симптоматических геморрагических диатезов обычно приводит недостаточность сразу нескольких факторов гемостаза. При этом может отмечаться уменьшение их синтеза, повышение расходования, изменение свойств, повреждение эндотелия сосудов и пр. Причинами повышенной кровоточивости могут служить различные заболевания (СКВ, цирроз печени, инфекционный эндокардит), геморрагические лихорадки (лихорадка денге, Марбург, Эбола, Крымская, Омская и др.), дефицит витаминов (С, К и др.). В группу ятрогенных причин входит длительная или неадекватная по дозе терапия антикоагулянтами и тромболитиками.
Чаще всего приобретенные геморрагические диатезы протекают в форме синдрома диссеминированного внутрисосудистого свертывания (тромбогеморрагического синдрома), осложняющего самые различные патологии. Возможно вторичное развитие аутоиммунных, неонатальных, посттрансфузионных тромбоцитопений, геморрагического васкулита, тромбоцитопенической пурпуры, геморрагического синдрома при лучевой болезни, лейкозах и т. д.
Симптомы геморрагических диатезов
В клинике различных форм гемостазиопатий доминируют геморрагический и анемический синдромы. Выраженность их проявлений зависит от патогенетической формы геморрагического диатеза и сопутствующих нарушений. При различных видах геморрагических диатезов могут развиваться разные типы кровотечений.
Микроциркуляторный (капиллярный) тип кровоточивости встречается при тромбоцитопатиях и тромбоцитопениях. Проявляется петехиально-пятнистыми высыпаниями и синяками на коже, кровоизлияниями в слизистые оболочки, кровотечениями после экстракции зуба, десневыми, маточными, носовыми кровотечениями. Геморрагии могут возникать при незначительном травмировании капилляров (при надавливании на кожу, измерении АД и пр.).
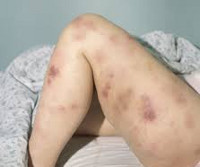
Гематомный тип кровоточивости характерен для гемофилии, возможен при передозировке антикоагулянтов. Характеризуется образованием глубоких и болезненных гематом в мягких тканях, гемартрозов, кровоизлияний в подкожно-жировую и забрюшинную клетчатку. Массивные гематомы приводят к расслоению тканей и развитию деструктивных осложнений: контрактур, деформирующих артрозов, патологических переломов. По происхождению такие кровотечения могут быть спонтанными, посттравматическими, послеоперационными.
Капиллярно-гематомные (смешанные) геморрагии сопровождают течение ДВС-синдрома, болезни Виллебранда, наблюдаются при превышении дозы антикоагулянтов. Сочетают петехиально-пятнистые кровоизлияния и гематомы мягких тканей.
Микроангиоматозный тип кровоточивости встречается при геморрагическом ангиоматозе, симптоматических капилляропатиях. При этих геморрагических диатезах возникают упорные рецидивирующие кровотечения одной или двух локализации (обычно носовые, иногда — желудочно-кишечные, легочные, гематурия).
Васкулитно-пурпурный тип кровоточивости отмечается при геморрагических васкулитах. Представляет собой мелкоточечные геморрагии, как правило, имеющие симметричное расположение на конечностях и туловище. После исчезновения кровоизлияний на коже длительно сохраняется остаточная пигментация.
Частые кровотечения вызывают развитие железодефицитной анемии. Для анемического синдрома, сопровождающего течение геморрагических диатезов, характерны слабость, бледность кожных покровов, артериальная гипотония, головокружения, тахикардия. При некоторых геморрагических диатезах может развиваться суставной синдром (припухлость сустава, артралгии), абдоминальный синдром (тошнота, схваткообразные боли), почечный синдром (гематурия, боли в пояснице, дизурия).
Диагностика
Целью диагностики геморрагических диатезов служит определение его формы, причин и степени выраженности патологических сдвигов. План обследования пациента с синдромом повышенной кровоточивости составляется гематологом совместно с лечащим специалистом (ревматологом, хирургом, акушером-гинекологом, травматологом, инфекционистом и др.).
В первую очередь исследуются клинические анализы крови и мочи, количество тромбоцитов, коагулограмма, кал на скрытую кровь. В зависимости от полученных результатов и предполагаемого диагноза назначается расширенная лабораторная и инструментальная диагностика (биохимическое исследование крови, стернальная пункция, трепанобиопсия). При геморрагических диатезах, имеющих иммунный генез, показано определение антиэритроцитарных антител (тест Кумбса), антитромбоцитарных антител, волчаночного антикоагулянта и др. Дополнительные методы могут включать функциональные пробы на ломкость капилляров (пробы жгута, щипка, манжеточную пробу и др.), УЗИ почек, УЗИ печени; рентгенографию суставов и др. Для подтверждения наследственной природы геморрагических диатезов рекомендуется консультация генетика.
Лечение геморрагических диатезов
При подборе лечения практикуется дифференцированный подход, учитывающий патогенетическую форму геморрагического диатеза. Так, при повышенной кровоточивости, вызванной передозировкой антикоагулянтов и тромболитиков, показана отмена данных препаратов или коррекция их дозы; назначение препаратов витамина К (викасола), аминокапроновой кислоты; переливание плазмы. Терапия аутоиммунных геморрагических диатезов основана на применении глюкокортикоидов, иммунодепрессантов, проведении плазмафереза; при нестабильном эффекте от их применения требуется проведение спленэктомии.
При наследственном дефиците того или иного фактора свертываемости показано проведение заместительной терапии их концентратами, трансфузий свежезамороженной плазмы, эритроцитарной массы, гемостатической терапии. С целью местной остановки небольших кровотечений практикуется наложение жгута, давящей повязки, гемостатической губки, льда; проведение тампонады носа и пр. При гемартрозах выполняются лечебные пункции суставов; при гематомах мягких тканей – их дренирование и удаление скопившейся крови.
Основные принципы лечения ДВС-синдрома включают активное устранение причины данного состояния; прекращение внутрисосудистого свертывания, подавление гиперфибринолиза, проведение заместительной гемокомпонентной терапии и т. д.
Осложнения и прогноз
Наиболее частым осложнением геморрагических диатезов служит железодефицитная анемия. При рецидивирующих кровоизлияниях в суставы может развиться их тугоподвижность. Сдавление массивными гематомами нервных стволов чревато возникновением парезов и параличей. Особую опасность представляют профузные внутренние кровотечения, кровоизлияния в головной мозг, надпочечники. Частое повторное переливание препаратов крови является фактором риска развития посттрансфузионных реакций, заражения гепатитом В, ВИЧ-инфекцией.
Течение и исходы геморрагических диатезов различны. При проведении адекватной патогенетической, заместительной и гемостатической терапии прогноз относительно благоприятный. При злокачественных формах с неконтролируемыми кровотечениями и осложнениями исход может быть фатальным.
Источник
Можно утверждать, что в связи с большим числом вариантов конфигураций различных антигенов и антител не существует людей с одинаковым составом крови. Все мы разные, и никуда от этого не деться. Различия между людьми, лишь отчасти очевидные, еще в 1960 году были систематизированы С. Уильямсом, который сделал вывод, что на Земле не может быть двух вполне одинаковых людей. Даже клонированные копии человека будут существенно отличаться от оригинала, что справедливо и в отношении крови клонированного объекта.
САМЫЕ РАСПРОСТРАНЕННЫЕ ЗАБОЛЕВАНИЯ КРОВИ
Заболевания крови – большая и разнородная группа заболеваний, сопровождающихся нарушением функций или строения тех или иных клеток крови – эритроцитов, лейкоцитов или тромбоцитов, или патологическим изменением их числа – повышением либо снижением, или изменением свойств плазмы крови.
Частота заболеваний самой крови относительно невелика, но изменения в ее составе возникают при многих заболеваниях. Среди болезней крови выделяют несколько основных групп: анемии, или малокровие (изменяется состав «красной» крови), лейкемии, или лейкозы (изменяется состав «белой» крови), и геморрагические диатезы.
Анемии
Анемия – это состояние, характеризующееся уменьшением числа эритроцитов и снижением количества гемоглобина в крови. Анемия возникает во все периоды жизни человека не только при различных заболеваниях. Развитие анемии может быть связано с климактерическим периодом, гормональными нарушениями, характером питания, заболеваниями пищеварительного тракта, печени, почек, нарушением всасывания, аутоиммунными состояниями, оперативным вмешательством и другими факторами. Нередко анемия является самостоятельным или сопутствующим симптомом многих внутренних заболеваний, инфекционных и онкологических болезней.
Различают три основные группы анемий: железодефицитные, анемии, возникающие из-за нарушения образования эритроцитов, и анемии, возникающие из-за повышенного разрушения эритроцитов.
Железодефицитная анемия
Это заболевание распространено во всех странах мира. Чаще всего оно наблюдается у женщин, у грудных детей (особенно недоношенных или родившихся с малым весом), в детском и подростковом возрасте (чаще у девочек).
В качестве анемии следует рассматривать те состояния, при которых наблюдается снижение концентрации гемоглобина (в граммах на литр крови – г/л) для детей от 6 месяцев до 6 лет ниже 110, от 6 до 14 лет – 120, взрослых женщин – 120, взрослых мужчин – 130 г/л.
При железодефицитной анемии недостаточность железа в организме вызывает целый ряд симптомов, включая утомляемость, слабость, бледность кожи. Когда железа в организме мало, снижается количество эритроцитов и гемоглобина, который переносит кислород. Поэтому ухудшается способность крови доставлять к тканям кислород.
Поскольку железодефицитная анемия развивается постепенно, на первой стадии заболевания симптомов может не быть. Обычно люди, страдающие анемией, приходят к врачу тогда, когда она уже сильно выражена. В таких случаях больные жалуются на утомляемость, слабость, вялость, раздражительность, головные боли; появляются трудности с концентрацией внимания, бледность, тяжелое дыхание при напряжении, снижается сопротивляемость инфекциям, повышается частота пульса.
Наличие железодефицитной анемии устанавливают в результате анализов крови и исследования костного мозга.
Наиболее частой причиной такой анемии являются периодические незначительные кровотечения, в результате которых в крови снижается количество гемоглобина и эритроцитов. При такой анемии назначают препараты железа и диету с большим количеством мяса, яиц, рыбной икры, продуктов с высоким содержанием витамина С (цитрусовые, зелень). Детям до двухлетнего возраста следует давать каши с добавками железа и детские смеси с высоким содержанием железа.
Анемия, возникающая из-за нарушения образования эритроцитов
Анемии вследствие нарушения образования эритроцитов могут быть наследственными, возникать при отравлении свинцом, при недостатке витамина В12 или фолиевой кислоты и т. д. В основе наследственных анемий лежит нарушение одного из ферментов, участвующих в образовании эритроцитов. Лечатся такие анемии введением эритроцитарной массы.
При недостатке витамина В12 или фолиевой кислоты нарушается образование активной формы фолиевой кислоты, без которой невозможно образование ДНК, то есть размножение клеток, в том числе и клеток крови.
Лечат такую анемию путем введения препаратов витамина В12 и фолиевой кислоты.
Гемолитическая анемия
Гемолитические анемии возникают вследствие повышенного разрушения эритроцитов, развиваясь после переливания несовместимой по группе крови, при резус-конфликтах между матерью и плодом. Существуют и наследственные виды гемолитической анемии. Основной метод лечения – вывод из организма продуктов распада эритроцитов и заместительные переливания крови.
Геморрагические диатезы
Геморрагические диатезы – группа болезней и болезненных состояний наследственного или приобретенного характера, общим проявлением которых является склонность к интенсивным, чаще всего длительным кровотечениям и кровоизлияниям.
Причиной геморрагических диатезов могут быть сосудистые изменения, недостаток или качественная неполноценность тромбоцитов, нарушения свертывающей системы крови. Каждая из перечисленных причин может вызывать как наследственные, так и приобретенные формы геморрагических диатезов. Механизм развития геморрагических диатезов может быть различным, поэтому и лечение их также различается.
Гемофилия
Гемофилия – это врожденное нарушение свертывающей системы крови. У больных гемофилией с рождения отсутствуют (или присутствуют в крайне малых количествах) специальные белки, отвечающие за свертывание крови.
Основным симптомом гемофилии является повышенная, обильная кровоточивость, возникающая, как правило, в отсутствие травмы. Наиболее часто кровоизлияния возникают в суставы и головной мозг.
Ниже перечислены наиболее часто встречающиеся симптомы гемофилии.
• Спонтанное образование синяков, которые возникают из-за незначительных травм и могут образовывать обширные гематомы (большие скопления крови под кожей).
• Частые носовые кровотечения, кровоточивость десен после чистки зубов, посещений зубного врача, минимальных повреждений.
• Внутрисуставные кровотечения или кровоизлияния в суставы, которые сопровождаются болью, отечностью, тугоподвижностью суставов и приводят к их деформациям, если вовремя не произвести медицинское вмешательство. Это наиболее частые проявления гемофилии.
• Тяжелые кровотечения при травмах и спонтанные кровоизлияния в мозг – самые серьезные проявления гемофилии, которые становятся наиболее частой причиной смерти больных.
• Обнаружение крови в моче и стуле иногда также может быть симптомом гемофилии.
Симптомы гемофилии зачастую могут напоминать симптомы других заболеваний или состояний.
Всегда обращайтесь к врачу при обнаружении подобных нарушений и тем более при их частом повторении!
Лейкемии, или лейкозы
«Лейкемия», или «лейкоз», – это общий термин, характеризующий группу острых и хронических опухолевых заболеваний системы крови. При лейкемии лейкоциты не созревают до конца, поэтому не могут выполнять свойственные им функции по защите организма от вирусов и бактерий. Эти незрелые клетки (бласты) в огромном количестве заполняют кровеносную систему и внутренние органы, что является причиной развития основных симптомов заболевания – анемии, кровотечений, различных инфекций, раздражений, увеличения и нарушения функционирования пораженных органов.
Источник


