Биохимические методы диагностики атеросклероза
Причины атеросклероза
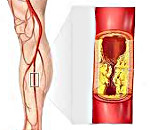
Сердечно-сосудистые заболевания являются второй по частоте причиной смерти в России после онкологии. Одной из самых грозных патологий сердца и сосудов является атеросклероз. Это болезнь, при которой происходят необратимые изменения в крупных артериях в результате накопления в них холестерина. От этого сужается просвет в сосудах, они становятся ломкими. В результате наблюдаются симптомы ишемической болезни сердца, ишемического инсульта, при котором страдает головной мозг. На фоне болезни часто развивается поражение нижних конечностей. Диагностика атеросклероза предполагает определение уровня липидов в крови, проведение рентгеновского и УЗИ-исследования кровеносных сосудов и УЗИ сердца. Лечение патологии проводится медикаментозно, хирургически и при помощи специальных диет.
Причиной атеросклероза является нарушение липидного (т.е. жирового) и белкового обмена в стенках сосудах, в результате чего поражаются артерии. В них появляются холестериновые бляшки, в состав которых входит холестерин, жиры низкой плотности и кальций. Эта масса образуется в местах повреждений сосудов. Чем больше бляшка, тем меньше становится просвет сосуда. В том месте, где был повреждён сосуд появляется тромб. Он закупоривает и без того узкий проход кровеносного русла. Главная опасность тромбообразования заключается в том, что его фрагмент может оторваться и перекрыть доступ крови, обогащенной кислородом, к органам. Это приводит к их отмиранию.
Существует ряд факторов, которые провоцируют развитие атеросклероза:
- наследственность;
- вредные привычки;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- сахарный диабет;
- ожирение;
- гипертония;
- неправильное питание;
- возраст после 45 лет;
- мужской пол (намного чаще, чем женщины, подвергаются риску заболеть);
- болезни щитовидной железы.
Если человек входит хотя бы по двум факторам в группу риска, ему необходимо ежегодно обследоваться у врача-кардиолога. Для этого могут быть назначены следующие анализы и методы исследования: общие анализы крови и мочи, биохимический анализ крови, коагулограмму, кровь на холестерин и гормоны щитовидной железы, УЗИ сердца и сосудов, рентген грудной клетки, а также допплерографию и ангиографию.
Симптоматика атеросклероза
Атеросклероз развивается не только в сосудах сердца, но и других органов. Симптомы болезни будут зависеть от места поражения кровеносных путей.
- При коронарном атеросклерозе, т.е. поражении сосудов сердца холестериновыми бляшками будут наблюдаться такие симптомы:
- боль в левой половине груди, отдающая в левую руку, лопатку, плечо;
- слабость в конечностях, озноб;
- болевые ощущения при вдохе;
- нарушение сердечного ритма;
- предобморочное состояние.
- При атеросклерозе аорты, главной сердечной артерии, наблюдаются следующие клинические проявления:
- повышение артериального давления;
- чувство жжения в груди;
- головокружения;
- наличие жировиков, особенно на лице;
- преждевременное старение.
- При атеросклерозе брюшного отдела, т.е. при повреждении аорты в районе брюшины:
- метеоризм;
- почечная недостаточность;
- расстройство стула;
- сильные боли в животе.
- При атеросклерозе нижних конечностей наблюдаются симптомы:
- бледность кожных покровов с проступающим венозным рисунком;
- постоянное ощущение зябкости в ногах.
- При церебральном атеросклерозе сосудов головного мозга:
- частые головные боли и головокружения;
- шум в ушах;
- сильная утомляемость;
- повышенное артериальное давление;
- проблемы с памятью;
- одышка.
Современные методы диагностики атеросклероза
Наряду с липидным и биохимическим анализом крови, которые применяется для диагностики атеросклероза с середины прошлого века, существуют и другие информативные методики, в том числе и лабораторные. К ним относятся:
- Рентгеноконтрастная ангиография.
- УЗИ сосудов.
- Метод компьютерной ангиографии
- МРТ коронарных сосудов.
- Электронно-лучевая томография.
Необходимо рассмотреть более подробно особенности каждого метода.
Общий анализ крови и мочи при атеросклерозе
Общий анализ крови назначается лечащим врачом для определения скорости оседания эритроцитов (СОЭ), гемоглобина, содержания красных кровяных телец, лейкоцитов и тромбоцитов. Кровь берут из пальца с утра, перед сдачей анализа необходимо воздержаться от приёма пищи как минимум на час.
О наличии атеросклероза может говорить повышенная СОЭ. Так для мужчин в норме 1-10 мм/ч, для женщин — 2-15 мм/ч. Показатель, находящийся за пределами нормы в большую сторону, свидетельствует о наличии воспалительной реакции в организме.
Результаты исследования готовятся в течение 2-3 часов.
Общий анализ мочи
Общий анализ мочи может свидетельствовать о патологиях различных органов. При атеросклерозе наиболее информативен уровень ЛДГ — это лактатдегидрогеназа — продукт обмена глюкозы. Этот показатель в моче может рассказать о том, что клетке не хватает кислорода. Такой процесс происходит при разрушении миокарда. Если уровень превышен, это свидетельствует об ишемии или инфаркте миокарда.
Специальной подготовки к общему анализу мочи не требуется, кроме тщательного туалета наружных половых органов. Результаты исследования готовятся в течение нескольких часов.
Биохимический анализ крови
Наиболее показательным в диагностике атеросклероза является биохимия крови, который позволяет выявить содержание холестерина в крови. Это исследование называется липидограммой и состоит из нескольких важных показателей:
- общего холестерина;
- триглицеридов;
- ЛПВП (липопротеиды высокой плотности) — так называемый «полезный холестерин»;
- ЛПНП (липопротеиды низкой плотности) — так называемый «вредный холестерин».
Расшифровка результатов: нормы по всем показателям не должны превышать 5,9 — 6,5 ммоль/л, при этом у женщин он должен быть меньше — до 5,2 ммоль/л. Если исследование выявило превышение до 7,9 ммоль/л, такие цифры не являются патологией, а свидетельствуют о преобладании жирных и копчёных блюд в рационе пациента. Вернуть в норму эти цифры можно при соблюдении диеты.
Нормальные показатели ЛПВП — 08 — 2,2 ммоль/л, а ЛННП — до 3,5. При этом общий холестерин не должен превышать 8 ммоль/л, иначе это свидетельствует о развитии ишемической болезни сердца.
Биоматериалом для этого анализа служит венозная кровь. Получить его результаты можно в течение 2-3 часов.
Этот анализ требует специальной подготовки: сдавать его нужно строго натощак! За 10 часов до сдачи крови нельзя принимать никакую пищу, пить напитки, кроме негазированной воды. При этом следует отказаться от серьёзных физических нагрузок в течение 3-4 дней и не менять рацион в течение этого времени!
Электрофорез липопротеинов сыворотки крови
Данное исследование крови необходимо для диагностики атеросклероза в связи с тем, что позволяет определить роль липопротеидов крови в развитии болезни. Липопротеиды крови — это транспортные молекулы, которые переносят жиры (липиды) в плазме крови.
При атеросклерозе наблюдается повышение ЛПНП и понижение ЛПВП, нормальные показатели которых были рассмотрены выше.
Проводят этот анализ на специализированном оборудовании — при помощи электрического тока разделяют белки сыворотки крови на фракции. Подготовка к анализу не требуется. Для него берётся венозная кровь.
Определение апо-В-протеина в сыворотке крови
Апо-В-протеин крови — это показатель атеросклероза у больного. Его задача сводится к переносу триглицеридов из кишечника в жировые клетки. В-липопротеины способствуют проникновению холестерина в стенки сосуда. Если он повышен, как и показатель ЛПНП, это говорит о высоком риске развития инфаркта миокарда. В норме этот показатель у мужчин — 60-138 мг/дл, у женщин — 52-129.
Перед сдачей за 8-10 часов до анализа нельзя принимать пищу, напитки. С результатом исследования можно ознакомиться уже в течение нескольких часов.
Иммунологический способ определения в крови липопротеинов
Липопротеин А продуцируется в печени. Он состоит из белков и жиров. Основная его функция — транспортировать жиры в организме. Его от ЛПНП отличает только большее содержание белка.
Если его содержание у мужчин и женщин больше, чем 30 мг/дл, у пациента высокий риск развития инфаркта миокарда и ишемии.
В качестве материала исследования используется венозная кровь. Результат готовится в течение нескольких часов.
Иммуноферментная диагностика
Иммуноферментный анализ крови позволяет диагностировать возможность развития сердечно-сосудистых заболеваний у человека. Основывается исследование на реакции «антиген-антитело» — это такая реакция, при которой на попадание в организм чужеродного элемента (антигена) вырабатывается иммунный ответ (антитело). По количеству и качеству антител судят о наличии воспаления. В результате показывается наличие антител к миокарду и кардиомиозину, что свидетельствует о наличии заболеваний.
Среди достоинств метода — высокая точность, недостаток — врач должен до анализа предположить, какие антигены вызвали реакцию в организме.
В качестве биологической жидкости используют венозную кровь, которую очищают специальными реагентами. Анализ сдаётся натощак. Его результаты готовятся в течение 2-3 дней.
Проверка коагулограммы
При заболеваниях сердца и сосудов в качестве диагностического метода используют коагулограмму, которая показывает, как протекает процесс свёртываемости крови и образования тромбов. В этом процессе задействовано несколько показателей, нормальными значениями которых являются следующие:
- протромбиновое время — 11-16 секунд;
- содержание белка фибриногена — 2-4 г/л;
- тромбиновое время — 11-18 секунд.
Уменьшение тромбинового и протромбинового времени указывает на склонность к гиперкоагуляции, т.е. ускоренному процессу свёртываемости и склонности к тромбообразованию. Такой результат характерен для атеросклероза.
Подготовка к анализу включает отказ от еды и питья (кроме воды) на 12 часов. В течение 3-4 дней необходимо по возможности избегать приёма всех препаратов, а также серьёзных физических нагрузок и стресса. Лаборант берёт из вены без помощи жгута кровь. Анализы готовятся в течение 1-2 часов.
Ангиография сосудов
Этот метод по-другому называется контрастным рентгеном. Его применяют для оценки состояния сосудов сердца, мозга, нижний конечностей. Для этого в сосуды вводится контрастное вещество и проводится несколько рентгеновских снимков. Методика позволяет оценить все кровеносные сосуды, независимо от их размера. Данное исследование проводят при атеросклерозе.
Есть у этого способа и противопоказания, хотя их немного:
- психические заболевания;
- аллергические реакции на йод (перед процедурой делают тест на чувствительность к нему);
- почечная, печёночная и сердечная недостаточность;
- беременность и лактация.
Ангиография сосудов требует серьёзной подготовки больного! Его помещают в стационар, проводят необходимые анализы крови, в том числе и на аллергическую реакцию к контрастному веществу, и мочи и только после этого готовят к процедуре.
До процедуры больному рекомендуют на 8 часов воздержаться от приёма пищи. Перед ангиографией под местным наркозом делают небольшой надрез и находят артерию, куда вводится катетер. Через него в сосуд будет поступать контрастное вещество.
После процедуры, длящейся около 40 минут, катетер удаляют. Средство, применяемой при ангиографии, самостоятельно выводится почками за сутки.
Компьютерная томографическая ангиография
При помощи этого метода обследуются сосуды головного мозга, сердца, шеи, брюшины. В результате проведения исследования появляются изображения сосудов различных участков человеческого тела. Врач может оценить их состояние, кровоток и т.д.
Проводится исследование с помощью рентгена и контрастного вещества. Однако современные томографы в несколько раз меньше издают облучение, поэтому безопаснее, чем обычный рентген. Если обследование проводится без контрастной жидкости — подготовки не требуется, в ином случае пациент должен отказаться от приёма пищи на 4-5 часов.
Больного помещают на специальный стол, просят раздеться и снять металлические вещи, затем он помещается в капсулу томографа, где и проходит исследование. Пациент находится там один в течение 30 минут. Если исследование проводится с применением контрастного вещества, его вводят за несколько минут до исследования через катетер в вене.
Предварительная госпитализация для этого метода не нужна. Несмотря на достоинства КТ ангиографии, у неё есть противопоказания:
- клаустрофобия (боязнь замкнутых пространств);
- беременность;
- слишком большой вес пациента;
- аритмия;
- аллергические реакции на йод — в том случае, если вводится контрастное вещество;
- детский возраст до 5-7 лет.
Ультразвуковое исследование
При диагностике атеросклероза применяют ультразвуковой метод. При его помощи исследуются сосуды сердца, нижних конечностей и сонная артерия. При наличии холестериновых бляшек отмечается снижение кровотока и наличие бляшек и тромбов. Специальной подготовки для дано процедуры не требуется. Больному сразу после УЗИ выдаются результаты, интерпретировать которые может лечащий врач.
МРТ артерий
Неоспоримым достоинством магнитно-резонансной томографии является тот факт, что она позволяет визуализировать процессы в организме, которые недоступны для диагностики УЗИ или рентгеном!
Благодаря этому методу можно увидеть места расположения атеросклеротических бляшек, выявить аномалии в строении сосудов и определить степень их сужения.
Процедура безболезненна и занимает 40 минут. Больного погружают на специальный стол, который затем задвигается в капсулу, окружённую магнитом. В соседнем кабинете находятся компьютеры, которые предоставляют врачу информацию о состоянии исследуемого участка тела в реальном времени.
За 2-3 часа до процедуры не рекомендуется принимать пищу, а при входе в кабинет нужно снять все металлические вещи и приспособления, иначе исследование может быть неточным.
Электронно-лучевая томография
Данная методика важна для изучения работы сердца, которое демонстрируется на мониторе в трёхмерном формате. С её помощью можно увидеть процессы, происходящие в коронарных артериях, а именно — отложения кальция в сосудах.
Метод практически не имеет противопоказаний, кроме беременности, т.к. основное воздействие — лучевое — может оказать негативное воздействие на плод.
ЭЛТ проводится очень быстро. В течение нескольких секунд аппарат сканирует сердце и сосуды и передаёт информацию на компьютер. Всего процедура занимает 10 минут. Результаты выдаются пациенту сразу же после исследования.
Лодыжечно-плечевой индекс (ЛПИ)
Это исследование необходимо для выявления атеросклероза нижних конечностей. Суть метода заключается в измерении давления в 4-х конечностях в положении лёжа, лицом вверх. Результаты получают таким образом: необходимо разделить систолическое давление в левой лодыжке на систолическое давление в левом предплечье, затем повторить то же с правыми конечностями. В итоге должен получиться коэффициент. Если он колеблется от 1 до 1,4 — то серьёзных проблем с атеросклерозом нижних конечностей нет.
Если ЛПИ выше 1,4, то наблюдаются серьёзные проблемы с кальцинированием сосудов в результате многолетнего диабета или атеросклероза.
При ЛПИ меньше 0,4 — у пациента серьёзные проблемы с периферическими сосудами.
Если ЛПИ от 0,41 до 0,9 — наблюдаются небольшие патологии периферических артерий и необходимы другие исследования.
Профилактика атеросклероза
В связи с большой распространённостью заболевания атеросклерозом медицинскими учреждениями создаются памятки для профилактики этого заболевания. Рекомендации едины для всех памяток. Они сводятся к следующему:
- Отказ от вредных привычек.
- Следить за весом, избегая ожирения.
- Снизить калорийность употребляемой пищи: ограничить употребление жирных, жареных и копчёных блюд.
- Регулярно заниматься спортом.
- Избегать стрессов.
При соблюдении этих несложных правил можно надолго сохранить своё здоровье. Однако если болезнь всё-таки наступила, нужно как можно раньше обращаться за квалифицированной медицинской помощью. Только врач может назначить необходимые анализы и процедуры, которые помогут поставить верный диагноз и начать борьбу с атеросклерозом.
Источник
1.
Общий анализ крови –
без изменений.
2. Биохимический
анализ крови:
увеличение
уровня холестерина, триглицеридов,
холестерина
ЛПНП;
снижение
холестерина ЛПВП;увеличение
коэффициента атерогенности (КА): КА =
общий холестерин – холестерин
ЛПВП/холестерин ЛПВП. Норма 3-3,5.
Инструментальная диагностика атеросклероза
Нарушения кровотока
в артериях, утолщение и неровность
стенок, уменьшение величины просвета
артерий выявляются следующими методами.
1. Рентгенконтрастная
ангиография.
2.
Эхоангиография
— ультразвуковое сканирование применяется
для исследования сонных и вертебральных
артерии.
3. Магнитно-резонансная
ангиография.
Определение
ишемической болезни сердца (ИБС).
Ишемическая
болезнь сердца (ИБС)– острое или
хроническое поражение сердца, вызванное
уменьшением или прекращением доставки
крови к миокарду в связи с атеросклеротическим
процессом в коронарных артериях,что
нарушает равновесие между
коронарным кровотоком и потребностями
миокарда в кислороде.
Причины и
факторы риска развития ИБС.
Причиной
развития ИБС является атеросклероз
коронарных артерий, причем не только
у пожилых людей, но и у лиц более молодого
возраста (до 40 лет). Атеросклеротический
процесс чаще всего поражает переднюю
нисходящую (межжелудочковую) ветвь
левой коронарной артерии, затем огибающую
ветвь левой коронарной артерии и правую
коронарную артерию. К сожалению, по мере
прогрессирования атеросклероз поражает
две и более ветвей коронарных артерий,
причем наиболее характерно повреждение
преимущественно верхних проксимальных
отделов. По данным Strong,
атеросклеротические поражений чаще
всего располагаются на расстоянии
первых 6 см от устья коронарных артерий.
Причиной
клинической картины ИБС (стенокардии)
является стенозирующий коронарный
атеросклероз с сужением просвета
коронарной артерии на 75% и более. Основной
причиной инфаркта миокарда является
атеросклероз
коронарных артерий,
повреждение
атеросклеротической бляшки
с развитием тромбоза
артерий.
В патогенезе
ишемической болезни сердца лежит остро
возникшее или хроническое несоответствие
между потребностями миокарда в кислороде
и возможностями коронарного кровотока
обеспечить эти потребности.
Факторы,
увеличивающие потребность миокарда в
кислороде
и, следовательно, способствующие
клиническому
проявлению ИБС:
физическая нагрузка, курение,
злоупотребление алкоголем, обильный
прием пищи (переедание с употреблением
пищи, богатой жирами и углеводами),
стрессовая ситуация.
Концепция
факторов риска развития ИБС
(атеросклероза), разработанная американским
кардиологическим колледжем в 1996 г.,
содержит 4 категории факторов риска.
1 категория –
факторы, устранение которых достоверно
уменьшает риск развитие ИБС:
— курение;
—
гиперхолестеринемия, гипер-бета-липопротеинемия
(повышение содержания ХС ЛПНП);
— артериальная
гипертензия.
2 категория –
факторы, коррекция которых с большой
вероятностью снижает риск развитие
ИБС:
— сахарный диабет;
—
гипо-альфа-холестеринемия (снижение
содержания ХС ЛПВП), гипертриглицеридемия;
— малоподвижный
образ жизни (гиподинамия);
— избыточная масса
тела (ожирение);
— менопауза и
постменопаузальный период.
3 категория –
факторы, коррекция (модификация) которых
с меньшей вероятностью снижает риск
развитие ИБС:
— употребление
алкоголя;
—
психоэмоциональный стресс, тип личности
А (стресс-коронарный профиль);
—
питание с избыточной калорийностью и
высоким содержанием животных жиров;
— высокое содержание
в крови липопротеина А;
— гипергомоцистеинемия.
4
категория – факторы, которые не могут
быть модифицированы (корригированы:
— пожилой возраст;
— мужской пол;
—
семейный анамнез раннего развития ИБС:
наличие у
кровных родственников мужского пола
инфаркта миокарда в возрасте до 55 лет
и у лиц женского пола в возрасте до
60лет.
Сочетание нескольких
факторов увеличивает вероятность
развития ИБС в значительно большей
степени, чем наличие одного фактора.
Факторы,
способствующие надрыву и разрыву
атеросклеротической бляшки:
— накопление в
бляшке ЛПНП и их окисление;
— значительное
давление тока крови на края бляшки;
— курение;
— выраженное
повышение артериального давления;
— интенсивная
физическая нагрузка.
Поражение
коронарной артерии и развитие ишемии
миокарда может быть обусловлено не
только атеросклеротическим процессом.
Ишемию миокарда могут вызывать следующие
неатеросклеротические поражения
коронарных артерий:
врожденные
аномалии коронарных артерий (отхождение
огибающей артерии от правого
коронарного синуса или правой коронарной
артерии; отхождение правой коронарной
артерии от левого коронарного синуса
или левой коронарной артерии от правого
коронарного синуса);расслаивание
коронарной артерии (спонтанное или
вследствие расслаивания аневризмы
аорты, иногда при баллонной коронарной
ангиопластике);воспалительные
поражения коронарных артерий (при
узелковом панартериите и других
системных васкулитах, реже — при острой
ревматической лихорадке);сифилитический
аортит (воспалительный процесс
распространяется на восходящую аорту,
аортальный клапан и коронарные артерии);синдром
Гурлер (врожденное нарушение обмена
мукополисахаридов, наследуемое по
аутосомно-рецессивному типу; в связи
с недостаточной активностью
лизосомальных ферментов происходит
накопление гликозаминогликанов в
органах и тканях, развитие ранних
ишемических изменений миокарда, а также
застойной сердечной недостаточности
и клапанных пороков — недостаточности
митрального и аортального клапанов);лучевой
фиброз коронарных артерий (развивается
после облучение средостения, например
при лимфогранулематозе, при этом чаще
поражается проксимальный сегмент
передней нисходящей артерии, так как
она находится на передней поверхности
сердца);эластическая
псевдоксантома (наследственное
заболевание, при котором наблюдаются
фрагментация и кальциноз соединительной
ткани, и развивается прогрессирующее
сужение коронарных артерий);эмболия коронарной
артерии (чаще всего при инфекционном
эндокардите, мерцательной аритмии,
реже при ревматических пороках
сердца и коронарной ангиопластике).
Ишемия
миокарда, вызванная вышеуказанными
причинами, не
трактуется как ишемическая болезнь
сердца, а
расценивается лишь как проявление
основного заболевания (не атеросклероза),
приведшего к поражению коронарных
артерий и может быть обозначена, как
синдром коронарной недостаточности.
Классификация
ИБС.
Современная
классификация ИБС (I20-I25):
1.
Внезапная коронарная смерть.
2. Стенокардия:
2.1.
Стенокардия напряжения:
впервые
возникшая (de
novo);стабильная
с указанием функционального класса
(от I
до IV);прогрессирующая
стенокардия напряжения.
2.2.
Спонтанная (вазоспастическая) стенокардия.
3.
Инфаркт миокарда.
3.1.
С зубцом Q
(крупноочаговый, трансмуральный).
3.2.
Без зубца Q
(мелкоочаговый, интрамуральный,
субэндокардиальный).
4.
Кардиосклероз постинфарктный.
5.
Недостаточность кровообращения
(ишемическая кардиопатия).
6.
Нарушения сердечного ритма.
7. Безболевая
(«немая») ишемия
8.
Микроваскулярная (дистальная) ИБС.
9.
Новые ишемические синдромы («оглушение»
миокарда, «гибернация» миокарда,
ишемическое прекондиционирование).
Соседние файлы в папке Занятия
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник