Атеротромбоз это и атеросклероз
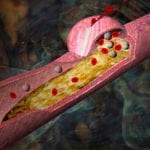
Атеротромбоз — это образование тромбов на атеросклеротически измененной сосудистой стенке, что сопровождается ишемией органов и тканей. Клинически атеротромбоз проявляется признаками поражения сердца (загрудинные боли, аритмии), головного мозга (головокружения, головные боли, обмороки) и нижних конечностей (отеки, перемежающаяся хромота). Диагностический поиск включает лабораторные методы (липидный профиль и коагулограмму), УЗИ сосудов, рентгеноконтрастную ангиографию. Для лечения атеротромбоза применяют антитромбоцитарные и гиполипидемические препараты, при острых тромбозах — тромболитики. Реже используют эндоваскулярные хирургические методики.
Общие сведения
Атеротромбоз — собирательное название для патологических процессов, происходящих в сосудах головного мозга, сердца и других внутренних органов, конечностей. Симптомы и конкретные клинические диагнозы при данной сосудистой патологии определяются локализацией поражения. В структуре общей смертности различные проявления и осложнения атеротромбоза занимают около 28%. Его наличие сокращает среднюю ожидаемую продолжительность жизни на 5-7 лет. Обычно атеротромбоз развивается в возрасте после 50-55 лет, чаще болеют мужчины.
Атеротромбоз
Причины атеротромбоза
Основная причина — атеросклероз, без которого не могут сформироваться характерные морфологические и клинические симптомы атеротромбоза. Состояние возникает при длительном существовании атеросклеротических изменений в сосудах, отсутствии адекватной гиполипидемической терапии. Важным этиологическим фактором является повышенная свертывающая активность крови.
Вероятность атеротромбоза повышается при наличии одного или нескольких факторов риска. В современной кардиологии провоцирующими считаются:
- Независимые факторы: пожилой возраст, мужской пол, неблагоприятный семейный анамнез по сердечно-сосудистым болезням;
- Корригируемые факторы: гиперлипидемия, избыточная масса тела, наличие вредных привычек.
Больные сахарным диабетом в 2 раза чаще страдают от атеротромбоза. У единожды перенесших тромбоз коронарных или мозговых артерий риск повторного эпизода возрастает в 5-9 раз.
Патогенез
Для развития атеротромбоза необходима комбинация 3-х патофизиологических механизмов:
- разрушение липидной бляшки;
- воспалительный процесс в стенке сосуда;
- активация первичного и вторичного звена гемостаза.
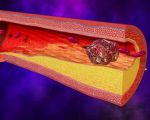
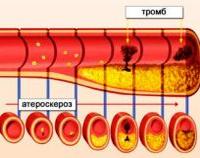
Атеросклеротические отложения зачастую возникают в местах разветвления сосудов. По мере прогрессирования атеротромбоза покрышка липидной бляшки разрушается, что активирует воспалительные цитокины и адгезивные молекулы.
В месте повреждения скапливаются тромбоциты, которые покрывают поврежденную интиму сосуда. Сначала формируется непрочный тромбоцитарный тромб, после чего активируется каскад коагуляции. В результате образуется прочный тромб, который полностью или частично перекрывает просвет сосуда. Основное патогенетическое звено при атеротромбозе — локальная ишемия в тканях, которые кровоснабжаются пораженной артерией.
Симптомы атеротромбоза
Признаки заболевания зависят от расположения, числа и протяженности внутрисосудистых тромбов. Наиболее часто поражаются сердце, мозговая ткань, нижние конечности. Для коронарной локализации атеротромбоза типичны приступы стенокардии напряжения — загрудинная боль при ходьбе или физических нагрузках. Болевые ощущения длятся до 10 минут, исчезают после отдыха и приема нитроглицерина.
На начальном этапе поражения церебральных артерий больные жалуются на периодические головокружения. Реже беспокоит потемнение в глазах, слабость и сонливость. Характерна сильная головная боль и боль в глазных яблоках, шум в ушах. При прогрессировании атеротромбоза наблюдаются парестезии в конечностях, снижается мышечная сила и двигательная активность. Иногда на фоне вышеперечисленных симптомов развивается обморок.
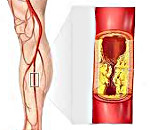
Атеротромбоз сосудов нижних конечностей проявляется быстрой утомляемостью, ощущениями покалывания или жжения. Кожа на ногах постоянно холодная, бледная, иногда с цианотичным оттенком. Вечером или ночью бывают судороги икроножных мышц. При ишемии мышц ног отмечается перемежающаяся хромота — резкие боли в области бедер или голеней во время ходьбы. Возможен сильный отек ступней, длительно незаживающие язвы.
Осложнения
Чаще всего при атеротромбозе страдает сердце: при отрыве тромба и закупорке одного из коронарных сосудов развивается крупноочаговый инфаркт миокарда. Болезнь в 6-10% случаев заканчивается смертью. У остальных пациентов формируется постинфарктный кардиосклероз, снижающий сократительную способность миокарда. При атеротромбозе есть риск внезапной сердечной смерти вследствие тяжелых аритмий.
Вторым по частоте осложнением является ишемический инсульт. Заболевание имеет высокий процент летальности — около 20% больных умирают в первые 3 месяца. У 25% людей инсульт заканчивается инвалидностью. Еще одно тяжелое осложнение атеротромбоза — некротические поражения тканей ног. В запущенных случаях наблюдается сухая или влажная гангрена пальцев, распространяющаяся на всю стопу.
Диагностика
Заподозрить атеротромбоз можно при выявлении характерных симптомов у больных с длительным анамнезом атеросклероза или ИБС. Пациенту требуется комплексное обследование у терапевта-кардиолога или ангиолога. При церебральной симптоматике требуется консультация невролога. Для подтверждения диагноза атеротромбоза применяются следующие лабораторные и инструментальные методы:
- Анализы. В липидном профиле крови определяют повышение уровня общего холестерина более 6-7 ммоль/л, преобладание атерогенной фракции липопротеидов (ЛПНП и ЛПОНП). Коагулограмма при атеротромбозе показывает усиление свертывающей способности крови.
- УЗИ сосудов. Для оценки кровотока в артериях выполняют УЗДС сосудов головного мозга и шеи, нижних конечностей. УЗИ позволяет визуализировать атеросклеротические бляшки и тромбы. Чтобы исследовать сократительную и функциональную активность сердца, рекомендована эхокардиограмма.
- Ангиография. Инвазивное исследование сосудов с контрастом необходимо при подозрении на инфаркт миокарда или инсульт, а также для визуализации сосудистой сети ног. При обнаружении изолированных симптомов атеротромбоза сердца проводится коронарография.
- Дополнительные методы. Диагностический комплекс подбирают исходя из локализации атеротромбоза. Для исследования сердца применяется ЭКГ, фонокардиография, рентгенография ОГК. При церебральных проявлениях показана КТ головного мозга, при необходимости делают ЭЭГ.
Лечение атеротромбоза
Консервативная терапия
Медикаментозное лечение является основным методом при атеротромбозе. Врачебные мероприятия направлены на замедление прогрессирования патологических изменений и снижение риска фатальных сердечно-сосудистых осложнений. Для успешной стабилизации применяют несколько групп препаратов, которые назначают на длительный срок или пожизненно. Основные направления лечения атеротромбоза:
- Антитромботическая терапия. Препараты из группы антиагрегантов (ацетилсалициловая кислота, тиенопиридиновые производные) принимаются в поддерживающих дозах для уменьшения адгезии и агрегации тромбоцитов. При их недостаточной эффективности к терапии атеротромбоза добавляют непрямые антикоагулянты и антагонисты витамина К.
- Тромболитическая терапия. Специфические ферментные препараты, которые разрушают тромб, вводятся в острых периодах инсульта и инфаркта миокарда. Тромболитики быстро восстанавливают кровоток в пораженной артерии, уменьшают зону ишемического повреждения. Схему лечения осложнений атеротромбоза дополняют селективными ингибиторами факторов свертывания крови.
- Гиполипидемическая терапия. Лекарства, нормализующие уровень липопротеидов и холестерина, показаны для замедления прогрессирования атеросклероза и профилактики образования нестабильных липидных бляшек. В основном используют статины и фибраты, реже — секвестранты желчных кислот и производные никотиновой кислоты.
- Терапия сопутствующих болезней. При артериальной гипертензии рекомендовано комбинированное лечение антагонистами кальция, диуретиками, ингибиторами АПФ. Для терапии ИБС назначаются антиангинальные средства и кардиопротекторы.
Хирургическое лечение
При полной окклюзии артериального сосуда эффективны оперативные методики реваскуляризации. Специалисты в сфере кардиохирургии при атеротромбозе предпочитают проводить эндоваскулярные вмешательства, которые имеют высокую эффективность и короткий восстановительный период. Назначают транслюминальную баллонную ангиопластику или чрескожное стентирование коронарных артерий.
При поражении сонной артерии, других сосудов, питающих головной мозг, нейрохирурги используют эндоваскулярную или открытую тромбоэкстракцию. Операция выполняется при флотирующем тромбе, снижении перфузии пораженного полушария, наличии вокруг очага зоны пенумбры (части клеток, которые могут восстановить свою функцию). При атеротромбозе проксимальных артерий конечностей показана ангиопластика и стентирование.
Прогноз и профилактика
При раннем начале медикаментозной терапии у большинства пациентов с атеротромбозом происходит компенсация состояния, риск осложнений со стороны сердечно-сосудистой системы снижается в несколько раз. Прогноз благоприятный при отсутствии в анамнезе пациента атеротромботических событий (инфаркта, инсульта). Первичная профилактика атеротромбоза предполагает устранение поведенческих факторов риска, нормализацию массы тела и контроль уровня холестерина в крови.
Источник
АТЕРОТРОМБОЗ – ВЕДУЩАЯ ПРИЧИНА
ВОЗНИКНОВЕНИЯ СЕРДЕЧНО-СОСУДИСТЫХ ЗАБОЛЕВАНИЙ.
Большинство людей имеют
представление о последствиях сердечного приступа и инсульта. Многие знают, что
такое заболевание периферических сосудов нижних конечностей и к каким тяжелым
последствиям оно может привести. Но при этом очень мало людей осознают, что
между этими заболеваниями имеется много общего: в их основе лежит атеротромбоз.
Атеротромбоз – это прогрессирующее
заболевание, которое начинается с атеросклероза. При атеросклерозе
образуются отложения жира, соединительной ткани и минералов, которые вызывают
нарастающее утолщение стенок артерий среднего и крупного калибра. Сужение
сосудов само по себе может быть причиной симптомов. Однако к наиболее
катастрофичным последствиям приводит разрыв атеросклеротических бляшек, который
сопровождается активацией тромбоцитов и образованием сгустка крови (тромба).
Если сосуд сердца частично или полностью блокируется тромбом, то может
развиться сердечный приступ. При поражении сосудов головного мозга развивается инсульт. Нарушение кровотока в сосудах ног
сопровождается болью, а в наиболее тяжелых случаях вынуждает проводить операцию
на сосудах или ампутацию ноги. Во всех этих ситуациях речь идет об атеротромбозе.
Проблема заключается в том, что если
у человека развивается
атеротромбоз,
то он поражает не один орган. Например, заболевание
периферических артерий у большинства больных протекает бессимптомно, но
одновременно в 6 раз повышает риск смерти от сердечного приступа или инсульта.
У больных, перенесших сердечный приступ, повышается риск инсульта и повторного инфаркта миокарда. После инсульта также
отмечается увеличение риска развития сердечного приступа и повторного инсульта.
У кого развивается атеротромбоз?
Атеротромбоз является причиной более
28% случаев смерти в мире. Частота его постоянно увеличивается, в пользу чего
свидетельствует резкий рост заболеваемости инфарктом и инсультом.
Ежегодно в мире
регистрируют более 32 млн случаев атеротромботических осложнений (таких как
сердечный приступ или инсульт). Атеротромбоз вызывает значительное уменьшение
ожидаемой продолжительности жизни – примерно на 8-12 лет у людей старше 60 лет.
Атеротромбозразвивается на протяжении многих лет:
признаки могут быть выявлены даже в подростковом возрасте. Скорость его
прогрессирования зависит от наследственности и наличия ряда факторов риска, которые можно изменить..
Наличие нескольких
факторов риска еще в большей степени повышает вероятность развития
атеротромбоза. Например, при наличии у больного гипертонии, диабета и поражений
сосудов нижних конечностей риск инсульта возрастает в десятки раз.
Снижение риска – необходимо действовать!
К счастью, борьба с факторами риска
дает реальный результат. Помимо изменения образа жизни могут быть использованы
лекарства, снижающие холестерин, артериальное давление и предупреждающие
склеивание тромбоцитов друг с другом. Установлено, что антитромбоцитарные
препараты снижают вероятность закупорки сосудов. Научные исследования показали,
что агрессивная борьба с факторами риска у людей, относящихся к группе высокого
риска, позволяет снизить вероятность развития сердечно-сосудистых осложнений в
ближайшие 5 лет на 50%

Из
интервью
Белоусова Юрия Борисовича – Члена-корреспондента РАМН, заведующего кафедрой клинической
фармакологии РГМУ, Председателя Национального Общества по Атеротромбозу.
К какому специалисту нужно обращаться,
чтобы выявить у себя атеротромбоз или предрасположенность к нему?
— Естественно, в первую очередь нужно обращаться к терапевту.
Врач-терапевт должен внимательно относиться к предрасположенности пациента к
развитию атеротромбоза. Если у больного наблюдается повышенное давление, его
следует нормализовать с помощью медикаментозных средств, которых сейчас
довольно много. Если человек испытывает при ходьбе боль в мышцах ног, ему
необходимо отправиться к сосудистому хирургу, поскольку тот может предложить
соответствующее обследование.
Если имеют место тяжелые головные боли,
головокружения, если больной уже перенес нарушение мозгового кровообращения,
конечно же, необходим осмотр у невролога. Врач должен установить, есть ли
атеросклеротическое поражение сосудов мозга.
Какие обследования должен пройти пациент, чтобы в
случае необходимости ему подобрали оптимальную и эффективную схему лечения?
— Иногда эти обследования элементарно просты: чтобы
установить поражение сосудов ног, например, достаточно измерить давление на
нижних конечностях и на руках. Существует такой индекс отношения давления на
ноге и руке, с помощью которого на ранней стадии можно определить поражение
сосудистой стенки. С помощью специального прибора измеряется давление на плече
и на лодыжке. Прибор этот небольшой и занимает очень мало места. Изменение
индекса говорит о проблемах с сосудами. Процедура занимает всего 5-10 минут.
Чем шире будет внедряться этот способ обследования в практическую деятельность
врачей, тем быстрее мы будем диагностировать поражение сосудов нижних
конечностей, сердца и головного мозга. А чем скорее поставлен диагноз, тем
раньше и эффективнее можно помочь больному. В некоторых случаях, конечно,
требуется более тщательное и сложное обследование.

Источник
Думаю, что каждый человек в нашей стране знает, что есть «хороший» и «плохой» холестерин.
«Хороший» — это тот самый, который участвует в выработке жизненно необходимых стероидных гормонов (например, тестостерона), желчных кислот и витамина D. Он очень важен для нормального функционирования организма, вырабатывается в организме самостоятельно, участвует в местной регуляции и входит в состав многих биологически-активных веществ.
Кроме того, существует фракция «вредного» или «плохого» холестерина, которая не перерабатывается и не утилизируется, что и приводит к ее накоплению, циркуляции в крови и пропитыванию им стенок сосудов.
Именно таким образом избыток холестерина в крови приводит к образованию атеросклеротических пятен и полос из жира, которые со временем обрастают фибрином, образуя бляшку. Конечно, это очень образное деление, всё в действительности куда сложнее. Но всё же.
Что такое тромбоз и атеросклероз?
Тромбозом называется свертывание крови внутри сосуда, то есть образование плотного сгустка, прикрепленного к стенке сосуда.
Чаще всего тромбы образуются в сосудах с небольшим давлением и маленькой скоростью кровотока, например, в венах нижних конечностей. Но иногда, чаще всего при повреждении сосудистой стенки, тромб может образоваться и в иных сосудах, даже не самых подходящих для этого. Именно тогда может возникнуть артериальный тромб – опасное заболевание, которое требует немедленного лечения.
Еще чаще тромбы образуются в сердце (например, при нарушениях его ритма, что является весомым фактором тромбообразования), отрываются от его стенок и закупоривают какой либо сосуд, питающий определенный орган.
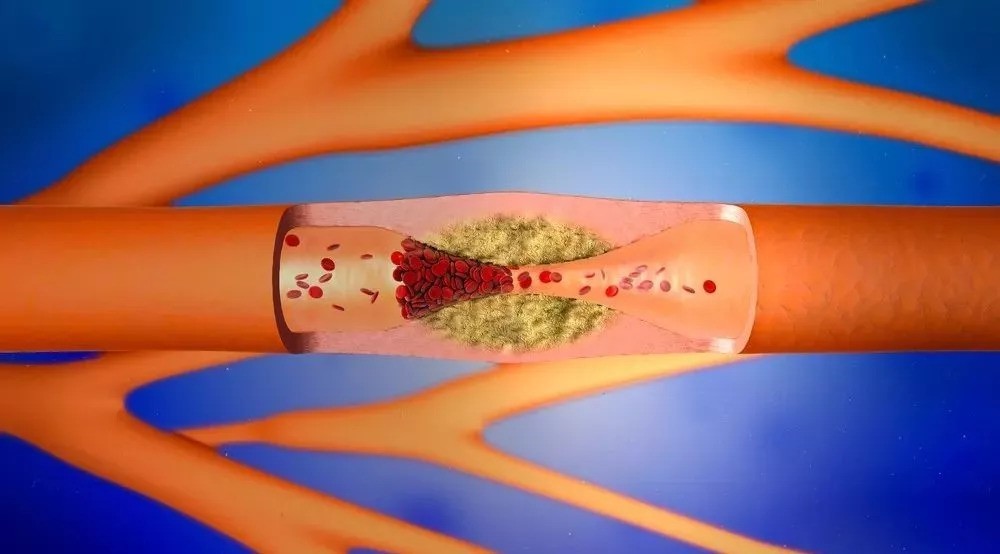
Симптомы и причины возникновения
Эти два процесса – атеросклероз и тромбоз – связаны между собой, да и тромбируются чаще уже измененные стенки сосудов.
Причинами возникновения тромбоза артерий чаще всего являются случаи повреждения их стенки – травматические (механическое повреждение при ушибах, переломах, при сдавлении сосуда), химические (действие химических агентов или лекарственных препаратов), инфекционное (воспалительные процессы тканей вокруг сосудов) либо ятрогенные (возникают после хирургических вмешательств, операций на сосудах).
Процесс образования атеросклеротической бляшки протекает не быстро, поэтому у больного есть время обратить внимание на признаки заболевания. Примерно такие же симптомы, но гораздо более выраженные, наблюдаются при внезапной закупорке артерий тромбом. Поэтому разберем симптомы вместе:
- Болезненные ощущения – ткани, которые недополучают кислород и питательные вещества из-за перекрытого полностью или частично сосуда, находятся в состоянии ишемии. Они медленно повреждаются, клетки отмирают – это и вызывает боль. Болезненные ощущения в мышечной ткани чаще возникают при физических нагрузках, а в органах сохраняются постоянно.
- Бледность кожных покровов – артериальное малокровие вызывает недостаточное кровенаполнение капиллярного русла, из-за чего и возникает бледный цвет кожных покровов. По этой же причине снижается чувствительность участка кожи, ведь нервные окончания не питаются. Могут наблюдаться и другие нарушения, в зависимости от локализации тромба – специфические симптомы органной недостаточности, в зависимости от того, какой орган страдает.
- Отсутствие пульса – наличие тромба и его локализация может быть установлена по наличию пульса на артерии. Например, если в области паховой артерии пульс сохранен, бедренной также присутствует, а в подколенной ямке не пальпируется, значит – тромб находится где то в районе бедра. Ну а точнее, конечно же, определяется по данным УЗИ или артериографии.
«Забиваться» атеросклерозом или тромбом может абсолютно любая артерия человеческого тела. И в зависимости от того, какую часть тела эта артерия кровоснабжает и насколько она крупная, и зависит клиническая картина.
Разберем три примера
- Брыжеечные артерии. Это артерии, по которым снабжается кровью кишечник. Соответственно, при закупорке одной из артерий (а их всего две, но они питают разные части кишечника) возникает клиника мезентериального тромбоза. И обусловлена она сначала обратимой ишемией, а затем необратимой гибелью какой то его части или всего кишечника целиком. Возникают сильные нестерпимые боли в животе, тошнота, рвота, вздутие живота, стул с примесью крови.
- Инфаркт миокарда. Это пожалуй тот самый яркий пример, о котором все знают. При закупорке коронарных артерий начинает страдать сердце. И чем дольше оно остается без кислорода и питательных веществ, тем необратимее изменения. Главный признак — это боли в сердце. Они могут локализоваться за грудиной или левой половине грудной клетки, отдавать в левую руку (плечо или кисть), даже быть локализованы в верхней части живота.
- Нижние конечности. При закупорке артерий нижних конечностей наблюдается их ишемия с последующими необратимыми изменениями — развивается гангрена конечности. Она может развиваться только на одном из пальцев, занимать стопу или даже всю конечность — зависит от уровня окклюзии.
Но так или иначе, признаки будут похожи: внезапно возникший острый, сильный и постоянный болевой синдром, похолодание и бледность её с дальнейшим переходом в мраморный или синюшный цвет, а затем — развитие некроза. Любой из этих признаков — веский повод вызвать скорую медицинскую помощь.
Профилактика
Лечения, зная о любви русского человека начитаться советов из Интернета, специально касаться не буду. Лишь скажу, что существует достаточное большое количество лекарств, снижающих уровень холестерина в крови. В первую очередь это статины.
Можно ли снизить его содержание правильным питанием? Оказывается, можно.
При помощи питания содержание вредного холестерина можно уменьшить – в первую очередь, уменьшив его потребление в составе жареных продуктов, животных жиров, сладостей, кондитерских изделий с кремом. Для улучшения метаболизма холестерина нужно больше потреблять эти продукты:
- Цитрусовые – чистят организм механически, потому как содержат пектин, который связывается с жирами в желудке и выводит их. Рекомендуется к употреблению как раз после жирной пищи, по окончанию застолья.
- Бобовые – обладают отличным свойством детоксикации и содержат много белка, что позволяет заменить ими жареное мясо.
- Морковь – богата пектином еще больше, чем цитрусовые. Витамины, которые входят в ее состав, нормализуют все виды обмена, в том числе улучшают метаболизм холестерина.
- Овсянка – подходит для регулярного употребления, при этом достаточно эффективно снижает уровень холестерина.
- Фисташки – богаты полезными жирными кислотами, которые необходимы организму и вытесняют «вредный» холестерин. Растительные стеролы уменьшают количество холестерина в свободной циркуляции, препятствуя его попаданию в кровь.
- Чай – содержит танин, который снижает уровень холестерина незначительно, но равномерно, что подходит для контроля его уровня. В этом смысле более полезен зеленый или травяной чай.
- Болгарский перец – сок сладкого перца богат витаминами, укрепляет стенку сосудов, обладает отличным антисклеротическим эффектом.
- Авокадо. В нем содержится большое количество фитостеринов (спиртов растительного происхождения), которые снижают количество «вредного» и повышают уровень «хорошего» холестерина. Кроме авокадо, схожими свойствами обладают свежая клубника, клюква, черноплодная рябина и малина.
- Морепродукты. К победе над «плохим» холестерином подходят далеко не все дары моря. Диетологи рекомендуют употреблять больше нежирной рыбы, такой как сардина и красный лосось. Не забывайте употреблять природный статин — рыбий жир.
Напоследок лишь добавлю, что в любом лечении важно не переусердствовать. Берегите себя, и начинайте лечение с небольших дозировок.Обязательно посоветуйтесь со специалистом на предмет противопоказаний!
Понравилась статья? Делитесь своими впечатлениями в комментариях, мне всегда важна обратная связь. Также подписывайтесь на мой канал в Telegram.
Источник