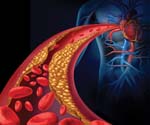
Атеросклероз сосудов головного мозга реферат
Атеросклероз: особенности заболевания
Министерство
здравоохранения Красноярского края
Краевое
государственное образовательное учреждение среднего профессионального
образования
Дивногорск
медицинский техникум
Реферат
Проверил: Никитина С.М.
Выполнила: Шкобенева Алёна
Содержание
1.
Определение
.
Статистика
.
Этиология
.
Клиническая картина
.
Патогенез
.
Классификация
.
Профилактика
Литература
1. Определение
Атеросклероз — хроническое заболевание артерий
эластического и мышечно-эластического типа, возникающее вследствие нарушения
липидного обмена и сопровождающееся отложением холестерина и некоторых фракций
липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных
бляшек. Последующее разрастание в них соединительной ткани (склероз), и
кальциноз стенки сосуда приводят к деформации и сужению просвета вплоть до
облитерации (закупорки).
Статистика атеросклероза весьма неутешительна.
Уже после 30-35 лет атеросклерозом заболевает 75% мужчин и 38% женщин. В
возрасте 55-60 лет эти цифры приближаются почти к 100%. Однако, смертность от
атеросклероза составляет в среднем 58% (в основном от острых инфарктов и
инсультов), хотя в некоторых странах она достигает 69%. Понятно, что не каждый
человек, заболевший атеросклерозом умирает от него, поскольку прежде он может
завершить свою жизнь от рака, сахарного диабета или каких-либо иных болезней
цивилизации. Многие же, кто перенес инсульты, на всю жизнь остаются
прикованными к кровати или инвалидной коляске. Атеросклероз развивается
постепенно, в среднем, 15-20 лет, прежде чем появятся первые клинические его
симптомы. В настоящее время, в ряде случаев кардиологи отмечают начало развития
атеросклероза уже в подростковом возрасте, что еще 100 лет назад считалось невероятным
фактом. Кстати, смертность от этого заболевания не превышало тогда 5-6%. А во
времена ведической цивилизации — была лишь одним из признаков глубокой
старости.
Атеросклероз наиболее развит в технократически
развитых странах, особенно в США, Германии, Швеции, Англии, Финляндии и Дании.
В последнее время их стремительно стали догонять крупные города России и
Украины. Например, в Москве, С-Петербурге, Екатеринбурге, Киеве и
Днепропетровске смертность от острых инфарктов и инсультов достигло в настоящее
время 65%. Специальные кардиологические программы по борьбе с
сердечно-сосудистыми заболеваниями в США, начатые около 25 лет назад, снизили
смертность от атеросклероза с 69% до 45%. Наиболее низкая смертность от данной
патологии отмечается в Японии, Индии, Непале, Бирме и в некоторых
латиноамериканских странах.
. Этиология
Как таковой единой теории возникновения данного
заболевания нет. Выдвигаются следующие варианты, а также их сочетания:
· теория липопротеидной инфильтрации —
первично накопление липопротеидов в сосудистой стенке,
· теория дисфункции эндотелия —
первично нарушение защитных свойств эндотелия и его медиаторов,
· аутоиммунная — первично нарушение
функции макрофагов и лейкоцитов, инфильтрация ими сосудистой стенки,
· моноклональная — первично возникновение
патологического клона гладкомышечных клеток,
· вирусная — первично вирусное
повреждение эндотелия (герпес, цитомегаловирус и др.),
· перекисная — первично нарушение
антиоксидантной системы,
· генетическая — первичен
наследственный дефект сосудистой стенки,
· хламидиозная — первичное поражение
сосудистой стенки хламидиями, в основном, Chlamydia pneumoniae.
Однако из всех данных теорий можно выделить 2
основные:
Согласно первой, атеросклероз развивается
вследствие отложения липидов на стенке сосудов в результате увеличения
абсолютного содержания липидов крови или нарушения метаболизма липопротеинов
(ЛП).
Вторая теория основана на том, что для
возникновения болезни необходимо повреждение стенки сосуда (механическое,
химическое или иммунологическое), причем отложение липидов хотя и играет важную
роль в прогрессировании повреждения, но является вторичным. Накопление
холестерина (ХС) в зонах атеросклеротического поражения стенки сосуда было
отмечено еще в конце прошлого столетия, однако особое значение этот факт
приобрел после опытов Н. Н. Аничкова и С. С. Халатова, в которых добавление ХС
в рацион кроликов приводило к образованию повреждений аорты, напоминающих
атеросклеротические повреждения сосудов человека.
Факторы, способствующие развитию атеросклероза:
. Наследственно — конституциональное
предрасположение;
. Алиментарный фактор — неправильное
питание, содержащее избыток жиров и углеводов и недостаток витамина С;
. Психоэмоциональное напряжение;
. Повышенное артериальное давление;
. Сосудистый фактор, связанный с
нарушением нервной регуляции сосудов, их поражением при различных инфекционных
и инфекционно — аллергических заболеваниях.
. Клиническая картина
Клиническая картина зависит от того, какие
артерии поражены преимущественно. Для клинической практики наибольшее значение
имеет атеросклеротическое поражение аорты, коронарных артерий(венечных) артерий
сердца, артерий мозга и нижних конечностей; могут поражаться почечные и
мезентеральные артерии. При атеросклерозе аорты, какие — либо характерные
жалобы отсутствуют, и такой атеросклероз распознается лишь при непосредственном
обследовании больного и проведении инструментальных методов исследования.
Атеросклероз сосудов головного мозга наиболее
характерен для лиц пожилого и старческого возраста. Отмечается постоянное
снижение кровоснабжения мозга и вследствие этого постоянное кислородное
голодание. Проявляется такой атеросклероз снижением памяти, головокружениями,
снижением умственной работоспособности, способности к концентрации внимания.
Данное вид заболевание заканчивается развитием старческого слабоумия.
Если просвет мозговых артерий закрывается
бляшками значительно, может развиться ишемический инсульт. При развитии данного
осложнения появляется так называемая мозговая симптоматика в виде нарушения
речи, глотания, появления парезов и параличей, а в дальнейшем и к смерти.
При атеросклерозе сосудов нижних конечностей
вследствие снижения кровоснабжения главным симптомом является похолодание стоп
и пальцев, а также слабость в ногах. Характерный симптом — перемеживающая
хромота: возникновение болей в икроножных мышцах при ходьбе и прекращение их
при остановке. Со временем в нижней части голени могут появиться трофические
язвы, а в тяжелых случаях развивается атеросклеротическая гангрена —
омертвление пальцев ног.
Атеросклероз коронарных (венечных) артерий
сердца проявляется приступами стенокардии и приводит к развитию инфаркта
миокарда.
Атеросклеретические бляшки часто возникают в
бифуркации артерий — там, где кровоток неравномерен; иными словами, в
расположении бляшек играет роль локальная гемодинамика.
5. Патогенез
Патогенез атеросклероза называют атерогенезом.
Он происходит в несколько этапов. Развитие атеросклеротического поражения — это
совокупность процессов поступления в интиму и выхода из нее липопротеидов и
лейкоцитов, пролиферации и гибели клеток, образования и перестройки
межклеточного вещества, а также разрастания сосудов и обызвествления. Эти
процессы управляются множеством сигналов, часто разнонаправленных.
Накапливается все больше данных о сложной патогенетической связи между
изменением функции клеток сосудистой стенки и мигрировавших в нее лейкоцитов и
факторами риска атеросклероза.
Накопление и модификация липопротеидов. В норме
интима артерий образована одноклеточным эндотелиальным слоем, под которым
находятся гладкомышечные клетки, погруженные в межклеточное вещество. Первые
проявления болезни — так называемые липидные пятна. Их появление связано с
местным отложением липопротеидов в интиме. Атерогенными свойствами обладают не
все липопротеиды, а только низкой (ЛПНП) и очень низкой плотности (ЛПОНП).
Изначально они накапливаются в интиме преимущественно за счет связывания с компонентами
межклеточного вещества — протеогликанами. В местах образования липидных пятен
большую роль играет преобладание гепарансульфатов над двумя другими
гликозаминогликанами — кератансульфатами и хондроитинсульфатами. В интиме
липопротеиды, особенно связанные с протеогликанами, могут вступать в химические
реакции. Основную роль играют две: окисление и неферментативное
гликозилирование. В интиме в отличие от плазмы содержится мало антиоксидантов.
Образуется смесь окисленных ЛПНП, причем окисляются как липиды, так и белковый
компонент. При окислении липидов образуются гидроперекиси, лизофосфолипиды,
оксистерины и альдегиды (при перекисном окислении жирных кислот). Окисление
апопротеинов ведет к разрыву пептидных связей и соединению боковых цепей аминокислот
(обычно ?-аминогруппы лизина) с продуктами расщепления жирных кислот
(4-гидроксиноненалем и малоновым диальдегидом). Стойкая гипергликемия при
сахарном диабете способствует неферментативному гликозилированию апопротеинов и
собственных белков интимы, что тоже нарушает их функции и ускоряет атерогенез.
Миграция лейкоцитов и образование ксантомных
(пенистых) клеток Кальцификация стенки сосуда. Миграция лейкоцитов, в основном
моноцитов и лимфоцитов, — вторая стадия развития липидного пятна. Их миграцию в
интиму обеспечивают расположенные на эндотелии рецепторы — молекулы адгезии.
Особого внимания заслуживают молекулы VCAM-1 и ICAM-1 (из суперсемейства
иммуноглобулинов) и Р-селектины. Синтез молекул адгезии могут увеличивать
цитокины. Так, интерлейкин-1 (ИЛ-1) и фактор некроза опухолей (ФНО?) вызывают
или усиливают синтез эндотелиальными клетками VCAM-1 и ICAM-1. В свою очередь,
выброс цитокинов клетками сосудистой стенки стимулируется модифицированными
липопротеидами. Образуется порочный круг. Играет роль и характер тока крови. В
большинстве участков неизмененной артерии кровь течет ламинарно, и возникающие
при этом силы снижают экспрессию (проявление) на поверхности эндотелиальных
клеток молекул адгезии. Также ламинарный кровоток способствует образованию в эндотелии
окиси азота NO. Кроме сосудорасширяющего действия, в низкой концентрации,
поддерживаемой эндотелием, NO обладает противовоспалительной активностью,
снижая, например, синтез VCAM-1. Но в местах ветвления ламинарный ток часто
нарушен, именно там обычно возникают атеросклеротические бляшки. После адгезии
лейкоциты проходят через эндотелий и попадают в интиму. Липопротеиды могут
непосредственно усиливать миграцию: окисленные ЛПНП способствуют хемотаксису
лейкоцитов. К дальнейшему образованию липидного пятна причастны моноциты. В
интиме моноциты становятся макрофагами, из которых за счет опосредованного
рецепторами эндоцитоза липопротеидов возникают заполненные липидами ксантомные
(пенистые) клетки. Раньше предполагали, что в эндоцитозе участвуют хорошо известные
рецепторы ЛПНП, но при дефекте этих рецепторов как у экспериментальных
животных, так и у больных (например, при семейной гиперхолестеринемии) все
равно имеются многочисленные ксантомы и атеросклеротические бляшки, заполненные
ксантомными клетками. Кроме того, экзогенный холестерин тормозит синтез этих
рецепторов, и при гиперхолестеринемии их мало. Теперь предполагается роль
скэвенджер-рецепторов макрофагов (связывающих в основном модифицированные
липопротеиды) и других рецепторов для окисленных ЛПНП и мелких атерогенных
ЛПОНП. Некоторые ксантомные клетки, поглотившие липопротеиды из межклеточного
вещества, покидают стенку артерии, препятствуя тем самым накоплению в ней
липидов. Если же поступление липопротеидов в интиму преобладает над их выведением
с макрофагами (или другими путями), липиды накапливаются и в итоге образуется
атеросклеротическая бляшка. В растущей бляшке некоторые ксантомные клетки
подвергаются апоптозу или некрозу. В результате в центре бляшки образуется
полость, заполненная богатыми липидами массами, что характерно для поздних
стадий атерогенеза.
Про- и антиатерогенные факторы. При поглощении
модифицированных липопротеидов макрофаги выделяют цитокины и факторы роста,
способствующие развитию бляшки. Одни цитокины и факторы роста стимулируют
деление гладкомышечных клеток и синтез межклеточного вещества, которое
накапливается в бляшке. Другие цитокины, особенно интерферон-? из
активированных Т-лимфоцитов, тормозят деление гладкомышечных клеток и синтез
коллагена. Такие факторы, как ИЛ-1 и ФНО, вызывают выработку в интиме
тромбоцитарного фактора роста и фактора роста фибробластов, которые играют роль
в дальнейшей судьбе бляшки. Таким образом, происходит сложное взаимодействие
факторов, как ускоряющих, так и тормозящих атерогенез. Велика роль и небелковых
медиаторов. Активированные макрофаги и клетки сосудистой стенки (эндотелиальные
и гладкомышечные) вырабатывают свободные радикалы кислорода, которые
стимулируют пролиферацию гладкомышечных клеток, усиливают синтез цитокинов, а
также связывают NO. С другой стороны, активированные макрофаги способны к
синтезу индуцируемой NO-синтазы. Этот высокоактивный фермент вырабатывает NO в
высоких, потенциально токсичных концентрациях — в отличие от небольшой
концентрации NO, создаваемой конститутивной формой фермента — эндотелиальной
NO-синтазой. Помимо макрофагов, в удалении холестерина из пораженной интимы
участвуют липопротеиды высокой плотности (ЛПВП), обеспечивающие так называемый
обратный транспорт холестерина. Доказана четкая обратная зависимость между
концентрацией холестерина ЛПВП и риском ИБС. У женщин детородного возраста
концентрация холестерина ЛПВП выше, чем у сверстников-мужчин, и во многом
благодаря этому женщины реже страдают атеросклерозом. В эксперименте показано,
что ЛПВП способны удалять холестерин из ксантомных клеток.
Участие гладкомышечных клеток.
Атеросклеротическая бляшка развивается из липидного пятна, но не все пятна
становятся бляшками. Если для липидных пятен характерно накопление ксантомных
клеток, то для бляшек — фиброз. Межклеточное вещество в бляшке синтезируют в
основном гладкомышечные клетки, миграция и пролиферация которых — вероятно,
критический момент в образовании фиброзной бляшки на месте скопления ксантомных
клеток. Миграцию в липидное пятно гладкомышечных клеток, их пролиферацию и
синтез межклеточного вещества вызывают цитокины и факторы роста, выделяемые под
влиянием модифицированных липопротеидов и других веществ макрофагами и клетками
сосудистой стенки. Так, тромбоцитарный фактор роста, выделяемый активированными
эндотелиальными клетками, стимулирует миграцию гладкомышечных клеток из медии в
интиму. Образуемые локально факторы роста вызывают деление как собственных
гладкомышечных клеток интимы, так и клеток, пришедших из медии. Один из мощных
стимуляторов синтеза этими клетками коллагена — трансформирующий фактор роста
р. Кроме паракринной (факторы поступают от соседних клеток) происходит и
аутокринная (фактор вырабатывается самой клеткой) регуляция гладкомышечных
клеток. В результате происходящих с ними изменений ускоряется переход липидного
пятна в атеросклеротическую бляшку, содержащую много гладкомышечных клеток и
межклеточного вещества. Как и макрофаги, эти клетки могут вступать в апоптоз:
его вызывают цитокины, способствующие развитию атеросклероза.
. Классификация
От того, какие артерии поражены преимущественно
атеросклероз различают:
· атеросклеротическое поражение аорты,
· атеросклеротическое поражение
коронарных артерий(венечных) артерий сердца,
· атеросклеротическое поражение
артерий мозга и нижних конечностей;
· атеросклеротическое поражение
почечных и мезентеральных артерии.
Атеросклерозу способствует малоподвижный образ
жизни, курение, жирная пища, а также неумеренная прибавка в весе. Профилактика
атеросклероза требует перехода на пищу, содержащую мало жира и холестерина,
отказа от курения; необходимо регулировать кровяное давление с помощью диеты и,
если нужно, лекарственных препаратов; важны для профилактики атеросклероза
также физические упражнения и поддержание нормального веса. Когда клинические
признаки атеросклероза уже появились, можно замедлить его прогрессирование, а в
некоторых случаях и вызвать обратное развитие атеросклеротических изменений,
используя средства, снижающие содержание холестерина в составе ЛПНП и
повышающие уровень связанного с ЛПВП холестерина в крови.
Мы можем воздействовать лишь на один из четырех
механизмов формирования атеросклероза — нарушенный липидный, холестериновый
обмен.
атеросклероз эластический бляшка клинический
Литература
1.
Внутренние болезни по Тинсли и Харри. Том 2.-Москва:Практика,2002
.
Атеросклероз/А. Л. Раков, В. Н. Колесников//Новая аптека.-2002.-№ 6
.
Атеросклероз-основные теории развития/Мкртчян//Диабет. Образ жизни.-2004.-№ 6
.
Атеросклероз: клиническая значимость и возможности предупреждения/Марцевич//Лечащий
врач.-2004.-№ 2
.
Немедикаментозные методы коррекции гиперлипидемии/Д. М. Аронов//Лечащий
врач.-2002.-№ 7-8
Приложение
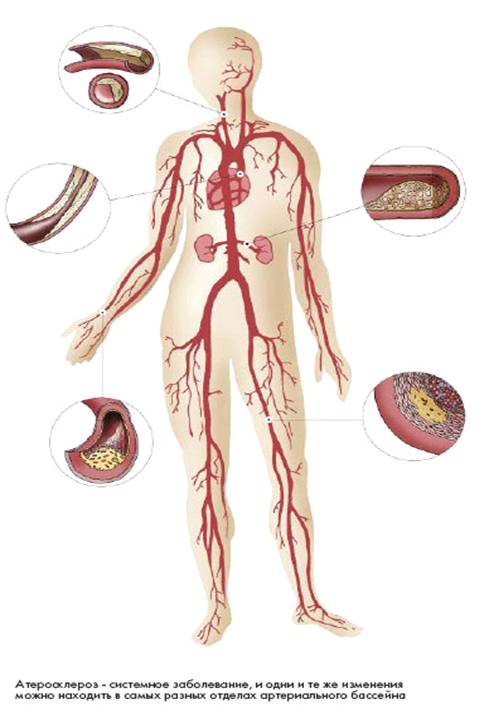
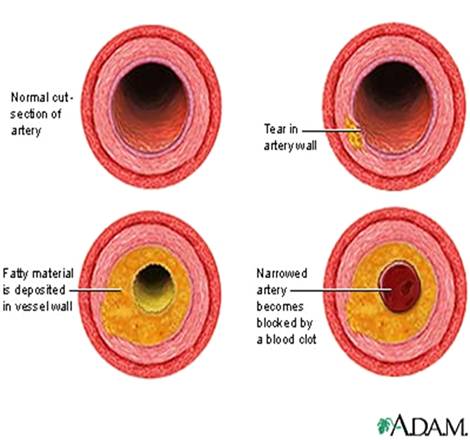
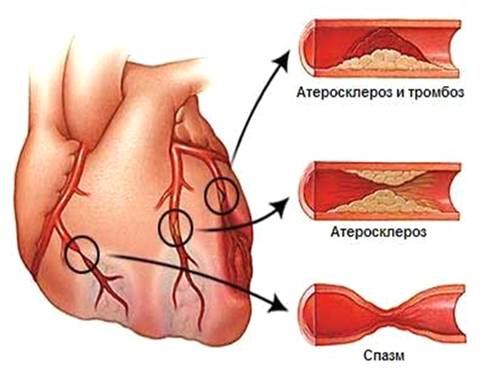
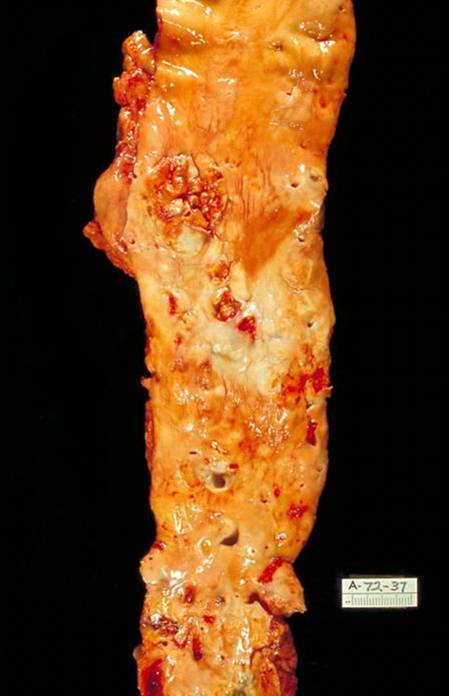
Вид пораженной артерии атеросклерозом
Атеросклероз сосудов
головного мозга
Термин «атеросклероз»
происходит от греческих слов «атеро»
— «каша» и «склероз» — «плотный». Атеросклероз
– это хроническое заболевание кровеносных
сосудов.
До сих пор продолжается
спор о том, является ли атеросклероз
одним из признаков физиологического
старения или же это болезнь.
Одни учёные утверждают, что атеросклероз
– это биологический процесс
увядания всего организма, обязательный
атрибут старости, другие склоняются
к мысли, что это не физиологическое
явление, а болезнь, которая
начинается в молодом и среднем
возрасте и достигает наибольшего
развития в старости.
Атеросклероз начинается
с пропитывания стенок артерий
находящимися в крови жироподобным веществом
– холестерином. Это вещество необходимо
для нормальной жизнедеятельности организма.
Присутствие холестерина в крови в определённом
количестве (150-250 мг в 100 мл) – нормальное
явление. Но откладывание его в виде нерастворимых
пятен на стенках артерий является началом
атеросклеротического процесса. Вокруг
мест скопления холестерина начинает
разрастаться соединительная ткань и
в неё откладываются соли кальция (известь)
– образуются так называемые атеросклеротические
бляшки. Может наблюдаться некроз (омертвение)
бляшек или их обратное развитие. Так,
установлено, что холестериновая инфильтрация
стенок артерий может исчезнуть. Этот
факт доказывает реальную возможность
лечения атеросклероза.
Образование бляшек
на внутренней стенке артерий
приводит к сужению их просвета
и ухудшает кровоснабжение органов.
Атеросклероз развивается постепенно,
поражая артерии тела неравномерно.
Клиника. Недостаточное кровоснабжение
головного мозга с замедлением
кровотока, наклонностью к застою, замедленными
реакциями расширения и сужения
на внешние и внутренние раздражения
ведёт к тому, что больной атеросклерозом
сосудов головного мозга начинает
испытывать головные боли – тупые,
усиливающиеся при утомлении
и с течением времени приобретающие
почти постоянный характер. Нередки
шум и звон в голове, головокружения
с пошатыванием при резкой перемене
положения тела и при ходьбе, покраснение
лица с его потливостью или
с его побледнением, иногда –
«летающие мушки» перед глазами.
При длительном разговоре (докладе,
выступлении и т.п.) возможно появление
«спотыкания» на слогах.
Как правило, нарушается
сон – он становится прерывистым,
с внезапными пробуждениями, сердцебиениями
и страхами, часто с неприятными
сновидениями, отмечаются засыпания
днём во время работы.
Один из первых симптомов
мозгового атеросклероза – снижение
психической активности, ослабление
внимания, неспособность быстро
улавливать существенное. Типичным
признаком служит нарушение памяти на
недавние события при сохранности на давно
прошедшие. При этом важно отметить, что
больше нарушается механическое запоминание,
чем логическая смысловая память. Наряду
с ослаблением психической активности
типична эмоциональная неустойчивость
в виде слезливости, мнительности, тревожности,
раздражительности, придирчивости, ворчливости.
Характерно психическое «застревание»
– медленное изживание малейших неудач,
склонность к депрессивным реакциям.
При обследовании больных
с мозговым атеросклерозом обнаруживается
также ряд объективных нарушений.
Прежде всего нарушается координация
движений. Становится неустойчивой походка,
появляется пошатывание в положении стоя,
становятся нечёткими тонкие манипуляции
руками. Замедляется темп движений, может
появиться дрожание головы, подбородка,
одной или обеих рук. Иногда отмечается
нистагм. Зрачки могут изменить свою форму,
стать неравномерными, их реакция на свет
– вялой. Часта асимметрия лица – один
угол рта стоит ниже другого, язык при
высовывании отклоняется в сторону. Даже
при нормальном артериальном давлении
пульсация сосудов на шее становится видимой,
височные артерии – извитыми, пульсация
в артериях может ослабевать. При надавливании
на артерии отмечается их болезненность.
При исследовании глазного дна обнаруживаются
сужение артерий и извитость вен.
Уровень холестерина
крови повышен (более 250 мг в
100 мл). На рентгеновском снимке черепа
нередко выявляется обызвествление питающих
мозг внутренней сонной и основной артерий.
Лечение и профилактика. Антихолестериновая
диета предусматривает сокращение
количества продуктов, богатых холестерином
и содержащих витамин D, так как
они способствуют отложению в
организме солей кальция. К числу
таких продуктов относятся жирные
сорта мяса и рыбы, почки, мозги, икра,
яичный желток, рыбий жир и другие
животные жиры. Животные жиры следует
заменить растительными, не содержащими
холестерина и витамина D – оливковым,
кукурузным, подсолнечным, соевым маслом.
В пищу должны входить вещества,
которые вымывают холестерин из организма.
К ним относятся холин и метионин, содержащиеся
в твороге, сое, капусте, зелёном горошке,
шпинате, картофеле, ячмённой и овсяной
крупах, рисе, нежирном мясе, вымоченных
нежирных сельдях, треске, яичном белке,
дрожжах, арахисе и др.
Условия современной
жизни, избавляющие человека от
физических усилий и ведущие
к малоподвижному образу жизни
(гиподинамии), представляют собой
один из главных факторов развития
атеросклероза. Поэтому необходимая
предпосылка предупреждения и
лечения атеросклероза – достаточное
количество физических упражнений
в виде каждодневной лечебной
гимнастики и ходьбы.
Установлено, что развитию
атеросклероза способствуют частые
изменения просвета сосудов, главным
образом в виде их спазма, которые
наблюдаются при гипертонической
болезни. Нормализация уровня
кровяного давления является
также одной из предпосылок
успешного лечения атеросклероза.
Установлено, что повышенная
возбудимость нервной системы
усиливает отложение холестерина
в сосудах. Устранять повышенную
возбудимость у лиц, страдающих
атеросклерозом, следует в первую
очередь разумным режимом труда
и отдыха. Успокаивающие средства
способствуют снижению кровяного
давления и несколько замедляют
развитие атеросклероза, однако
к ним наблюдается привыкание и поэтому
они должны использоваться с большой осторожностью,
непродолжительное время и только по назначению
врача.
Целесообразно применять
различного состава ванны, которые
не только способствуют снижению
повышенной возбудимости нервной
системы, но сами по себе
являются одним из методов
лечения как атеросклероза, так и гипертонической
болезни. К ним относятся хвойные, морские,
кислородные, углекислые, радоновые, сероводородные,
йодобромные, азотные ванны. Можно использовать
не только естественные ванны – на курортах,
но и искусственно – в физиотерапевтических
учреждениях и отделениях больниц.
Для медикаментозного
лечения атеросклероза предложено
множество различных препаратов.
Их надо подбирать вместе с
врачом строго индивидуально,
следя за их переносимостью, отсутствием
аллергических реакций, клиническим
улучшением, содержанием холестерина
в крови. Применяют также витамины
С, РР, группы В. Одновременно следует применять
не больше двух, например, один месяц одну
комбинацию препаратов, затем после месячного
перерыва – другую. Когда выяснится (после
врачебной консультации) наиболее эффективная
комбинация препаратов, можно на ней остановится
и пользоваться постоянно с соответствующими
перерывами.
При всём многообразии
лечения нужно помнить, что
основой успеха в лечении атеросклероза
являются: 1) рациональный режим труда
и отдыха; 2) правильная диета; 3) повседневные
физические упражнения в виде
ходьбы и лечебной гимнастики;
4) насыщение организма кислородом
– прогулки, лучше по лесу или
по берегу водных бассейнов,
воздушные ванны (солнечные ванны
при атеросклероза противопоказаны), вдыхание
атеросклероза в специальных палатках,
приём кислорода внутрь в виде коктейлей,
подкожное введение кислорода. Целесообразно
пользоваться различными ионизаторами
воздуха.
Для продолжительного
отдыха рекомендуются санатории
и дома отдыха вблизи от
постоянного места жительства.
АТЕРОСКЛЕРОЗ.
Атеросклероз – (от
греч. athera – кашица и склероз) – хроническое
заболевание артерий, выражающееся в утолщении
и уплотнении их стенок в виде отдельных
бляшек или более обширных изменений.
В основе Атеросклероза лежит
нарушение обмена веществ, при котором
вследствие увеличения в крови жироподобных
веществ – липоидов, главным образом
холестерина, последние откладываются
во внутренней оболочке артерии с
последующим развитием вокруг этих
отложений очаговых соединительнотканных
утолщений (атеросклеротических бляшек).
Помимо основной причины
(нарушения липоидного обмена), в
развитии атеросклероза имеют важное
значение и другие факторы; нарушение
обмена углеводов, нарушение равновесия
свертывающей и противосвертывающей системы,
на первом месте стоит влияние нервной
системы на артерии. В силу этого влияния
стенка артерий обнаруживает тенденцию
к спазмам, которые особенно часто бывают
при гипертонической болезни. Поэтому
сочетание атеросклероза с гипертонической
болезнью весьма распространено.
Это общее заболевание
организма, при котором поражаются
только артерии мышечно-эластичного
типа, поражаются наиболее нагруженные
артерии. Атеросклеротические бляшки
на внутренней оболочке артерий обусловливают
утолщение их стенок и сужение
просвета артерий; при этом теряется
эластичность артерий, они недостаточно
расширяются и плохо спадаются
при пульсации. Происходит затруднение
общего тока крови в сосудах, вследствие
чего затрудняется также работа сердца
и уменьшается снабжение тканей
кровью.
Нарушение питания тканей
влечет за собой изменения в строении
самих органов: в участков с особо плохим
кровоснабжением происходит гибель специфических
для органа клеток, вместо них развивается
соединительная ткань; образуется так
называемый склероз органов, при котором
более или менее резко падает их функциональная
способность.
При сильном развитии атеросклероза,
особенно в мелких и средних артериях,
их просвет совершенно закрывается,
и приток крови к соответствующему
участку совсем прекращается. Если
в данном месте нет добавочных
других артерий, может произойти
омертвение ткани – некроз, гангрена
(такова, напр.гангрена ног). В более крупных
артериях может, наоборот, происходить
не утолщение, а распад тканей артериальной
стенки, которая при этом истончается,
под давлением крови изнутри в этом истонченном
месте образуется мешковидное расширение
артерии – так называемая аневризма.
Атеросклероз протекает
с периодами ремиссий и обострений,
с длительным хроническим течением.
Во время ремиссии может быть обратное
развитие процесса.Чем дольше ремиссия,
тем больше возможность полного восстановления
органа (развиваются коллатерали).
Этиология.
Наследственная предрасположенность,
Возраст,
Неблагоприятные условия
жизни, напряженная умственная работа,
связанная с сидячим образом
жизни,
Хронические инфекционные заболевания,
болезни желез внутренней секреции,
обмена веществ (сахарный диабет, ожирение),
Чрезмерное обильное питание,
Вредные привычки: злоупотребление
алкоголем, никотином,
Постоянные стрессы.
Теория патогенеза атеросклероза.
Теория липидно–инфильтративная.
Важны следующие факторы: нарушение обмена
веществ, соотношение липопротеидов и,
в результате патологические изменения
сосудистой стенки.
Липиды и липопротеиды,
участвующие в метаболизме жиров.
Липиды (жиры) в чистом виде
в крови не растворяются.
Более 95% липидов, поступающих
с пищей, являются Триглицеридами,
остальное количество составляют
Фосфолипиды, Свободные жирные
кислоты (СЖК), Холестерин.
Триглицериды или нейтральные
жиры — являются самым главным источником
энергии для клеток, особенно клеток
нервной системы. Но, несмотря на это,
если уровень триглицеридов присутствуют
в крови выше нормы, то это вредно
для организма, так как они
тоже как и ЛПНП откладываются в артериях,
что также приводит к сужению сосудов,
атеросклерозу. Часто повышение уровня
триглицеридов в крови сопровождается
повышением уровня ЛПНП (т.наз вредный
холестерин) и снижением уровня ЛПВП (т.наз
полезного холестерина).
Лецитин — фосфолипид — хороший
эмульгатор, антагонист холестерина. В
состав лецитина входит витаминоподобное
вещество холин. Он является составной
частью клеточных мембран, участвуют в
липидном обмене, в построении нервной
ткани. Снижают уровень холестерина в
крови. Этот жир вызывает стойкую эмульсию
жира в крови, т.е.не растворяется.
Холестерин — природный липид
(жир). Около 80 % холестерина вырабатывается
самим организмом, остальные 20% поступают
с пищей. Холестерин обеспечивает жизнедеятельность
клеточных мембран. Он необходим
для выработки Витамина Д, для деятельности
головного мозга, иммунной системы и пр.
Но повышение уровня холестерина в крови
выше нормы приводит к нарушению обмена
веществ и, в конечном итоге к атеросклерозу.
Холестерин нерастворим
в воде (значит и в крови) и в
чистом виде не может доставляться
к тканям организма с кровью.