Атеросклероз симптомы лечение диета
Общее описание болезни
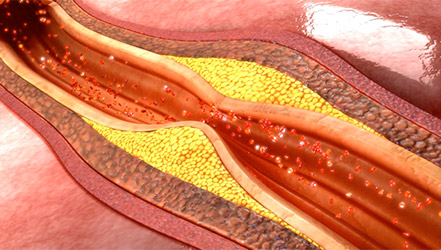
Атеросклероз (от греч. атерос – кашица, мякина; склероз
– плотный, твердый) – это тяжелое заболевание артерий и вен, которое
возникает в результате нарушения обмена липидов и сопровождается
накоплением холестерина на внутренних стенках сосудов. Все отложения
имеют форму бляшек, с течением времени начинающие разрастаться за
счет соединительной ткани. Если не проводить своевременное лечение,
то стенки сосудов начинают деформироваться и сужаться в последствие,
полностью закрывая ток крови. Атеросклероз является достаточно близким
заболеванием к болезни атеросклероз Менкеберга. Однако во втором
случае отложения состоят из солей кальция и приводят к аневризме
(утончение стенок сосудов, приводящее к их разрыву).
Бляшки начинают развиваться из липидных пятен, которые со временем
обрастают дополнительным количеством сосудов. Они достаточно хрупкие
и при разрыве начинает развиваться тромбоз. Результатом развития
атеросклероза является ишемическая болезнь, инсульт и другие заболевания,
связанные с сердечно-сосудистой системой.
Диагностирование заболевание проводится только врачом кардиологом
путем опроса больного, прослушивания шумов основных сосудов, определение
уровня холестерина, капиллярного ответа, липидного баланса, проведение
рентгена, УЗИ, ангиография, доплерографии сосудов. На поздних стадиях
заболевания проводится хирургическое вмешательство открытым методом
или путем баллонной катетеризации. Выбор способа лечения зависит
от места расположения и уровня сужения сосудов.
Разновидности атеросклероза
В зависимости от локализации заболевания выделяют несколько основных
разновидностей атеросклероза:
- Атеросклероз коронарных артерий – приводит к ишемической
болезни сердца. - Атеросклероз церебральных артерий – приводит к инсульту.
- Атеросклероз артерий конечностей – приводит к сухой
гангрене, хромоте. - Атеросклероз брыжеечных артерий – приводит к инфаркту
и ишемии кишечника. - Атеросклероз почечных артерий – приводит к формированию
почки Голдблатта.
Причины возникновения
Существует ряд причин возникновения атеросклероза, которые зависят,
как и от наследственной предрасположенности, так и от образа жизни
и перенесенных сопутствующих заболеваний. Так выделяют несколько
основных причин появления атеросклероза:
- Вредные привычки (курение, алкоголизм);
- Сидячий и малоподвижный образ жизни;
- Нарушение защитных функций организма и липидно-протеинового обмена;
- Вирусы (цитомегаловирус, герпес
и др.); - Накопление в организме токсинов и тяжелых металлов;
- Наследственные дефекты стенок сосудов;
- Поражение стенок хламидиозными грибами;
- Возрастные изменения гормонального синтеза;
- Высокий уровень холестерина и липидов в крови;
- Ожирение и сахарный диабет;
- Неправильное питание, которое содержит большое количество жиров
и углеводов и малое количества белков и клетчатки; - Нервное напряжение (постоянные стрессы, депрессия);
- Хроническое высокое артериальное давление;
- Период постменопаузы у женщин.
Симптомы атеросклероза
Клинические проявления болезни достаточно часто не соответствует
реальной картине поражения сосудов. При достаточно сильном поражении
сосудов могут наблюдаться разные симптомы в зависимости от локализации
пораженных сосудов:
- Онемение конечностей и мышц лица;
- Головокружение;
- Невнятность и нечеткость речи;
- Внезапная слепота;
- Стенокардия;
- Инфаркт;
- Жгучая или давящая боль в груди;
- Снижение памяти и внимательности;
- Холод в конечностях;
- Изменение цвета кожи конечностей до багрово-синюшного оттенка;
- Поражение подвздошных вен приводит к импотенции;
- Трофические язвы, гангрена;
- Брюшная жаба;
Иногда степень поражения можно определить только в результате
патологоанатомического вскрытия.
Полезные продукты при атеросклерозе
Общие рекомендации
При лечении атеросклероза следует придерживаться специальной диеты,
заниматься лечебной физкультурой, создать комфортные психологические
условия, которые исключают излишние стрессы и волнения. Целью правильного
питания является снижение уровня липидов в крови и замедления атеросклеротического
процесса. Наиболее благоприятными способами приготовления пищи является
варка, тушение, запекание или приготовление на пару.
Полезные продукты
- Хлеб из ржаной муки, отрубями и муки 1-2 сорта, цельнозерновой
хлеб, а также галетное печенье; - Овощные бульоны, супы, молочное с добавлением круп (гречка,
ячка, пшеничная, овсянка); - Отварное или запеченное белое мясо птицы или нежирная говядина;
- Морепродукты
– нежирная рыба, моллюски и морская капуста; - Перепелиные
яйца или омлет из белка куриных яиц; - Сырые и тушеные овощи, а также салаты из них (капуста, морковь,
свекла, тыква, кабачок,
цукини, цветная капуста, брокколи, баклажаны и прочие); - Нежирное молоко и кисломолочные продукты (кефир,
сметана, сыр); - Несладкие или среднесладкие фрукты и ягоды (малина, смородина,
яблоки, груша, слива
и др.); - Компоты
и узвары из сухофруктов; - Жидкости (свежевыжатые соки, некрепкий чай
и кофе); - астительные масла для приготовления салатов (оливковое, льняное).
Народные средства при атеросклерозе
Рецепт расщепления и вывода холестерина из организма.
Для приготовления лекарственной смеси следует смешать и перемолоть
на кофемолке такие сухие компоненты: соевый лецитин и кедровый
орех (по 500 г.), кристаллическую клетчатку (340 г.), грецкий
орех и тыквенные
семечки (по 300 г.), кунжут и тмин (по 100 г.) и мускатный орех
(50 г.). Единоразовая доза смеси составляет 3 ст. л., которую необходимо
смешать с медом (1 ч. л.). Курс лечения должен проводится не менее
полугода. В первые три месяца необходимо принимать на голодный желудок
3 раза в день, другие два месяца – 2 раза в день (утром и вечером),
а последний месяц прием делать только на ночь.
Настойка чеснока для очистки сосудов.
Поллитровую бутылку из темного стекла следует наполнить на 1/3
мелко нарезанным чесноком
и доверху залить водкой или спиртом.
Выдержать настойку в теплом месте в течение 14 дней. Готовое лекарство
следует принимать один раз в день перед едой, начиная с 2-х капель.
Каждый день следует увеличивать дозу на одну каплю, а когда количество
капель дойдет до 25, начать такое же постепенное уменьшение дозировки.
По окончании курса необходимо сделать 2-х недельный перерыв и повторить
прием по той же схеме.
Опасные и вредные продукты при атеросклерозе
В период проведения медикаментозного лечения и во время диеты из
рациона больного должны быть исключены:
- Алкоголь и табак;
- Сахар;
- Красные сорта мяса (свинина,
говядина, баранина), потроха (печень, почки, сердце, мозги); - Копчености и колбасы;
- Жирные сорта рыбы, икра;
- Жирные молочные продукты;
- Крупы с высоким гликемическим индексом (рис,
макароны, манка); - Сладкие десерты, фрукты и сухофрукты (мед, сахар, мороженное,
кремовые пирожные, виноград,
курага, изюм, персик); - Жареная пища;
- Газированные напитки;
- Хлеб и хлебобулочные изделия на дрожжах из муки высшего сорта;
- Заводские соусы.
Питание при других заболеваниях:
Правильное питание – основа любого лечения. Соблюдение диеты улучшает кровообращение, обмен веществ, снижает вес, поддерживает работу сердечно-сосудистой системы. Какие продукты составляют ежедневный рацион больных атеросклерозом, как правильно составить меню на неделю?

Нарушение обмена веществ, повышенный холестерин ЛПНП вызывают быстрый рост холестериновых бляшек. Главная причина сбоев липидного обмена – неправильное питание, которое часто дополняют вредные привычки, малоподвижный образ жизни.
Соблюдение диеты – первый этап лечения атеросклероза. Цель – замедлить развитие болезни, обеспечить организм питательными веществами, снизить нагрузку на сердечно-сосудистую, нервную систему, почки, печень.
Советский ученый М. И. Певзнер разработал диеты, которых желательно придерживаться при лечении ряда заболеваний.
При высоком уровне холестерина, атеросклеротическом поражении сосудов (сердце, головной мозг, нижние конечности), гипертонии, ИБС (обусловленных атеросклерозом) рекомендовано диетическое питание стол 10с.
Общие правила
Диета улучшает кровоснабжение головного мозга и шеи, ног и других органов. Главный принцип – уменьшить потребление экзогенного холестерина, быстрых, легкоусвояемых углеводов.
Чтобы правильно составить меню при атеросклерозе нужно соблюдать несколько простых правил:
- Ограничивают соль до 5-10 г/сутки. Во время приготовления еду не солят. Можно присаливать только готовые блюда перед употреблением.
- Полностью исключают жареные, приготовленные во фритюре продукты. Жарка – источник лишних жиров, калорий. Во время обжаривания разрушаются витамины, образуются канцерогены, которые возбуждают ЦНС.
- Мясо, рыбу употребляют только отварными (1-2 раза/неделю можно запекать в духовке, обернув фольгой).
- Фрукты, овощи как можно больше едят сырыми или отваривают, готовят на пару. Продукты с высоким содержанием грубой клетчатки предварительно измельчают, а затем разваривают.
- Полезно ежедневно употреблять чеснок (если нет заболеваний органов ЖКТ), ростки овса, люцерны, пшеницы, семена льна, кунжута. Они выводят плохой холестерин, токсины, поддерживают эластичность сосудов, работу кишечника.
- Питание дробное – 5 раз/день небольшими порциями. Горячее, холодное исключаются.
Овощи, фрукты, растительные масла, рыба, творог – составляют 60% основного рациона. Они содержат много аскорбиновой, линолевой кислоты, витамина В, пищевых волокон, калия, магния. Эти микроэлементы выводят холестерин, замедляют атеросклероз, поддерживают работу сердца.

Виды диеты
У стола 10с есть два варианта, отличающиеся калорийностью ежедневного меню.
Вариант №1 – диета для людей с нормальным весом:
- белки в пределах физиологической нормы – 100 г (50% животного, 50% растительного происхождения);
- жиры – 80 г (65% животного, 35% растительного происхождения);
- углеводы – 400 г из них сахара 50 г;
- вода – 1,2 л.
Пищевая ценность 2500 ккал/сутки.
Вариант №2 – диета для людей, страдающих ожирением:
- белки 80 г (соотношение такое же, как в варианте №1);
- жиры – 70 г (55% животного, 45% растительного происхождения);
- углеводы – 300 г (сахар исключают, заменяют стевией, сорбитом);
- вода – 1,2 л.
Пищевая ценность 2000 ккал/сутки.
В тяжелых случаях диета при поражении сосудов нижних конечностей дополняется приемом сосудистых препаратов, тромболитиков, статинов. Обязательно – отказ от курения, алкоголя, контроль веса, по возможности увеличение физической активности. Из-за серьезного нарушения кровоснабжения ног появляются судороги, онемение стоп, хромота. Без комплексного лечения развивается гангрена.
Что можно, а что нельзя есть при атеросклерозе
Исследования показали, что главную опасность представляет не холестерин, а отсутствие в еде растительной клетчатки, рафинированных углеводов.
Разрешенные продукты
Ежедневное употребление продуктов, богатых растительной клетчаткой, аминокислотами, снижает холестерин, восстанавливает сосудистый тонус, улучшает кровоснабжение сердечной мышцы, нижних конечностей, головного мозга.

Список разрешенных продуктов:
- любые свежие, отварные овощи, особенно капуста, баклажаны, томаты, морковь, свекла, кабачки;
- зелень: петрушка, укроп, салат, ботва свеклы, моркови, редиса;
- любые свежие ягоды, фрукты;
- рыба: нежирные сорта морской рыбы;
- морепродукты: кальмары, мидии, морская капуста;
- белки яиц, белковые омлеты на пару;
- молочная продукция: молоко, кефир (жирностью до 2,5%), обезжиренный натуральный йогурт, творог;
- крупы: гречка, геркулес, пшено, ячка;
- мучные изделия: ржаной, пшеничный, отрубной, зерновой хлеб, галеты, сухое несладкое печенье, выпечка из отрубного теста без соли с мясом, рыбой, овощами;
- растительные масла: оливковое, подсолнечное, кукурузное;
- сладости: сухофрукты, желе, муссы, смузи, самбуки с заменителем сахара;
- напитки: черный, зеленый чай с молоком или лимоном, кофейные напитки, цикорий, фруктово-овощные соки, компоты, отвары трав, шиповника.
Диета нормализует работу сердца, кровоснабжение внутренних органов через 2-3 месяца.
Частично ограниченные продукты
При атеросклерозе ограничивают продукты животного происхождения. Их употребляют 2-3 раза/неделю:
- нежирные виды мяса: курица, индейка (без кожи), постная телятина, говядина, кролик;
- яичный желток или яйца всмятку;
- масло сливочное;
- изюм, сахар, мед, варенье (если есть лишний вес, исключают полностью);
- белый рис;
- макароны;
- горький шоколад;
- сметана жирностью до 15% (добавляют только в готовые блюда);
- нежирный сыр: тофу, рикотта, фета.
Запрещенные продукты
Полностью исключаются продукты, содержащие быстрые углеводы, транс-жиры, холестерин (больше суточной нормы). Под запрет попадают блюда, увеличивающие нагрузку на пищеварительный тракт, кишечник.

Факт: употребление переработанного мяса увеличивает вероятность развития раковых опухолей.
Запрещаются:
- овощи: щавель, шпинат, редис, редька;
- грибы;
- жирное мясо, рыба, дичь;
- любые виды субпродуктов;
- полуфабрикаты: сосиски, колбасы, пельмени, вареники;
- копчения, маринады, консервы;
- рыбные, мясные, грибные наваристые бульоны;
- жирная молочная продукция;
- кондитерские изделия, сдобная выпечка, мороженое, крем;
- различные соусы, майонез, кетчуп;
- кулинарный жир, спред, маргарин;
- натуральный заварной кофе, крепкий черный чай.
Во время соблюдения диеты можно 1-2 раза/месяц устраивать разгрузочные дни. Наиболее полезны фруктово-овощные. За день съедают 1,5-2 кг овощей, фруктов, ягод в отварном или свежем виде. Однако такое питание противопоказано при сахарном диабете, заболеваниях ЖКТ, почек, печени.
Примерный рацион на день
Важно правильное соотношение белков, жиров, углеводов и сочетание продуктов. Составляя меню, желательно придерживаться следующей схемы:
- Завтрак: углеводы (300-500 ккал). Цель – зарядиться энергией. Фрукты, ягоды, каши, сок.
- Обед: белки/жиры/углеводы (800-1000 ккал). Цель – насытить организм питательными веществами. Мясо, рыба, овощи, горячий чай.
- Ужин: углеводы, белки (300-500 ккал). Цель – восстановить силы, потраченные за день. Рыба, творог, овощи или крупы.
- Перекусы: углеводы, белки (100-200 ккал). Цель – не допустить чувства голода, переедания за обедом, ужином. Фрукты, овощи, цельнозерновой хлеб, галеты, соки.
В течение дня выпивают 1,2 л воды. 1-2 стакана утром натощак. Остальное количество за полчаса до обеда, полдника, ужина. Перед сном можно выпить стакан кефира. Это улучшает работу пищеварительного тракта, избавляет от чувства голода.
Примерное меню на неделю
Диета облегчает нагрузку на сердце, улучшает ток крови. Обеспечивает ткани, органы кислородом, питательными веществами, снижает риск появления опасных осложнений на 30%.
Понедельник:
- завтрак – геркулес на воде, черный или зеленый чай;
- ланч – яблоко, горсть орехов, отвар шиповника;
- обед – постный борщ, отварная куриная грудка, салат из моркови и капусты, горячий чай;
- полдник – йогурт, сок;
- ужин – картофель, рыба, морская капуста.
Вторник:
- завтрак – творог, сухофрукты, кофейный напиток;
- ланч – фруктово-ягодное смузи, ромашковый чай;
- обед – овощной суп, мясные тефтели, отварная свекла с чесноком, компот;
- полдник – творожная запеканка, сок;
- ужин – морковное пюре, запеченная куриная грудка, кисель;
Среда:
- завтрак – паровой омлет, геркулесовая каша, имбирный напиток;
- ланч – фруктовый салат;
- обед – щи из свежей капусты, отварная рыба, кабачки, компот;
- полдник – йогурт, напиток из цикория;
- ужин – ячка, тефтели из кролика, чай.
Четверг:
- завтрак – творожный пудинг, кофе с молоком;
- ланч – свежая морковь, овощной сок;
- обед – постный рассольник, рыба, запеченная с томатами, зеленью, компот;
- полдник – отвар шиповника, галеты;
- ужин – паровые ленивые голубцы, морковный салат, кисель.
Пятница:
- завтрак – овсянка на молоке, цикорий;
- ланч – запеченные яблоки, сухофрукты, сок;
- обед – свекольник, отварная телятина, чай;
- полдник – ягодный мусс, сок;
- ужин – куриное филе, отварные овощи, чай.
Суббота:
- завтрак – творог с ягодами, фруктами, кофе с молоком;
- ланч – орехи, сок;
- обед – постный борщ, котлеты на пару, чай;
- полдник – запеканка, компот;
- ужин – мясное суфле, салат из свежих овощей, чай.
Воскресенье:
- завтрак – пшенная каша, цикорий;
- ланч – фрукты, сок;
- обед – овощная запеканка, отварная рыба;
- полдник – кисель, сухое печенье;
- ужин – паровые тефтели, салат из свеклы и моркови.
Питание обеспечивает ежедневное поступление жирных кислот омега-3. Они поддерживают высокий уровень ЛПВП, что очень важно для снижения холестерина.
Принципов диетического питания желательно придерживаться постоянно. Здоровый рацион – основная терапия болезни, ее эффективная профилактика.

Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: Февраль 1, 2020
Энциклопедия / Заболевания / Сердце и сосуды / Атеросклероз
Научный редактор: Строкина О.А., терапевт, врач функциональной диагностики. Практический стаж с 2015 года.
Сентябрь, 2018.
Атеросклероз — заболевание, поражающее артериальные сосуды (артерии) по всему организму. При атеросклерозе во внутренней оболочке артериальных сосудов формируются очаги жировых, главным образом холестериновых, отложений, что вызывает сужение просвета сосудов вплоть до их полной закупорки.
При длительной, медленно нарастающей закупорке проявления атеросклероза определяет степень недостаточности кровоснабжения органа, питаемого пораженной артерией. При нарушении целостности атеросклеротической бляшки возможна быстрая закупорка просвета артерии тромбом и/или содержимым распавшейся жировой бляшки, что ведет к образованию очагов омертвения органа или части тела, расположенных в бассейне пораженной артерии. Наиболее подвержены атеросклеротическому повреждению область сонной артерии, артерии сердца и брюшной отдел аорты.
Атеросклероз — основа развития сердечно-сосудистых заболеваний — главной причины преждевременной смерти людей во всем мире.
Факторы риска, повышающие вероятность атеросклероза:
- Курение, вне зависимости от количества сигарет;
- Возраст мужчин старше 40 лет, женщин старше 50 лет или с ранней менопаузой;
- Сахарный диабет II типа;
- Артериальная гипертензия (давление больше либо равно 140/90 мм рт. ст.) или постоянный прием антигипертензивных препаратов;
- Абдоминальное ожирение (окружность талии у мужчин ≥94 см у женщин ≥88 или индекс массы тела ≥30 кг/м2);
- Семейная гиперлипидемия (нарушение жирового баланса в крови);
- Раннее начало ишемической болезни сердца у ближних родственников (инфаркт или нестабильная стенокардия у мужчин младше 55 лет, у женщин старше 65 лет);
- Хроническое заболевание почек.
Симптомы заболевания варьируются в зависимости от преимущественной локализации и распространенности атеросклероза и в большинстве случаев определяются симптомами и последствиями нарушения кровоснабжения ткани или органа.
Само по себе атеросклеротическое поражение артерий снижает их эластичность и повышает сосудистое сопротивление току крови. Таким образом этот патологический процесс является основой артериальной гипертензии.
Симптомы атеросклероза грудной аорты и ее ветвей:
- Боль в области грудины (длительностью до нескольких часов или суток, периодически ослабевает и усиливается);
- Затруднения при глотании вследствие сдавления пищевода;
- Охриплость голоса вследствие сдавления возвратного гортанного нерва;
- Постепенно нарастающая артериальная гипертензия;
- Линейные кальцинаты в стенках дуги аорты на рентгенограммах (в боковой проекции) — наиболее доказательный, хотя и поздний диагностический признак.
Симптомы атеросклероза брюшной аорты и ее ветвей:
- Боли в животе различной локализации;
- Линейные кальцинаты в области бифуркации аорты на рентгенограмме;
- Перемежающаяся хромота;
- Нарушение чувствительности и движения в обеих ногах;
- Побледнение кожных покровов;
- Импотенция;
- Возможно возникновение гангрены конечности.
Когда поражаются сердечные, почечные, кишечные, сонные (питающие мозг) артерии, происходит нарушение функции соответствующих жизненно-важных органов:
- Атеросклероз коронарных артерий (сосудов, кровоснабжающих сердце) является главной причиной развития ишемической болезни сердца, (стенокардии, инфаркта), аритмий.
- При атеросклерозе сосудов нижних конечностей отмечается их похолодание, онемение, боли (в том числе, перемежающаяся хромота – боль при ходьбе, проходящая в покое), судороги (чаще в ночное время). В случае выраженных нарушений возможно развитие трофических язв стоп, голеней.
- При атеросклерозе сосудов головного мозга появляются головокружение, шум в ушах или голове, снижение памяти, внимания, вплоть до деменции (чаще в старческом возрасте). Самым тяжелым осложнением при церебральном атеросклерозе является ишемический инсульт.
- Атеросклероз брюшной части аорты и отходящих от нее сосудов может приводить к нарушению функции внутренних органов. Клиника сопровождается болями различной интенсивности в зависимости от степени поражения сосудов. Органы подвергаются ишемии (в них нарушается кровообращение), что может привести к некрозу и разрушению ткани. Пострадать может любой орган. Импотенция также нередкий симптом.
Атеросклероз – это системное заболевание: как правило, в той или иной степени поражаются многие сосуды.
В первую очередь врач расспрашивает пациента о его жалобах, как развивались симптомы, какие были заболевания у человека и его родственников. Особое внимание уделяется осмотру. В зависимости от полученных данных врач выбирает необходимые методы диагностики
- УЗИ сосудов шеи и головы. Поскольку сонные артерии наиболее близко расположены к поверхности кожи, они являются наиболее удобными в плане обследования. В ходе исследования врач видит наличие или отсутствие изменений в сосудах, их характер и степень поражения. Это могут быть утолщение внутреннего слоя стенки артерии или атеросклеротические бляшки на различных этапах их развития. На основании этих данных можно косвенно судить также о наличии атеросклеротического поражения других органов. Проще говоря, если в сонных артериях по УЗИ обнаруживается большое количество атеросклеротических бляшек, то велика вероятность, что они есть и в сосудах сердца, почек.
- УЗИ артерий нижних конечностей. Благодаря их исследованию можно вычислить два важнейших показателя атеросклеротического процесса в организме — лодыжечно-плечевой индекс (соотношение артериального давления на руке и ноге) и скорость пульсовой волны. Он позволяет оценить наличие и степень поражения сосудов.
По диагностике остальных сосудов судить крайне сложно, так как их визуализация сильно затруднена.
Другим широко доступным методом исследования для определения риска развития атеросклероза является:
- биохимический анализ крови:
- уровни общего холестерина крови (ОХ),
- холестерина липопротеидов высокой (ЛПВП) и низкой плотности (ЛПНП), триглицеридов (ТГ) могут косвенно указать на наличие атеросклероза.
К так называемому «плохому» холестерину относятся ЛПНП, ТГ; «хороший» — ЛПВП. Целевые показатели липидов определяются в зависимости от суммарного сердечно-сосудистого риска, т.е. пациент без сопутствующих заболеваний может иметь более высокий уровень ЛПНП и ТГ без риска осложнений, чем пациент с сопутствующей патологией. Определить риск возникновения осложнений и необходимость медикаментозного лечения может только врач.
Реже используются такие методы как ангиография (например, коронарография при ишемической болезни сердца), радионуклидные методы.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением атеросклероза занимается, в первую очередь врач-терапевт.
В зависимости от уровня липидов и суммарного сердечно-сосудистого риска врач назначит тот или иной метод борьбы с атеросклерозом: изменение образа жизни или медикаментозное лечение.
Модификация образа жизни —
включает:
- отказ от курения;
- регулярные аэробные умеренные физические нагрузки (ходьба, плавание, аэробика, теннис и т.п.). Достоверно известно, что они снижают уровень триглицеридов и повышают липопротеиды высокой плотности (“хороший” холестерин). Нагрузки должны быть 3-4 раза в неделю по 30-40 минут и иметь хорошую переносимость;
- диета для нормализации уровня холестерина и снижения массы тела:
- ограничение потребления жиров до 35% от общего калорийной ценности пищи (у пациентов с сопутствующими заболеваниями, например с ИБС или семейной гиперлипидемией процент снижается до 10 и 7% соответственно);
- простые углеводы (хлебобулочные изделия, сахар и т.д.) стоит заменить на сложные (бобовые, фрукты, орехи, злаки);
- также не следует забывать и об общих правилах диеты: ограничение соли до 5 г в сутки, употребление свежих фруктов и овощей более 5 порций в день, употребление рыбы, богатой полиненасыщенными жирными кислотами (палтус, скумбрия, лосось) 2-3 раза в неделю;
- ограничение приема алкоголя (возможно потребление сухого красного вина до 100 мл в день, но не более);
- необходимо по мере возможности избегать физических и психических перегрузок.
Медикаментозная терапия атеросклероза —
должна подбираться специалистом после обследования, с учетом противопоказаний и сопутствующих заболеваний.
Стандартом лечения являются статины, т.к. помимо снижения уровня атерогенных липидов они обладают важным свойством: стабилизируют атеросклеротическую бляшку (они препятствуют ее изъязвлению и тромбозу сосуда).
Чаще всего используются:
Среди последних разработок выделяется препарат, который препятствует всасыванию холестерина в кишечнике — Эзетемиб, Эзетрол.
Также применяются фибраты, например фенофибрат (Трайкор), показанием для их приема является повышение ЛПНП и ТГ.
Другие препараты для лечения атеросклероза:
- витамины А, С, Е; Омакор (препарат полиненасыщенных жирных кислот),
- никотиновая кислота в высоких дозах.
Кроме того, для лечения атеросклероза и нарушений липидного обмена используются секвестранты желчных кислот — холестирамин, колестипол. Они связывают производные холестерина в кишечнике и выводят их с фекалиями. Однако сегодня ни один из препаратов не зарегистрирован в России.
Прогноз при атеросклерозе определить сложно. Трудоспособность зависит от функциональной сохранности органов и систем с пораженными артериями, а также от наличия сопутствующей патологии, которая может внести свои коррективы в лечение. Устранение факторов риска и повышение культурного уровня населения (как показывает опыт США) могут существенно снизить показатели смертности.
Источники:
- Российское кардиологическое общество. Национальное общество по изучению Атеросклероза. Российское общество кардиосоматической реабилитации и вторичной профилактики. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. — Российские клинические рекомендации, V пересмотр, Москва. 2012 год.
- Европейское общество кардиологов. Европейское общество атеросклероза. Рекомендации по диагностике и лечению дислипидемий. — Российский кардиологический журнал №5 (145), 2017.
Источник: diagnos.ru


