Атеросклероз почечных артерий моча
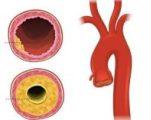
Атеросклероз почечных артерий – это болезнь, при которой происходит закупорка сосудов холестериновыми бляшками. При этом существенно нарушает кровоток, в результате чего почки плохо функционируют, а стенки сосудов теряют свою эластичность и истончаются, что может стать причиной разрыва.
Провокатором развития атеросклероза является нарушение обмена липидов и липопротеиновых комплексов. Это становится причиной изменения структурного строения пласта плоских клеток, выстилающих сосуды. Болезнь развивается постепенно, при этом формируются холестериновые бляшки, которые закрывают просвет.
На поздних стадиях бляшка может кальцинироваться, создавая благоприятные условия для формирования тромбов.
Факторы, влияющие на развитие атеросклероза
В большинстве случаев атеросклероз сосудов почек развивается у людей, возраст которых более 45 лет. При этом мужчины более предрасположены к недугу, чем женщины.

Основной причиной атеросклероза почек является попадание липидо-холестериновых бляшек из аорты в сосуды мочеполовой системы. Появлению недуга способствуют:
- Врожденные патологии почек.
- Нарушение свертываемости крови.
- Воспалительный процесс, который локализуется в области почек.
- Эндокринные заболевания, в частности сахарный диабет или нарушение количества половых гормонов.
- Избыточная масса тела.
- Артериальная гипертензия.
- Малоподвижный образ жизни.
- Генетическая предрасположенность.
- Наличие вредных привычек (особенно негативно влияет курение)
- Употребление в пищу большого количества продуктов богатых холестерином.
- Желчнокаменная болезнь.
- Нефротический синдром.
Симптомы заболевания
На начальном этапе атеросклероз себя никак не выявляет, его можно определить только в ходе обследования.
В дальнейшем развиваются следующие симптомы:

- Повышение артериального давления. Причиной этого становится сужение просвета сосудов, ухудшение кровотока, увеличение выработки ренина и гипоксия тканей.
- В моче появляется белок.
- Затем возникает болевые ощущения, которые локализуются в области спины и живота. От почечной колики их отличает то, что боль не отдает в области паха.
- В некоторых случаях возникает тошнота и рвота.
- Болевые ощущения могут сопровождаться повышение температуры тела.
- В дальнейшем происходит гибель функциональных клеток почек, в результате чего выработка и отток мочи нарушается.
- Моча может напоминать по цвету мясные помои.
- У пациента возникает слабость, головокружение, зуд кожных покровов, тошнота или рвота.
- Артериальное давление повышается до высоких цифр, появляются отеки, нарушение зрения, приступы стенокардии, сильные головные боли.
- В дальнейшем почки перестают выполнять свою функцию, и возникает почечная недостаточность.
Развитие артериальной гипертензии сопровождается цефалгией, тяжестью в области глазных яблок, головокружением, раздражительностью, нарушением сна.
В том случае если произошел разрыв аневризмы почечной артерии, у пациента появляется резкая нарастающая боль в боку или в спине, возникает бледность кожных покровов, учащается сердцебиение. Артериальное давление падает, и человек теряет сознание.
Возможные последствия
При атеросклеротическом поражении почечных артерий и нарушении кровообращения может развиваться вазоренальная гипертензия. Это одна из форм заболевания, которая практически не поддается лечению даже наиболее эффективными современными препаратами. Болезнь быстро прогрессирует и может стать причиной инфаркта или инсульта.
В некоторых случаях возникает аневризма (патологическое увеличение одного участка артерии). При ее разрыве развивается геморрагический шок и острая потеря крови. В 70% случаев пациент умирает до попадания в больницу. Спасти жизнь может только срочное хирургическое вмешательство.
Наличие стенозов и нарушение кровотока может стать причиной почечной недостаточности. Это патологическое состояние, при котором нарушаются функции почек. Они перестают вырабатывать и выводить мочу, в результате чего нарушается водно-солевой баланс. Итогом такого заболевания может стать летальный исход.
Диагностические процедуры
Для диагностики атеросклероза почечных артерий врач проводит опрос, а также назначает следующие анализы:
- Биохимический анализ крови для выявления уровня холестерина, мочевины, креатинина.
- Общий анализ крови.
- Общий анализ мочи.
К инструментальным методам исследования относят:

- Ультразвуковое исследование, при котором определяется структура почек, и выявляются различные патологии.
- Допплерографию почечных сосудов, при этом диагностируются аномалии развития, сужение почечных сосудов, исследуются параметры кровотока.
- Магнитно-резонансную томографию.
Лечебные мероприятия
Для того чтобы избежать тяжелых осложнений атеросклероза и нормализовать работу почек, необходимо комплексное лечение которое включает в себя:
- Применение лекарственных препаратов для понижения уровня холестерина и нормализации давления (при артериальной гипертензии).
- Коррекция питания и избавление от вредных привычек.
- Умеренную физическую активность.
- Операцию, восстанавливающую кровоток в артериях почек.
Диета при атеросклерозе почечных артерий
Главную роль в лечении атеросклероза почечных артерий особенно на ранней стадии заболевания играет диета. Для того чтобы пища хорошо усваивалась, ее принимают часто и небольшими порциями. Предпочтение нужно отдавать отварным продуктам, блюдам, приготовленным на пару и запеченным в духовке. Также необходимо сократить количество соли в рационе.

В меню должны присутствовать овощи, фрукты, нежирное мясо без кожи, морепродукты и молочка. Также можно употреблять каши, хлеб с отрубями, мед и сухофрукты. Пользу для организма приносят растительные масла (оливковое, подсолнечное, кукурузное, льняное).
Для того чтобы уменьшить поступление в организм вредного холестерина, необходимо отказаться от употребления в пищу жареных блюд, жирного мяса, яиц, сливок и сливочного масла. Также из рациона нужно исключить субпродукты, копчености, соленья.
Необходимо пить достаточное количество жидкости в виде чистой негазированной воды, чаев, морсов, компотов. Но злоупотребление напитками может вызвать появление отеков.
При правильном питании организм способен справиться с заболеванием самостоятельно. Но при серьезных проблемах с сосудами необходимо медикаментозное лечение или оперативное вмешательство.
Лечение препаратами
Для того чтобы вылечить атеросклероз почек, используют лекарственные препараты следующих групп:

- Антиагреганты: Клопидогрел, Аспирин, Аспекард, Дипиридамол, Кардиомагнил. Препараты этой группы действуют на этапе сворачивания крови. Они препятствуют образованию тромбов, угнетая процесс склеивания кровяных пластинок. Их применяют раз в сутки перед едой. При употреблении возможно возникновение побочных эффектов в виде тошноты, рвоты, боли в области желудка, изжоги, головокружения.
- Статины: Аторвастатин, Симвастатин, Ловастатин, Флувастатин. Они оказывают влияние на уровень фермента, отвечающего за выработку холестерина. Также лекарства положительно влияют на состояние сосудов, восстанавливают эластичность стенок и оказывают противовоспалительное действие. Применяют препараты из этой группы раз в сутки, в вечерние часы. В качестве побочных эффектов возникает слабость в мышцах, головокружение, тошнота, рвота, аллергические реакции.
- Секвестранты желчных кислот: Холестеринамид, Холестерид. Эти вещества соединяются с желчными кислотами, позволяя быстро выводить их из организма. В результате этого количество холестерина в организме понижается. Принимают такие средства 2 – 3 раза в сутки. В некоторых случаях их комбинируют со статинами. В качестве побочных эффектов может появляться боль в мышцах, тошнота, метеоризм.
- Атигипоксанты: Лестерол, Пробукол. Препараты этой группы понижают уровень холестерина в плазме и предотвращают его всасывание из пищевых продуктов. Такие лекарства применяют дважды в сутки. Обычно они переносятся хорошо, в редких случаях возникают слабость в мышцах, тошнота, рвота, расстройство желудка.
- Фибраты: Гемфиброзил, Бензафибрат. Лекарства этой группы стимулируют выработку фермента, берущего непосредственное участие в расщеплении протеидов низкой плотности. В редких случаях при их применении могут возникать болевые ощущения в мышцах и головокружение.
- Антигипотензивные средства. К категории этих средств относят симпатолитики, адреноблокаторы, вазодиляторы, блокаторы кальциевых каналов, антагонисты рецепторов. Эти препараты позволяют понизить артериальное давление. При их применении могут возникать побочные эффекты в виде аллергических реакций, головокружений, диспепсических явлений.
Лечение народными средствами
Для того чтобы приостановить развитие атеросклероза почечных артерий, используют методы народной медицины:

- Вино со специями. Для лечения заболевания используют только натуральные красные виноградные вина, приготовленные в домашних условия. 150 г напитка подогревают до 60 градусов, добавляют щепотку корицы и половину чайной ложки меда. Выпивают мелкими глотками перед едой. Лечение продолжают не менее 2 месяцев, до тех пор, пока симптомы заболевания не исчезнут.
- Вино с цитрусовыми фруктами. Для того чтобы приготовить лекарство, необходимо взять 2 лимона небольших размеров, 1 большой апельсин, 2 мандарина. Их нужно тщательно вымыть и обдать кипятком. Фрукты нарезают кружочками вместе с цедрой, добавляют 150 г сахара и заливают литром красного натурального вина. Оставляют на сутки при комнатной температуре, затем ставят в холодильник. Принимают ежедневно по 100 мл раз в сутки перед ужином.
- Клевер. 10 г головок клевера заливают 100 мл медицинского спирта и оставляют на неделю в темном месте. Затем настойку процеживают и принимают по 20 капель трижды в сутки на протяжении 3 месяцев.
- Калина. Стакан свежих спелых ягод калины заливают 1 литром воды и кипятят в течение 5 минут. Затем добавляют сахар по вкусу и после остывания помещают отвар в прохладное место. Принимают по 100 мл раз в день.
- Боярышник. 2 г сухих цветов боярышника заливают 200 мл кипятка и дают настояться час. Процеживают и выпивают мелкими глотками. Принимают раз в сутки на протяжении 3 месяцев.
Хирургические методы
В том случае если лечение не начато вовремя, болезнь прогрессирует, появляются дополнительные симптомы, и она существенно влияет на качество жизни пациента, необходимо хирургическое вмешательство. Есть несколько операций, позволяющих улучшить кровоток и расширить сосуды.
Стентирование почечных артерий.
Эту операцию проводят под местной анестезией. В области паха делают надрез артерии. Затем в ее просвет вводят специальный катетер, стент (представляющий собой сетчатую трубку длиной около 2 см и шириной 5 мм) и специальный баллончик. Процедуру проводят под рентгенологическим контролем.

После того, как они достигают зоны сужения, стент в течение минуты раздувается с помощью баллончика и расширяет стенки пораженного сосуда. Через несколько часов после процедуры катетер извлекают, на место пункции накладывают давящую повязку, а пациента переводят в палату.
После операции ему нужно лежать, не сгибая ногу в течение 12 часов. Это поможет избежать появления кровоподтека. Также для скорейшего выведения из организма контрастного вещества, с помощью которого наблюдают за ходом операции больному необходимо выпить 1,5 литра негазированной воды.
Сама процедура установки стента длится около часа. Пациент может испытывать болевые ощущения во время раздувания баллона. В 20% случаев возможен рецидив заболевания в течение полугода после операции.
Шунтирование почечных артерий.
Это полноценное хирургическое вмешательство, проводящееся под общим наркозом. В качестве шунта используются протезы, сделанные из тефлона или дакрона, диаметр которых до 8 мм. С их помощью создается дополнительный путь для тока крови в обход пораженного участка.
Операцию проводят в течение 3 – 4 часов. Реабилитационный период составляет не менее 2 месяцев. Шунты выполняют свою функцию в течение 6 – 7 лет. Они быстрее разрушаются у курильщиков или пациентов, не соблюдающих диету.
Нефрэктомия.
Примерно в 20% случаев, выполнить реконструктивную операцию не удается. В этом случае одну из почек приходится удалять. При атеросклерозе почечной артерии примерно у 63% пациентов это дает положительный результат.
Нельзя проводить хирургическое вмешательство в том случае если есть двухстороннее протяжение поражение сосудов, уменьшение обеих почек или внутреннее кровотечение.
Профилактика
Для того чтобы избежать развития атеросклероза почечных артерий, необходимо:
- Отказаться от курения и употребления алкоголя.
- Правильно питаться.
- Заниматься физкультурой и выполнять длительные прогулки на свежем воздухе.
- Употреблять достаточное количество жидкости.
- Вовремя лечить все болезни почек, не допуская перехода их в хроническую форму.
- Если уровень холестерина в организме повышен, нужно выполнять все предписания врача и вовремя принимать лекарства, позволяющие его понизить.
Если появились симптомы атеросклероза, необходимо обратиться к нефрологу.
Понравилась статья? Поделитесь с друзьями!
Источник

Образование холестериновых бляшек в артериях почек возникает изолированно или является частью системного атеросклероза. Проявляется снижением функциональной активности с развитием гипертензии, почечной недостаточности. Симптоматика может быть скрытой или активно прогрессирующей, вплоть до острой остановки выделения мочи и продуктов обмена веществ с летальным исходом. Для лечения могут быть использованы консервативные методы и оперативное вмешательство.
Причины развития атеросклероза почечных артерий
Факторами, которые способствуют накоплению холестериновых комплексов в почечных артериях, являются:
- возраст, пик заболеваемости отмечается после 65 лет;
- наследственная предрасположенность – чаще бывает у людей с аномальным строением гена, отвечающего за образование ангиотензинпревращающего фермента (АПФ);
- никотиновая зависимость – никотин и смолистые вещества частично выводятся почками, длительное курение нарушает жировой состав крови, приводит к спазму артерий;
- избыточное содержание в рационе продуктов с животными жирами, простыми углеводами, недостаток пищевых волокон;
- малоподвижный образ жизни замедляет кровообращение, в том числе и почечное;
- нарушение обмена веществ при сахарном диабете, метаболическом синдроме, ожирении;
- артериальная гипертензия – под высоким давлением в оболочке сосудов интенсивнее откладываются липиды, а нарушение эластичности артерий и питания почек усиливают гипертонию.
Атеросклеротические изменения стенок сосудов затрудняют движение крови к почкам. Дефицит кислорода и энергетических веществ способствуют постепенному разрушению нефрона – основной структурной единицы почек. Эпителий канальцев отмирает, а на месте функционирующей ткани появляется соединительная, которая потребляет гораздо меньше питательных веществ.
Снижение числа активных нефронов и низкий кровоток ведут к уменьшению фильтрационной способности почек, нарушается очистка организма от продуктов метаболизма. Слабое почечное кровообращение вызывает симптоматическую вазоренальную гипертонию и ускоренное развитие атеросклероза.
Рекомендуем прочитать статью о стенозе почечной артерии. Из нее вы узнаете о причинах и симптомах патологии, опасности стеноза, проведении диагностики и лечения.
А здесь подробнее об атеросклерозе брюшного отдела аорты.
Классификация заболевания
В зависимости от скорости появления симптомов ишемии почек выделены несколько вариантов течения:
- вялотекущий, скрытый – встречается чаще всего, у пациентов на протяжении нескольких лет нет признаков болезни, характерен для пожилых людей;
- быстропрогрессирующий – возникают инфаркты почечной ткани и недостаточность выделительной функции, связан с закупоркой частями разрушающейся бляшки мелких артериальных ветвей;
- острый, молниеносный – бывает при резком прекращении питания обеих или одной работающей почки, может развиться и как итог гипотензивной терапии.
Симптомы патологии
Атеросклероз почечных артерий вызывает ишемическую нефропатию. Это патологическое состояние отличается длительным скрытым периодом, при котором изменения в почках еще обратимы. В это время симптомов болезни, которые привели бы больного к нефрологу, нет.
Когда возникают первые клинические проявления, то артерии оказываются практически не функционирующими, а в самой почке существенно снижено количество нефронов.
Начальными признаками атеросклеротической нефропатии являются:
- снижение мочевыделения днем и возрастание объема мочи ночью;
- общая слабость, вялость, заторможенность;
- отеки на ногах и под глазами, больше по утрам.
По мере гибели почечной ткани нарастают симптомы почечной недостаточности, что сопровождается:
- появлением запаха аммиака изо рта;
- бледностью и зудом кожи;
- пожелтением склер;
- раздражительностью, депрессией;
- неустойчивым стулом;
- постоянной тошнотой;
- снижением аппетита и веса тела;
- нарушением проводимости и сократимости мышц, в том числе и миокарда (аритмия).
В чем опасность состояния
Тяжелая нефропатия приводит к терминальной стадии болезни – почки почти полностью теряют способность фильтровать мочу, ее выделяется не более 50 мл за сутки. Если не перевести пациента на гемодиализ (искусственная почка), то он умирает от накопления в крови токсичных для нервной системы азотистых соединений. При остром нарастании почечной недостаточности возникает коматозное состояние, что также требует немедленной интенсивной терапии.
Помимо этого, закупорка почечной артерии вызывает инфаркт почки, который сопровождается отмиранием части органа, выбросом большого количества сосудосуживающих веществ в кровеносное русло. Осложнениями острой ишемии почечной ткани, значительно повышенного давления могут быть инсульт, инфаркт сердечной мышцы. Распад ткани почки вызывает поступление в кровь продуктов разложения, что проявляется температурой, тяжелой интоксикацией организма.
Смотрите на видео о причинах атеросклероза и его лечении:
Методы диагностики
Скрытые варианты атеросклеротической нефропатии выявить очень сложно, так как они не дают типичной симптоматики, анализы мочи и данные УЗИ также не показывают существенных отклонений от нормы. Поэтому их обнаружение может быть случайным при проведении ангиографии, связанной с сопутствующими патологиями.
При острых проявлениях болезни также нередко возникают диагностические ошибки, зачастую нефротический синдром расценивается как проявление острого гломерулонефрита.
К критериям постановки диагноза ишемической формы поражения почек относятся:
- жалобы на отеки, повышение давления, которое не поддается терапии традиционными препаратами;
- пожилой и старческий возраст;
- наличие стенокардии, облитерирующего атеросклероза нижних конечностей, транзиторных церебральных ишемических атак или перенесенного инсульта, инфаркта миокарда;
- появление белка в моче, незначительного эритроцитоза и лейкоцитоза;
- изменения сосудов глазного дна;
- биохимия крови – повышен холестерин и триглицериды, креатинин;
- проба Зимницкого – снижение суточного выведения мочи, преобладание ночного диуреза;
- проба Реберга – низкая скорость фильтрации клубочков почек;
- УЗИ (на поздней стадии) – сморщенная почка, деформированы лоханки, нет четкой границы между клубочками и канальцами;
- УЗИ с дуплексным сканированием – замедление почечного кровотока;
- экскреторная урография – проводится после определения фильтрационной активности почек, при ишемии отмечается медленное выведение контраста;
- ангиография – наиболее достоверный метод обнаружения изменений в артериях и нарушения притока крови к почечной ткани, помогает отличить ишемическую нефропатию от гломерулонефрита, пиелонефрита;
- биопсия почки – дистрофические изменения, разрастание соединительнотканных волокон.
Лечение атеросклероза почечных артерий
Выбор тактики лечения чаще всего определяется двумя факторами – возможностью коррекции артериальной гипертензии и улучшения выделительной способности почек. При медленно прогрессирующем течении выбирают консервативную терапию в сочетании с воздействием на основные факторы развития атеросклероза. При острой форме или угрозе несрастания уремии проводят операции.
Медикаменты
Назначение лекарственных препаратов обязательно проводится на фоне соблюдения питьевого режима (около 1,5 л воды в сутки), полного отказа от курения и алкоголя, резкого ограничения соли и животных жиров в рационе, при появлении почечной недостаточности снижается доля белковых и калийсодержащих продуктов в меню.
Пациентам рекомендуют медикаменты следующих групп:
- снижающие холестерин крови – Атокор, Вазилип, Симгал, Ловастатин;
- гипотензивные – Лозап, Расилез (давление нужно поддерживать на уровне 140/90 мм рт. ст., резкое снижение ухудшает состояние почек);
- кардиопротекторы – Мексидол, Предуктал.
При развитии недостаточности работы почек больных направляют на гемодиализ, регулируют электролитный состав крови при помощи внутривенного введения солевых растворов, при анемии назначают препараты железа и фолиевой кислоты.
Операция
Для восстановления питания ткани почек требуется проведение эндартерэктомии. В ходе этой операции удаляют атеросклеротическую бляшку вместе с частью внутреннего слоя артерии. Также может быть использовано баллонное расширение и установка металлического каркаса – стента или протеза в почечную артерию.
Иногда операцию протезирования сосуда совмещают с шунтированием почки – наложением дополнительного соединения с аортой. В качестве шунта может быть использована большая подкожная вена или синтетическая трубка.
Если размер почки менее 8 см, а у больного имеется прогрессирующая артериальная гипертензия, то прибегают к удалению (нефрэктомии) при сохранности парного органа. В этом случае при необходимости одновременно может быть проведена операция на сосудах второй почки – реваскуляризация одним из способов.
Прогноз
Последствия атеросклероза почек полностью зависят от того, на какой стадии выявлено заболевание и начато лечение. Большое значение для остановки прогрессирования нефропатии имеет отказ от вредных привычек и соблюдение рекомендаций по питанию и приему медикаментов. Критериями благоприятного исхода являются:
- размер почки более 9 см;
- отсутствие распространенного гломерулосклероза (по результатам биопсии);
- проходимость артерии за зоной сужения;
- наличие почечного кровотока (по данным ангиографии).
Значительно хуже прогноз при появлении хронической почечной недостаточности. Это требует постоялого проведения гемодиализа, который только дает симптоматическое облегчение состояния, но не замедляет прогрессирование нарушений работы почек.
Рекомендуем прочитать статью о почечной гипертонии. Из нее вы узнаете об опасности заболевания, диагностике патологии и методах лечения.
А здесь подробнее об обследовании при атеросклерозе.
Атеросклероз почечных артерий появляется при наличии у пациента факторов риска – курение, избыток холестерина крови, гипертензия, сахарный диабет, повышенный вес тела. Ишемия почек часто бывает у пожилых пациентов как проявление системного поражения артерий. Проявления достаточно долго отсутствуют, а возникновение симптомов бывает при необратимых изменениях в почках.
Признаки болезни – отечный синдром, устойчивое повышение давления, снижение выделения продуктов обмена веществ из организма (зуд кожи, тошнота, резкая слабость). Обнаружить заболевание можно при ангиографии или УЗИ с допплерографией. Для лечения показана медикаментозная терапия и операция по восстановлению кровотока почек.
Источник