Атеросклероз коронарных артерий стенокардия 2


Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: baranova@cardioplanet.ru
Нередко в медицинской карте пациента диагноз «атеросклероз» соседствует с диагнозом «стенокардия». Сердечники «со стажем» прекрасно понимают, что это значит. А для тех, у кого проблемы с сердцем возникли недавно, такое сочетание иногда звучит странно: как связан повышенный уровень холестерина в крови с изматывающими болями за грудиной? В заботе о здоровье они пытаются выяснить, чем отличается стенокардия от атеросклероза и отчего эти патологии нередко проявляются одновременно.
Суть и последствия атеросклероза
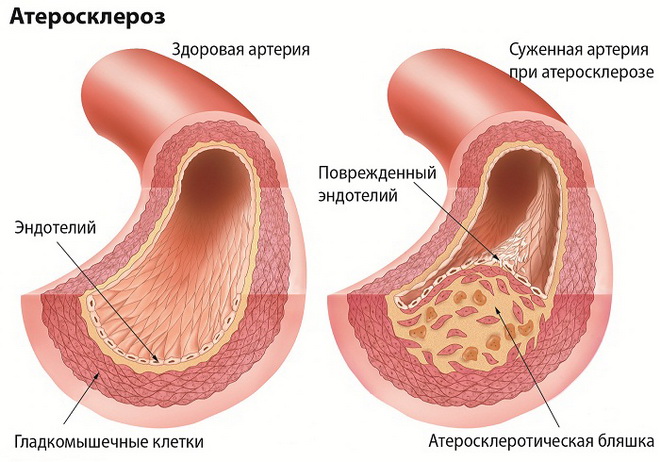
Атеросклероз – распространенная патология, вызванная отложением жироподобных веществ на внутренней оболочке крупных и средних кровеносных сосудов и прорастанием в их стенки соединительной ткани. Атеросклероз проявляется:
- суживанием прохода артерий;
- повышением плотности стенок сосудов;
- снижением эластичности артерий;
- аневризмой (выпячиванием) сосудов.
Большую роль в развитии атеросклероза играет дисбаланс концентрации липопротеидов в крови, одни из которых «доставляют» холестерин к стенкам сосудов, другие этому процессу препятствуют. Вызвать подобную диспропорцию может продолжительное употребление пищи с избыточным содержанием животных жиров. Прогрессированию атеросклероза способствуют:
- повышенное давление;
- чрезмерная масса тела;
- гиподинамия;
- табакокурение.
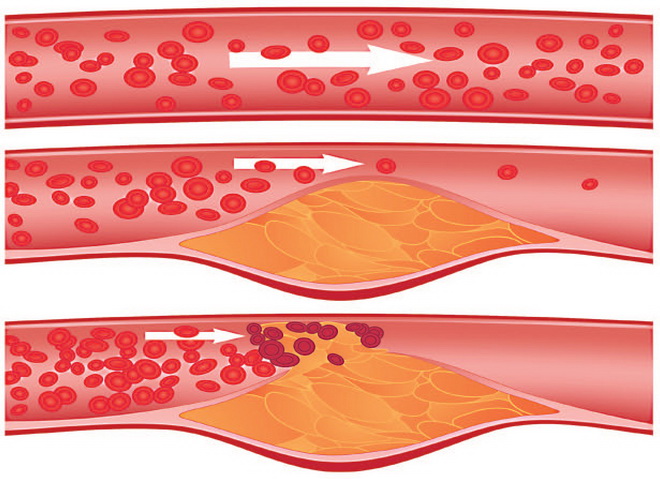
Изначальные проявления атеросклероза – жировые пятна на стенках аорты, обычно в грудном отделе. Некоторые из них со временем рассасываются. Оставшиеся пятна жира разрастаются, постепенно превращаясь в выпуклые бляшки. Со временем бляшки уплотняются и уменьшают проход сосуда (стеноз), порой перекрывая его полностью.
Пораженные сосуды могут травмироваться липидным отложением и разорваться. В этом случае кровоизлияние приподнимет бляшку, еще более сужая проход артерии. Если достаточного количества крови не получает сама атеросклеротическая бляшка, ее содержимое может частично подвергнуться некрозу, образовав кашицеподобный детрит. При множественных некрозах развивается атероматоз.
Иногда из-за дефицита крови поверхность холестериновой бляшки покрывается язвами, способствуя слущиванию внутренней поверхности (эндотелия) пораженного сосуда. Тромбоциты крови, «игнорирующие» неповрежденную часть стенки артерии, оседают в зоне без эндотелия, провоцируя тромбообразование и увеличивая сужение сосуда.
Симптоматика атеросклероза зависит от локализации холестериновых отложений. Поражение венечных артерий ведет к развитию ишемии сердца, которая проявляется аритмиями, нарушениями сердечной проводимости, стенокардией, инфарктом. Атероматоз и выраженный атеросклероз аорты нередко способствует развитию ее аневризмы с признаками сдавливания соседних органов. Со временем может произойти расслоение и разрыв аорты.
Возможные последствия атеросклероза других сосудов:
- головного мозга – изменения личности, инсульт;
- брюшной полости – тромбоз, некроз участка кишки (кишечная непроходимость);
- почек – тромбоз или стеноз;
- нижних конечностей – окклюзия, облитерация.
Специфика стенокардии
Стенокардия, она же грудная жаба, – не отдельная патология, это признак ишемии, возникновение которой чаще всего провоцирует прогрессирующий атеросклероз сердечных артерий. Если коронарные сосуды поражены холестериновыми бляшками, при психоэмоциональных или физических перегрузках сердце испытывает дефицит кислорода. Со временем ишемия способна вызвать развитие грудной жабы и инфаркта.
Стенокардия обычно сопровождается приступами выраженных болей и сдавливанием в районе сердца. Возникновение или усиление болевого синдрома обычно вызывает физическая нагрузка. Нередко боль иррадиирует в левую часть тела и в шею, значительно реже – в нижнюю челюсть, верхний отдел живота, правую часть тела. Приступ стенокардической боли длится от одной до 15 минут, начинается внезапно, чаще во время ходьбы, при движении по лестнице, после переедания. Обычно боль прекращается после снижения или полного устранения нагрузки. Помогает прием Нитроглицерина.
На развитие грудной жабы влияют многие факторы. К неустранимым относят:
- пол;
- возраст;
- наследственную предрасположенность.

Факторы риска, поддающиеся воздействию:
- табакокурение, особенно на фоне высокого уровня холестерола в крови;
- диабет;
- психоэмоциональные перегрузки;
- гиподинамия;
- гипертензия;
- высокая свертываемость крови.
Различают несколько видов стенокардии:
- Напряжения:
- стабильная – зависит от величины нагрузки, делится на четыре класса;
- нестабильная – взаимосвязь между нагрузкой и симптомами отсутствует;
- прогрессирующая – приступам характерно нарастание;
- Покоя:
- вазоспастическая (Принцметалла, вариантная) – спазм сосудов при отсутствии поражения сердечных артерий или при поражении одного сосуда. Боли не зависят от физической нагрузки, проявляются чаще ночью. Между приступами пациент ощущает себя хорошо;
- Х-форма – спазм мелких сосудов (капилляров, артериол). Присуща невротикам, чаще – женщинам.
Атеросклероз отличается от стенокардии ровно настолько, насколько причина отличается от следствия.
Ишемическая стенокардия на фоне атеросклероза
Наблюдая за пациентами с ишемией, необходимо выяснить, насколько симптоматика заболевания соответствует тяжести атеросклероза. Связь между изменениями в артериях, снабжающих кровью сердце, и выраженностью симптомов патологии заметна не всегда. Данные коронароангиографических исследований показывают: развитие атеросклероза сердечных артерий обычно выражается:
- учащением стенокардических приступов;
- возрастание выраженности и длительности стенокардических болей;
- понижением способности переносить физические нагрузки.
Развитие ишемии обычно определяется скоростью роста холестериновых бляшек. У одних атеросклероз проявляется в весьма преклонные годы – это следствие естественных процессов старения. У больных, обладающих несколькими факторами риска прогрессирования ишемии, холестериновые бляшки формируются в более молодом возрасте. И скорость развития атеросклероза у них значительно выше.
Установлено: при 75% сужении (стенозе) диаметра одного или нескольких сосудов сердца возрастание кровотока по ним при физической нагрузке невозможно. Если сужение артерии сердца превысило 80% от диаметра прохода, возрастания кровотока по ней не произойдет даже в состоянии покоя. Это обязательно спровоцирует развитие ишемии.
На симптоматику ишемии влияют:
- тяжесть атеросклеротических поражений;
- близость пораженных атеросклерозом сосудов к сердцу;
- площадь сердца, снабжаемая кровью посредством пораженных сосудов.
Чаще болевой синдром локализуется в центре груди, реже – в левой части (плечо, ключица, лопатка). Они могут проявляться только в месте возникновения, но способны иррадиировать в левые конечности, нижнюю челюсть, шею. Длительность болевых ощущений зависит от интенсивности психоэмоциональной или физической нагрузки. Обычно они продолжаются до пяти минут, но могут сохраняться до устранения вызвавших их нагрузок. Проходят сами или после приема Нитроглицерина.
Иногда стенокардия исчезает надолго, даже на несколько лет. Объясняется это компенсацией кровотока по коллатералям – обходным путям. Если атеросклероз сердечных сосудов развивается быстро, коллатерали сформироваться не успевают. Боли в таком случае могут возникать без нагрузок и по ночам. Появление подобных болей свидетельствует о прогрессирующей форме стенокардии. При поражении сосудов задней поверхности сердечной мышцы может появляться боль в верхнем отделе живота, как при патологиях ЖКТ. Обычно это происходит после переедания.
Иногда даже при значительных атеросклеротических нарушениях артерий сердца патология себя не проявляет (безболевая ишемия). В отличие от любой другой формы ишемической болезни, состояние не заставляет пациента насторожиться при перегрузках сердечной мышцы. Латентное течение патологии иногда приводит к скрытому течению инфаркта и внезапной смерти. Безболевая ишемическая болезнь протекает изолированно или в сочетании с классической стенокардией.
Диагностика
При диагностировании атеросклероза и ишемии сердечной мышцы применяют лабораторные методы исследования, позволяющие определить концентрацию в крови:
- общего холестерола;
- «хорошего» холестерола (ЛПВП);
- «плохого» холестерола (ЛПНП);
- триглицеридов (ТГ);
- гемоглобина;
- сахара;
- ферментов аланинаминотрансферазы и аспарагинаминотрансферазы.
Инструментальное диагностирование предусматривает проведение:
- ЭКГ;
- ЭхоКГ;
- нагрузочных проб (тредмио-тест, велоэргометрия);
- коронарографии.
Для диагностики безболевой ишемии и вазоспастической стенокардии показан суточный мониторинг ЭКГ. Загрудинные боли иногда сопутствуют не только грудной жабе, но и другим патологиям. Кроме того, подобные боли иногда провоцируются несколькими причинами одновременно. Под грудную жабу нередко маскируются:
- инфаркт;
- патологии ЖКТ;
- нарушения в области позвоночного столба и грудной клетки;
- легочные болезни.
Для точной постановки диагноза необходима дифференцированная диагностика.
Терапия
При сочетании стенокардии и атеросклероза пытаются устранить причину обеих патологий – высокий уровень холестерола в крови. До проявления фиброзных поражений рост холестериновых бляшек можно предотвратить, соблюдая диету, ограничивающую употребление животных жиров и простых углеводов. Следует употреблять в пищу жиры растительного происхождения.
Если при соблюдении диеты атеросклероз продолжает развиваться, показано медикаментозное лечение. При монотерапии используется никотиновая кислота, понижающая концентрацию триглицеридов и холестерола в крови. Дальнейшее лечение сочетается с терапией ишемии. Если нет противопоказаний, всем пациентам со стенокардией рекомендованы:
- бета-адреноблокаторы (Атенолол, Бисапролол);
- антиагреганты (Клопидогрел, Ацетилсалициловая кислота);
- препараты группы статинов (Симвастатин, Аторвастатин);
- ингибиторы ангиотензинпревращающего фермента (Эналаприл, Лизиноприл).
Антиишемическое лечение призвано понизить выраженность и периодичность стенокардических приступов и предусматривает применение:
- антагонистов кальция (Дилтиазем, Верапамил);
- нитратов (Кардикет, Олигард);
- цитопротекторов (Предуктал).
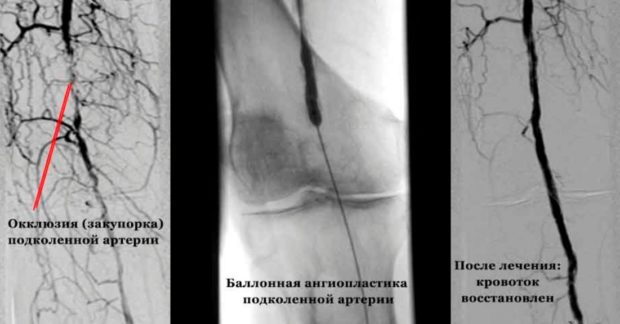
Радикальная терапия атеросклероза показана при серьезном стенозе, закупорке или аневризме крупных сосудов сердца. Если патологическая бляшка локализована в районе устья артерии, обычно удаляют именно ее (эндартериэктомия). При стенозе суженный участок сосуда расширяют при помощи баллончика (баллонная дилатация, чрескожная ангиопластика).
При невозможности чрескожного вмешательства проводят аортокоронарное шунтирование (АКШ). Это хирургическое вмешательство, восстанавливающее ток крови в сосудах сердца путем обхода стенозированного места посредством шунтов. Оперативное вмешательство показано при тяжелой форме стенокардии, выраженном стенозе магистральных артерий сердца и их крупных ответвлений. У четверти больных, перенесших АКШ, через10 лет стенокардия возвращается. При подобных обстоятельствах возможна повторная операция.
Профилактика
В основе мер по предупреждению развития атеросклероза и ишемии сердца лежит здоровый образ жизни, предусматривающий:
- организацию оптимального режима труда и отдыха;
- регулярные занятия физкультурой;
- отказ от вредных привычек;
- ограничение употребления животных жиров и продуктов, содержащих большое количество холестерина;
- контроль за массой тела.
При выраженной симптоматике атеросклероза (прежде всего – при ишемической болезни сердца) у сравнительно молодых пациентов с плохой наследственностью прогноз течения сочетанной стенокардии весьма неблагоприятный – и в плане работоспособности, и в плане качества жизни. Усугубляют ситуацию сопутствующие заболевания, в частности – сахарный диабет и гипертония.
Источник
Заболевание атеросклероз развивается на фоне генетической предрасположенности, некоторых хронических болезней, неправильного образа жизни и плохой экологии. Его опасность — в сложном диагностировании на ранних стадиях, а несвоевременное начало лечения приводит к стенокардии и другим патологиям сердечно-сосудистой системы.
Что такое атеросклероз
Сердце — это мышечный орган, роль которого перекачка крови в систему кровообращения. Кровоснабжение самого сердца осуществляется 2 главными сосудами: коронарными правой и левой артерией. Эпикардиальные сосуды расположены ближе к поверхности, что делает их уязвимыми для атеросклероза и стеноза.
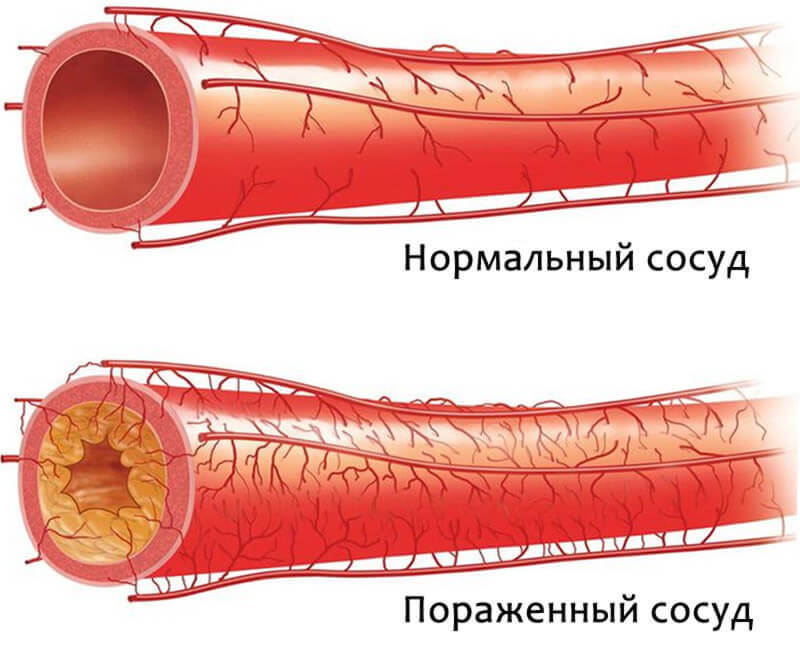
Что такое атеросклероз коронарных артерий — это заболевание, характерной чертой которого является оседание холестериновых бляшек на стенках сосудов сердца. Начинается патология замедления движения крови и появления на внутренней поверхности артерий микротрещин. В эти трещины проникает плохой холестерин. Иммунная система распознает его как инфекцию и направляет в места скопления макрофаги. Они поглощают окисленный холестерин, а вместе белые клетки крови и воспаленные белки образуют бляшку.
Из-за отложения солей кальция бляшки постепенно уплотняются и закрывают просвет сосуда.
Это приводит к нарушению естественного течения крови и нормальной работы внутренних органов. Коронарный атеросклероз возникает при недостаточном кровоснабжении сердечной мышцы.
Самое опасное осложнение болезни — инфаркт. После закупорки сосуда в сердечную мышцу прекращается поступление кислорода. Через 20 минут кислородного голодания начинается отмирание мышечных волокон. Нарушение работы сердца приводит к нарушению кровообращения во всех жизненно важных органах, что может привести к кислородному голоданию, удушью, повреждению головного мозга и остановке сердца.
Еще одно опасное осложнение — стенокардия. Проявляется она болью в области груди, бледностью кожи и нарушением дыхания. В медицине выделяют 2 вида болезни: стенокардия напряжения возникает после физического или эмоционального перенапряжения. Стенокардия покоя дает о себе знать ночью, когда организм расслаблен.
К последствиям атеросклероза относится и аритмия. Связана она с ухудшением проводимости электрических импульсов, которые заставляют сердце биться в нарушенном ритме. Запущенная форма аритмии может привести к отеку легких, сердечной недостаточности и остановке сердца. Реже в результате атеросклероза развивается сердечная недостаточность. Для нее характерно сокращение сердечной активности: орган не способен перекачивать достаточный объем крови, что вызывает в органах и тканях дефицит кислорода. Кислородное голодание становится причиной бессонницы, тахикардии, отечности, болевыми ощущениями в груди и частой одышке.
Степени болезни
Медики выделяют 5 стадий коронаросклероза. Первая — долипидная: начинается постепенное накопление липидной массы и белка на стенках мускулатуры сосудов. Одновременно начинается процесс изменения межклеточных мембран, нарушается выработка коллагена и формируются мягкие тромбы. Мышечная ткань теряет эластичность. Диагностирование заболевания на этой стадии позволит провести безмедикаментозное лечение: врачи назначают диету, полноценных отдых и здоровый образ жизни.
Вторая степень — липидная. Характеризуется она активным ростом соединительной ткани и появления в ней пористых клеток. На уровне физиологии часто сопровождается быстрым набором веса. Третья стадия — липосклероз. Она сопровождается формированием фиброза бляшек, которые начинают прорастать внутрь сосудов.
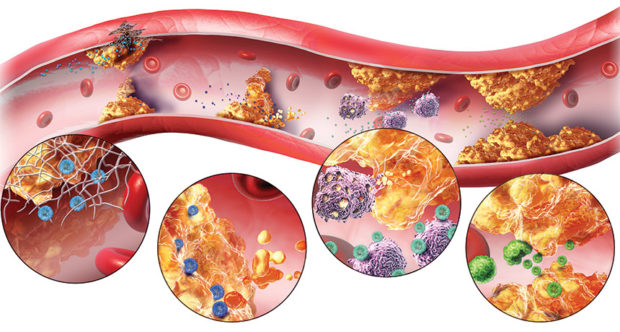
Далее идет атероматоз. Для этой стадии болезни характерно разрушение бляшек и появление холестериновой кислотной жирной массы. Стенки сосудов начинают разрушаться, что сопровождается появлением язв атеросклеротического характера и поражением соединительной ткани. Результат этих процессов — нарушение работы нервной системы, отмирание участков мозга и повышенный риск внутричерепных кровоизлияний.
Последняя стадия — кальцинация. Сопровождается образованием кальциевого налета на бляшках. Сосуды начинают деформироваться и становятся ломкими, что приводит к нарушению работы всей кровеносной системы.
Симптомы заболевания
Первые признаки недуга проявляются у людей старше 45 лет. К ним относятся:
- Сильная и жгучая боль в грудной клетке;
- Частая диарея;
- Головокружения, сопровождающиеся приступами тошноты;
- Одышка даже во время отдыха;
- Затрудненное дыхание, ощущение нехватки кислорода;
- Ощущение тяжести в грудной клетке.
Нехватка кислорода часто приводит к бессоннице из-за отсутствия возможности удобно лечь. Все эти признаки могут маскироваться под симптоматику таких болезней сердца, как стенокардия или под атеросклероз коронарных мозговых сосудов. При коронаросклерозе наблюдаются частые сердечные приступы, перед которыми проявляется один или сразу несколько симптомов. Возникать они могут в любое время, но обычно с 4 до 10 утра, когда в крови максимальная концентрация адреналина. От стенокардического приступ отличается тем, что во время него не происходит отмирание части волокон сердечной мышцы. При стенокардии симптомы похожи, но боль в области груди возникает во время физических нагрузок и после стрессовых ситуаций.

Симптомы атеросклероза коронарных артерий могут проявляться по одному или сразу несколько. Интенсивность симптомов не зависит от стадии заболевания, как не зависит и частота их проявления.
Причины коронаросклероза
У возникновения и развития заболевания есть внутренние и внешние причины. Ко внутренним относятся:
- Гипертония;
- Повышенный холестерин;
- Нарушение целостности стенок сосудов из-за курения;
- Нарушение нормального движения крови в связи с употреблением алкоголя;
- Нарушение обменных процессов при диабете 1 и 2 вида;
- Замедленные обменные процессы в связи с гипотонией;
- Период менопаузы;
- Ожирение;
- Генетическая предрасположенность.
Ко внешним причинам относят употребление жирной пищи, нездоровый психологический климат, регулярное недосыпание, плохую экологию.
Лечение коронарного атеросклероза
Диагностика болезни
При обращении в больницу врач начинает собирать данные о факторах, способствующих развитию заболевания: образ жизни, рацион, вредные привычки, наличие схожего заболевания у близких родственников. Необходимо установить, когда начались сердечные боли и как часто они проявляются, продолжительность, характер, сопровождается ли боль в сердце слабостью или нарушением сердечного ритма. Обязательно также установить наличие хронических болезней, имеется ли повышение артериального давления и принимает ли пациент лекарственные препараты.
После опроса переходят к физическому осмотру на выявление шумов в сердце, определения веса и АД. Назначают анализ на проверку уровня холестерина в крови.
Аппаратная диагностика атеросклероза коронарных сосудов включает несколько методов. Коронография предусматривает проведение рентгеноконтрастного обследования, которое позволит установить точное место сужения просвета артерий. При проведении мультиспиральной компьютерной томографии в вену вводится контрастное вещество для установления хронического нарушения стенок сосудов. Для обнаружения липидных новообразований используют сцинтиграфию.
УЗИ применяют для измерения патологий в толщине стенок сосудов и выявления участков с нарушенной сократимостью, а также чтобы оценить скорость движения крови при разном давлении. При использовании эхокардиографии устанавливают общий уровень пораженности сосудов и движение крови внутри сердца.
Методы лечения
После постановки диагноза врач определяет метод лечения атеросклероза коронарных артерий. Назначение лекарственной терапии или операционного вмешательства возможно только в комплексе с переменой образа жизни и диетой.
Традиционная терапия
Выбор лекарственных препаратов зависит от стадии атеросклероза коронарных сосудов и наличия сторонних хронических заболеваний. Обычно назначают группу препаратов, состоящую из:
- Статинов для понижения уровня холестерина в крови и липопротеинов пониженной плотности;
- Секвестрантов желчных кислот (они нужны для понижения уровня липопротеидов в крови);
- Фенофибратов (препарат назначается только при очень низком показателе липопротеидов);
- Никотиновой кислоты, которая активирует обменные процессы, уменьшает болевые ощущения и предотвращает дальнейшее накопление холестерина на стенках артерий.
Приоритетная проблема пациента при атеросклероза — это разрыв аорты из-за снижения толщины стенок. Чтобы избежать внутреннего кровоизлияния, обязательно прописывают витамины и лекарства, разжижающие кровь.
Комплекс из витамина В4 и серосодержащей альфа-аминокислоты помогает восстановить работу пораженных органов, снижает периодичность стенокардических приступов и замедляет развитие болезни.
Йодсодержащие препараты назначаются для улучшения состояния иммунной системы. А при гипертонии, сахарном диабете, хронических заболевания печени и сердца назначаются сопутствующие лекарства.
Оперативное лечение
Хирургическое вмешательство применяют только на запущенных стадиях болезни, когда лекарственная терапия не будет иметь эффекта. Основные показания к проведению операции:
- Закупорка просвета кровеносного сосуда более, чем на 70%;
- Наличие нестабильной стенокардии;
- Инфаркт миокарда.
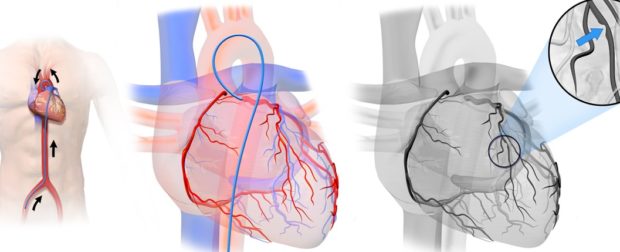
Транслюминальная коронарная ангиопластика — один из видов оперативного лечения, заключается в установлении баллона в артерию. Внутрь баллона подается воздух, который аккуратно расширяет стенки сосудов и восстанавливает нормальное движение крови. Часто проводят и аорто-коронартоное шунтирование. Суть метода — вживление искусственного сосуда, который идет в обход пораженного атеосклеротической бляшкой участка. Коронарное стентирование — это введение в пораженный участок сосуда стента с жестким каркасом.
Диета при атеросклерозе
В послеоперационный период и при назначении медикаментозного лечения важный фактор для выздоровления — соблюдение диеты, постепенное повышение физических нагрузок, отказ от вредных привычек. Главная задача диеты — понижение уровня холестерина в крови и постепенное снижение веса.
Запрещенными становятся:
- Яйца;
- Сливочное масло;
- Сметана;
- Жирные сорта мяса и рыбы;
- Наваристые бульоны;
- Копченые и соленые продукты;
- Жареная пища;
- Фаст-фуд;
- Газированные напитки;
- Алкоголь;
- Острые специи.

Во время составления рациона необходимо придерживаться следующих рекомендаций:
- Включить в питание больше фруктов и свежих овощей;
- Заправлять салаты небольшим количеством оливкового, кунжутного или орехового масла;
- Употреблять больше молочных продуктов пониженной жирности;
- Добавлять к готовым блюдам чеснок;
- Включить в питание морскую нежирную рыбу и морепродукты;
- Заменить конфеты и печенье сухофруктами, медом, домашним вареньем;
- Больше готовить на пару, запекать в духовке или тушить.
Дневной рацион разбивают на 4-5 приемов пищи, последний из которых должен быть за 3-4 часа до сна. Ужинать лучше легкими и простыми блюдами, не содержащими сложных углеводов. Во время диеты важно пить больше жидкости: воды, натуральных соков (особенно полезен морковный, смесь морковного и сельдереевого, свекольный, морковно-апельсиновый), травяных чаев и отваров, компотов. От газированных напитков, крепкого чая и кофе без молока в период лечения и восстановления после болезни лучше отказаться.

Мультифокальный атеросклероз коронарных артерий — заболевание опасное, и при позднем лечении может привести к летальному исходу.
На его фоне развиваются инфаркты и происходит поражение миокарда, стенокардия, кровоизлияния, легочная недостаточность. При выявлении первых симптомов необходимо обратиться к врачу и пройти комплексную диагностику. Лечение болезни на ранних стадиях состоит только в перемене образа жизни и соблюдении постоянной диеты.
Запущенные формы атеросклероза требуют экстренного оперативного вмешательства и несут угрозу жизни пациента. Чтобы избежать развития болезни помимо диеты необходимы посильные физические упражнения: плавание, прогулки на велосипеде и лыжах зимой, йога, восточные или латинские танцы, скандинавская ходьба. Также стоит избегать стрессовых ситуаций, больше отдыхать и следить за своим эмоциональным состоянием.
Источник