Атеросклероз классификация атеросклероз сосудов

Кардиолог
Высшее образование:
Кардиолог
Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
1994-2000
Дополнительное образование:
«Кардиология»
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Контакты: scherbakova@cardioplanet.ru
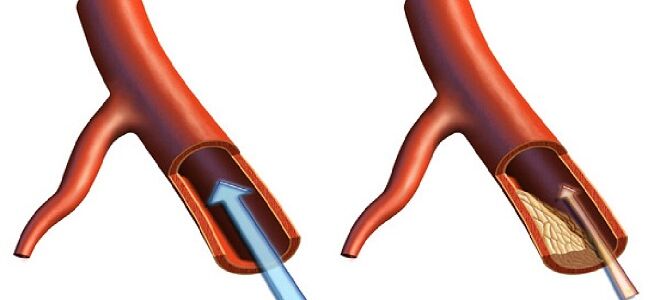
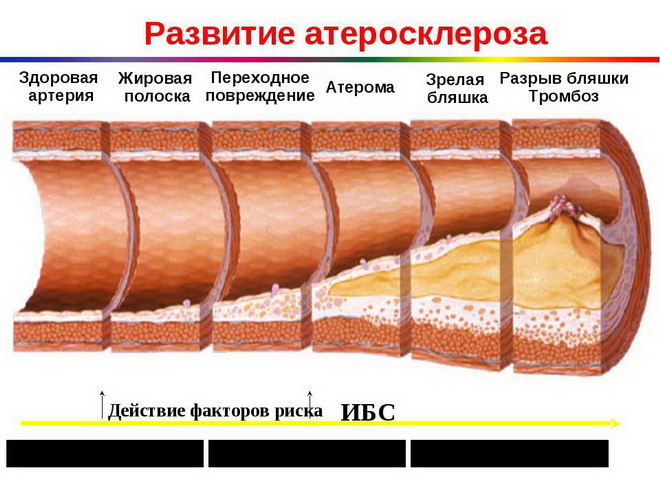
Атеросклеротическое поражение сосудов и связанное с ним нарушение кровообращение стоит на одном из первых мест среди причин смертности. Именно поэтому его изучению и поиску эффективных методов лечения уделяется огромное внимание. Классификация атеросклероза обширна, она касается причин возникновения, течения, стадий и локализации атеросклеротических повреждений.
Классификация атеросклероза по этиологии
Разделение видов атеросклероза по происхождению предложена Всемирной организацией здравоохранения. Она поддержана отечественными кардиологами, сосудистыми хирургами и флебологами.
Гемодинамическая форма
Ее развитие провоцируется повышенным артериальным давлением. Наибольшему риску подвергаются места разветвлений артерий, именно в них происходит повреждение защитного слоя эндотелия сосудов (гликокаликса) под действием гемодинамического давления.
Внутренняя оболочка сосудов (интима) становится проницаемой для липопротеидов. В дальнейшем на этом месте образуется тромб или холестериновая бляшка. Также причиной атеросклероза могут стать тромбоз, варикозная болезнь или тромбофлебит. Еще одна причина – спазмы сосудов.
Метаболическая форма
Эту форму еще называют алиментарной. Атеросклероз развивается в результате нарушения углеводного или жирового обмена. Это происходит при неправильном и несбалансированном питании или в результате недостатка минеральных веществ в пище.
Сюда же относят атеросклероз, вызванный аутоиммунными нарушениями – гипофункцией щитовидной железы, сахарным диабетом или снижением уровня половых гормонов.
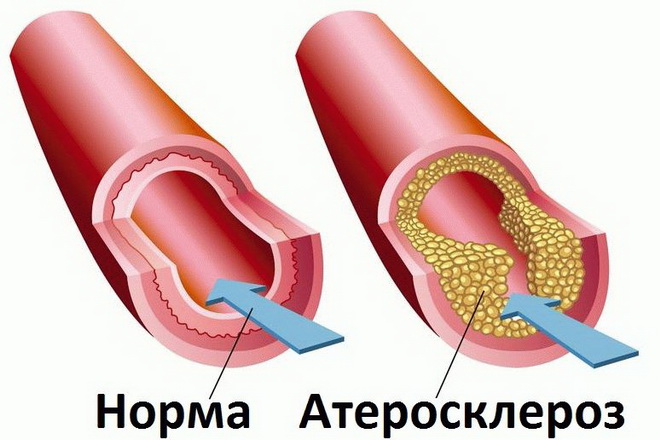
Смешанная форма
Соединение гемодинамических и метаболических причин атеросклероза вызывают смешанную форму заболевания. Процессы, провоцирующие атеросклероз, напоминают замкнутый круг. Сформировавшиеся тромбы приводят к нарушению кровообращения и негативно влияют на обмен веществ.
В свою очередь неправильный жировой метаболизм приводит к повышению свертываемости крови и, как следствие, провоцирует образование тромбов. На внутренней оболочке сосудов начинают образовываться жировые полоски и пятна – предвестники будущих атеросклеротических бляшек. Но жировые пятна – это еще не заболевание, на этом этапе состояние хорошо поддается коррекции при условии раннего выявления.
Виды атеросклероза по локализации
Еще одна классификация разделяет атеросклероз по месту расположения повреждений:
- коронарный атеросклероз (затрагивает сосуды сердца);
- церебральный (поражает мозговые артерии);
- облитерирующий склероз нижних конечностей;
- поражение аорты;
- атеросклероз почечных артерий;
- атеросклероз брахиоцефальных артерий;
- мультифокальный атеросклероз.
Каждый из них имеет свою симптоматику, прогноз и течение.
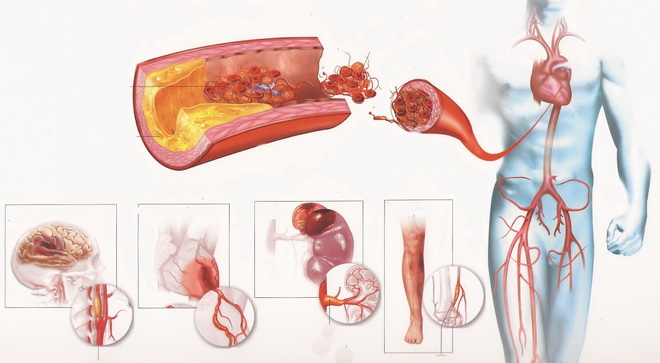
Атеросклероз коронарных артерий
Атеросклеротическое поражение сосудов сердца характеризуется продолжительным латентным (скрытым) течением. От начала формирования до развития «полноценной» атеросклеротической бляшки может пройти не один год.
Симптомы могут проявиться, когда кровоток в них нарушается настолько ощутимо, что развивается ишемия сердца. Она сопровождается стенокардическими приступами, аритмиями, отеком ног. Снижается функция левого желудочка сердца, нарастает масса тела. Самое тяжелое последствие — инфаркт миокарда.
Атеросклероз артерий мозга
Церебральный атеросклероз делят на стадии (или степени поражения):
- начальная, когда симптомы проявляются только под действием провоцирующих факторов, а нарушения носят функциональный характер;
- на второй стадии к функциональным нарушениям присоединяются морфологические, а проявления заболевания становятся более стойкими;
- третья степень характеризуется ишемическими атаками, приводящими к некрозу отдельных участков мозга и утрате их функций.
Среди основных симптомов – эмоциональная нестабильность, ухудшение сна, снижение памяти и интеллектуальных способностей. В результате микроинсультов могут развиваться парезы и параличи.
Атеросклероз сосудов ног
Главными провоцирующими фактором в развитии склеротического поражения сосудов ног являются варикоз и сахарный диабет. Холестериновыми бляшками перекрывается просвет бедренной артерии. На начальной стадии присутствуют такие симптомы как онемение и озноб в нижних конечностях. Далее присоединяется перемежающаяся хромота.
По мере развития облитерирующего атеросклероза меняется цвет стоп – они становятся бледными. Постепенно прекращается рост волос на пораженной ноге, замедляется рост ногтей. На последней стадии появляются участки некроза. Самое тяжелое последствие – гангрена.
Поражение аорты
Аорта – самый крупный и в то же время самый уязвимый для атеросклероза сосуд в человеческом организме.
Атеросклероз грудного отдела
В грудном отделе аорты присутствует больше всего повреждающих факторов – патогенных микроорганизмов и вирусов, разрушающих эндотелий. Здесь больше всего жировых отложений, из которых формируются атеросклеротические бляшки.
Из-за большого диаметра сосуда клинические проявления атеросклероза наступают в основном в пожилом возрасте, когда артерия теряет эластичность и уплотняется из-за отложений кальция. В зависимости от места, в котором перекрывается просвет грудного отдела аорты, страдает сердце или головной мозг. Соответственно проявляются и симптомы.
Атеросклероз брюшного отдела
В брюшном отделе аорта разделяется на две крупных артерии. Место разветвления — это «любимый» район атеросклеротических отложений. При окклюзии бляшками брыжеечных артерий происходит нарушение кровоснабжения кишечника и органов малого таза.
Первые симптомы – это переменная «блуждающая» боль вокруг пупка, потеря веса и постоянное вздутие живота и запоры. Ишемия кишечника сопровождается интенсивными болями, постепенно нарастающим отравлением организма, напряжением брюшных мышц и обильной рвотой.
Нарушение питания половых органов вызывает бесплодие, у мужчин – проблемы с половой жизнью. Атеросклероз брюшного отдела чреват гангреной кишечника, кишечной непроходимостью и кровотечениями.
Атеросклероз сосудов почек
На первом этапе развития атеросклероза в почечных артериях появляются жировые пятна, превращающиеся затем в фиброзные бляшки. Эти стадии протекают без явно выраженных симптомов. Бляшки постепенно обрастают соединительной тканью, перекрывая просвет сосудов. И только тогда начинают проявляться признаки поражения.
Одним из самых грозных последствий склероза почечных артерий является вазоренальная гипертония. Она быстро минует 1 степень, принимая течение средней тяжести со стабильно повышенным артериальным давлением.
Если патологическим процессом захвачены обе артерии, гипертония приобретает злокачественный характер. К высоким цифрам давления присоединяются проблемы с мочеиспусканием, слабость и постоянные головные боли. Может болеть поясница и живот.
Атеросклероз брахиоцефальных артерий (БЦА)
Брахиоцефальный ствол – это группа сосудов, кровоснабжающих головной мозг и плечевой пояс. Сюда входит в частности сонная, подключичная и позвоночная артерии. Атеросклероз БЦА по распространенности занимает одно из лидирующих мест среди всех атеросклеротических поражений.
Различают два вида склероза БЦА:
- нестенозирующий, то есть не уменьшающий просвет сосуда;
- стенозирующий, когда сосуд сужается на 70% или вовсе перекрывается атеросклеротической бляшкой.
Нестенозирующий вариант – это образование в артериях жировых полос, которые лишь замедляют течение крови. Стенозирующий с образованием бляшек неминуемо ведет к ишемии мозга и инсульту и требует срочной медицинской помощи.
Нестенозирующий атеросклероз БЦА может протекать бессимптомно, пока перекрыто менее 50% диаметра сосуда. Либо это могут быть симптомы, которым больной не придает особого значения – хроническая усталость, рассеянность, головокружение, онемение пальцев рук. Однако со временем признаки становятся более выраженными. Это значит, что патологический процесс углубляется и переходит в стенозирующую стадию.
Мультифокальный атеросклероз
Так в медицине называется генерализованное атеросклеротическое поражение артерий. Патология захватывает практически все сосудистые бассейны. Почти в половине случаев она не сопровождается явной симптоматикой, и в этом заключается главная опасность мультифокальной формы.
Сначала болезнь локализуется в одном месте, постепенно захватывая все новые участки артерий. Именно этот период распространения не проявляется практически никакими специфическими признаками. Это связано с защитной реакцией организма, который создает обходные пути для кровотока – коллатерали. Если «запасная» сосудистая сеть развита хорошо, бессимптомный период длится долго.
Но с распространением атеросклероза начинают проявляться симптомы, характерные для поражения коронарных, церебральных артерий и сосудов ног. Со всеми вытекающими последствиями, описанными выше.
Классификация по МКБ-10 и А.Л. Мясникову
В международной классификации болезней атеросклероз принято делить на периоды или этапы развития:
- Патологический процесс полностью компенсирован за счет включения внутренних резервов организма. Симптомы могут проявляться только в ответ на сильное физическое напряжение. Появляется одышка, чувство усталости, парезы легкой степени.
- Неполная компенсация начинается на второй стадии болезни, когда ее признаки ощущаются независимо от физических нагрузок.
- Субкомпенсированная стадия проявляется в состоянии покоя ознобом, судорогами, утренними отеками. Это значит, что организм утрачивает свой защитный ресурс.
- Декомпенсированная стадия манифестируется нарушением кровотока, интоксикацией и ишемизацией тканей. В страдающих органах начинаются сильные боли. Снижается иммунитет и активизируется патогенная флора.
Советский кардиолог А.Л. Мясников классифицировал атеросклероз аналогичным образом, описывая при этом происходящие в сосудах процессы:
- Период пока болезнь не дает о себе знать является доклиническим. Изменения можно обнаружить только с помощью инструментальных исследований.
- Жировые пятна, образовавшиеся в сосудах, начинают воспаляться, а места воспалений зарастать соединительной тканью, образуя рубец. Наступает ишемический период болезни. Просвет артерий сужается, кровоснабжение и работоспособность органов ухудшается.
- На воспалившемся жировом пятне образуются сгустки крови, формируя тромб или эмбол. Они перекрывают просвет сосуда еще больше. Возникает постоянная опасность отрыва тромба. Этап называется тромбонекротическим. Увеличивается риск инфаркта и инсульта.
- Склеротический этап знаменуется образование рубца на месте воспаления сосудистой стенки. Артерии не справляются с питание органов, наступает ишемия и некротизация их ткани.
Первая стадия атеросклероза – образование жировых пятен – может начинаться в совсем юном возрасте. Не стоит пренебрегать его первыми признаками. На этом этапе болезнь вполне излечима. А если держать процесс под контролем, атеросклероз не будет беспокоить даже в старости.
Клиническая классификация атеросклероза
I. Формы:
А. Гемодинамические:
гипертоническая болезнь
ангиоспазм
другие вазомоторные нарушения
Б. Метаболические:
конституционально-наследственные
нарушения липидного обменаалиментарные нарушения
эндокринные заболевания (СД, гипотиреоз,
недостаточность половых желез)
В. Смешанные.
ІІ. Локализация:
атеросклероз венечных артерий
атеросклероз аорты и ее ветвей
атеросклероз мозговых артерий
атеросклероз почечных артерий
атеросклероз мезентериальных артерий
атеросклероз периферических артерий
ІІІ. Периоды развития:
начальный (доклинический)
а) пресклероз
б) атеросклероз с латентным ходом
период клинических проявлений
І стадия — ишемическая
ІІ стадия — некротическая (тромбонекротическая)
ІІІ стадия — фиброзная
ІV. Фазы развития
фаза прогрессирования (активная)
фаза стабилизации (неактивная)
фаза регрессирования (ремиссии)
V. Морфологические стадии
Липоидоз
Липосклероз
Атероматоз
Кальциноз
В последнее время врачи все больше
переходят на международную классификацию
атеросклероза согласно МКБ-10.
Классификация атеросклероза (мкб — 10)
I 70. Атеросклероз.
I 70.0. Атеросклероз аорты.
I 70.1. Атеросклероз почечных артерий.
I 70.2. Атеросклероз артерий концовки.
I 70.9. Генерализованный и неуточненный
атеросклероз.
I 67.2. Атеросклероз церебральных сосудов.
I 25.1. Атеросклероз коронарных сосудов.
К 55.1. Атеросклероз мезентериальных
сосудов.
Клинические проявления атеросклероза:
— ИБС (стенокардия, инфаркт миокарда,
кардиосклероз, нарушение ритма и
проводимости, острая или хроническая
сердечная недостаточность);
— острые (инсульты) или хронические
нарушения мозгового кровообращения;
— артериальная гипертензия, прежде
всего, систолическая при поражении дуги
аорты и ее восходящей части;
— тромбоз мезентериальных сосудов,
«брюшная жаба»;
— аневризма аорты;
— перемежающаяся хромота, гангрена
коннечностей;
— АС почечных артерий с развитием
реноваскулярной гипертензии, с
формированием почки Голдблатта.
Клинические проявления довольно часто
не отвечают морфологическим изменениям.
При патологоанатомическом разрезе
распространенное и выраженное
атеросклеротическое поражение сосудов
может оказаться случайной находкой.
Наоборот, клиника выраженной ишемии
органа может появиться при умеренной
облитерации просвета сосуда. Характерным
является преобладающее поражение
определенных артериальных бассейнов,
от чего прежде всего и зависит клиническая
картина заболевания. Даже в пределах
отдельных артериальных бассейнов
характерны ячейковыепоражения — с
вовлечением типичных участков и
сохранением соседних. Так, среди сосудов
сердца наиболее часто поражается
проксимальный отдел передней
межжелудочковой ветви левой коронарной
артерии. Также типичной локализацией
является проксимальный отдел почечной
артерии и бифуркация сонной артерии;
а, например, внутренняя грудная артерия
поражается редко. Атеросклеротические
бляшки часто возникают в бифуркации
артерий — там, где поток крови неравномерный.
Тем не менее всегда (за исключением АС
аорты) клиника предопределяется
проявлениями и следствиями ишемии ткани
или органа, которые зависят и от степени
сужения сосудов, и от развития коллатералей.
Атеросклероз грудного отдела аорты
Аорталгия — давящая боль за грудиной,
которая иррадиирует в плечо, шею, спину,
верхнюю часть живота. Боль не
приступообразная, продолжительная. При
значительном расширении дуги аорты или
аневризме возникает затруднение глотания
вследствие сжатия пищевода, охриплость
голоса, возможно головокружение, судороги
при резком повороте головы. При
аускультации — укороченный ІІ тон с
металлическим оттенком, систолический
шум, который усиливается при поднятии
рук вверх и отклонении головы назад
симптом Сиротинина-Куковерова).
Атеросклероз брюшного отдела аорты
Боли в животе разной локализации, вздутие
живота, запоры как проявление нарушения
функции органов брюшной полости
вследствие сужения разных артериальных
ветвей, которые отходят от аорты.
При атеросклеротическом поражении
бифуркации аорты развивается синдром
Лериша — закупорка аорты: перемежающаяся
хромота, похолодание и онемение ног,
атрофия мышц голени, импотенция, язвы
и некрозы в участке пальцев и ступней
с отеком и гиперемией, отсутствие
пульсации артерии ступней, подколенной
артерии, отсутствие пульсации аорты на
уровне пупка, систолический шум над
бедренной артерией в паховом сгибе. Над
брюшной аортой прослушивается
систолический шум по средней линии выше
и на уровне пупка.
Диагностика атеросклероза:
Диагностика атеросклероза, особенно
на его ранних стадиях, является очень
серьезной проблемой. Диагноз основывается
на клинических проявлениях поражений
разных органов, данных лабораторных и
инструментальных исследований, факторах
риска и т.п..
Диагностика АС включает:
— опрос больного и выявление клинических
симптомов в зависимости от поражения
и локализации;
— общий осмотр больного: признаки старения
организма, особенно преждевременного,
значительный рост волос в ушных раковинах,
белая каемка по внешнему краю радужной
оболочки глаза, ксантомы и ксантелазмы,
систолический шум над аортой и др.
— определение уровня холестерина и
липидного спектра крови;
— ангиографическое исследование
(выявление сосудистых стенозов);
— доплеровская ультрасонография сосудов
(выявление нарушений кровотока);
— обзорное рентгенологическое обследование
органов грудной клетки (выявление
морфологических изменений сердца и
аорты);
— ультразвуковое обследование сердца
и органов брюшной полости (выявление
кальцинатов в стенке сосудов);
— магнитно-резонансная томография
головного мозга.
Лабораторное определение липидного
спектра крови
Наиболее часто лабораторным путем
определяются только три из составных
липидного спектра, а именно: ХС, ТГ и ХС
ЛПВП. Прогностически значимый ХС ЛПНП
в этой ситуации вычисляют по формуле
Friedewald*:
— в ммоль/л: холестерин ЛПНП = общий
холестерин — холестерин ЛПВП — (0,45 х
уровень триглицеридов);
в мг/дл: холестерин ЛПНП = общий холестерин
— холестерин ЛПВП — (0,2 х уровень
триглицеридов).
* Вычисление действительно только,
если концентрации триглицеридов —
меньшие чем 4,5 ммоль/л (400 мг/дл). Ошибка
в определении ХС ЛПВП или в определении
ТГ у пациентов, которые нарушили
диетические рекомендации перед сдачей
крови, неуклонно может вызвать ошибку
в вычислении более всего прогностически
значимого ХС ЛПНП!
Для предотвращения возникновения
погрешности в «Европейских рекомендациях
по профилактики сердечно-сосудистых
заболеваний в клинической практике»
рекомендовано определять холестерин
не- ЛПВП натощак. Этот холестерин
содержится в ЛПНП, ЛППЩ, ЛПОНП. Рассчитанный
простым вычитанием холестерина ЛПВП
из общего холестерина, холестерин
не-ЛПВП, в отличие от холестерина ЛПНП,
не требует, чтобы уровень триглицеридов
был меньше 5 ммоль/л. Этот показатель,
подобно апов, применяется для определения
степени атерогенности липопротеинов
в плазме и является более доступным,
чем определение апов. Врачи, которые
используют содержание холестерина
не-лпвщ для оценки риска ССЗ у пациентов,
должны рассматривать как целевой уровень
терапии его равные < 4 ммоль/л (150 мг/дл).
Определение риска общей сердечно-сосудистой
смертности с использованием системы
SСОRЕ
Пациенты с определенными сердечно-сосудистыми
заболеваниями представляют группу
высокого риска развития сердечно-сосудистых
осложнений. Они нуждаются в наиболее
интенсивной модификации образа жизни
и, если нужно, назначении медикаментозной
терапии. На современном этапе предлагается
использовать модель определения общего
риска, основанного на системе SСОRЕ(Systematic Coronary Risk Evaluation — Систематическая
Оценка Коронарного Риска), впервые
представленную в рекомендациях ЕОК в
2003 г. Практикующие врачи должны определять
общий риск для ССЗ с целью интенсификации
профилактических мероприятий, т.е. если
необходимо провести диетические
мероприятия, индивидуализировать
физическую активность, назначать
медикаментозную терапию, адаптировать
дозирование препаратов или их комбинаций
для контроля над факторами риска.
Общий сердечно-сосудистый риск может
быть легко подсчитанный с использованием
диаграммы, где врачам и пациентам
предложенное использование системы
SСОRЕдля определения общего
сердечно-сосудистого риска и путей его
снижения (как модификацией образа жизни,
так и медикаментозной терапией) согласно
доказанной в многоцентровом исследовании
эффективности и безопасности.
Система SСОRЕ разрешает определить
общий сердечно-сосудистый риск, который
прогнозируется, к 60-пожилого возраста.
Он может быть особенно важный для
прогноза у молодых пациентов при низком
абсолютном риске в возрасте 20 и С лет,
но уже с неблагоприятным профилем
факторов риска, который отнесет их к
категории более высокого риска, который
будет прогрессировать с увеличением
возраста.
К категориям высокого общего рискаразвития фатальных сердечно-сосудистых
событий принадлежат:
1. Пациенты с установленным
сердечно-сосудистым заболеванием(больные с любыми клиническими проявлениями
ИБС, с периферическим атеросклерозом,
атеросклерозом мозговых артерий,
аневризмой брюшного отдела аорты).
2. Асимптомные пациенты, которые
имеют:
— Множественные факторы риска, которые
определяют 10-летний риск 5 % и выше сейчас
и после достижения 60 лет.
— Значимо повышенные уровни единичного
фактора риска: общего холестерина > 8
ммоль/л (320 мг/дл); холестерина ЛПНП > 6
ммоль/л (240 мг/дл); АД > 180/110 мм рт. ст.
— Сахарный диабет 2-го типа или диабет
1-го типа с микроальбуминурией.
3. Ближайшие родственники больных с
ранним началом ССЗ: у мужчин возрастом
меньше 55 лет, у женщин — 65 лет.
Лечение атеросклероза:
Цель лечения:
1. Улучшение качества жизни больного.
2. Продолжение длительности жизни
больного.
Цель лечения больного достигается при
решении следующих задач.
1. Снижение в крови к нормальным показателям
повышенного уровня: ХС, ХС ЛПНП и ТГ.
2. Повышение в крови до нормальным
показателей сниженного уровня ХС ЛПВП.
3. Профилактика прогрессирования разных
клинических форм атеросклероза
(стенокардии и т.п.).
4. Профилактика осложнений атеросклероза
(инсульта, инфаркта миокарда и т.п.).
Комплексное лечение больных АС
включает:
Коррекцию образа жизни.
Соблюдение соответствующей диеты.
Проведение медикаментозной терапии.
Фитотерапия.
Эферентная терапия.
Гепатотропная терапия.
Санаторно-курортное лечение.
Медикаментозное лечение гиперхолестеринемий
начинают тогда, когда отсутствует
эффект после адекватной 6-месячной
гипохолестеринемической диеты.
Соседние файлы в папке Metodichky_rus
- #
- #
- #
- #
- #
- #
- #


