Атеросклероз как причина кардиомиопатии
Латентная стадия алкогольной кардиомиопатии. Атеросклероз как причина алкогольной кардиомиопатииЭхокардиографическое обследование 13 добровольцев показало, что нагрузка этанолом вызывает угнетение сократительной функции миокарда, проявляющееся наиболее отчетливо уменьшением фракции выброса (отношения ударного объема к конечному диастолическому объему) и средней скорости кругового укорочения волокон миокарда; эти показатели отклонялись от данных контроля в течение 2 ч острой интоксикации и возвращались к норме на 150-й минуте опыта. Исследования, проведенные у больных с хронической алкогольной интоксикацией, позволили сделать вывод, что нарушения сократительной функции миокарда начинают определяться до появления клинических признаков сердечной недостаточности и поражения сердца вообще, что свидетельствует о наличии доклинической, или латентной (А. М. Скупник, 1974), стадии алкогольной кардиомиопатии. Изучение кардиодинамики с помощью катетеризации сердца подтверждает результаты неинвазивных методов исследования: алкоголь в малых дозах у здоровых людей вначале может несколько увеличить показатели работы левого желудочка, по-видимому, за счет гиперкатехоламинемии (М. Zahir с соавт., 1971), но большие дозы, а также алкогольная нагрузка у больных с неалкогольными заболеваниями сердца, с алкогольной кардиомиопатией, у больных с тяжелым алкогольным циррозом печени неизменно приводят к снижению сердечного индекса и ударного объема и повышению конечного диастолического давления в левом желудочке.
Хотя к кардиомиопатиям принято относить заболевания мышцы сердца, протекающие без атеросклероза коронарных артерий, существует мнение, что кардиомиопатия является следствием стенозирующего поражения мелких мышечных веточек венечных артерий (А. В. Виноградов, Г. А. Глезер и В. С. Жданов, 1973). Коронарные артерии при алкогольной кардиомиопатии по данным коронарографии не поражаются (R. Haasis, D. Larbig и D. Jeschke, 1976). Однако хорошая проходимость крупных коронарных артерий, проявляющаяся «нормальной» коронарной ангиограммой, еще не исключает возможности поражения мелких артерий (G. Burch и Т. Giles, 1977). J. Goodwin (1973) и S. Factor (1976) указывают, что неспецифические изменения миокарда при алкогольной кардиомиопатии могут быть результатом вторичной ишемии миокарда вследствие поражения небольших интрамуральных разветвлений коронарных артерий и артериол. В этих сосудах S. Factor обнаружил отек стенки, периваскулярный фиброз, участки гиалиноза, преимущественное поражение эндотелия, сопровождающееся повышением проницаемости сосудистой стенки. Подобные морфологические изменения, в особенности повышение сосудистой проницаемости при алкогольной интоксикации, были еще раньше описаны О. Б. Мазиковой (1954, 1958), В. И. Яковлевой (1967), Г. П. Казанцевой (1975, 1976) и другими отечественными исследователями. Однако пока еще нет достаточных оснований считать, что главную патогенетическую роль в формировании алкогольной кардиомиопатии играют поражения мелких коронарных артерий. Тщательно изучив состояние малых артерий миокарда у 158 больных, умерших от различных заболеваний, в том числе в двух случаях от алкогольной кардиомиопатии, J. Burch и Т. Giles (1977) констатировали нормальную пространственную архитектуру малых артерий, пенетрирующих в глубину желудков и межжелудочковой перегородки при алкогольном сердце, и лишь отметили, что правый желудочек был васкуляризирован хуже левого. Возможно, большую роль в патогенезе поражения сердца при алкогольной интоксикации играют нарушения микроциркуляции (повышение проницаемости капилляров и перикапиллярный отек, снижение кровотока, местами агрегация эритроцитов), причем нарушение капиллярного кровотока обнаруживается в доклинической стадии болезни. С помощью электрофизиологических исследований в эксперименте и в клинике обнаружено, что алкоголь влияет не только на сократительную функцию миокарда, но и на проводящую систему сердца. — Также рекомендуем «Рефрактерный период сердца при алкоголизме. Осмотическое влияние алкоголя» Оглавление темы «Алкогольное поражение сердца»: |
Источник
Ишемическая кардиомиопатия
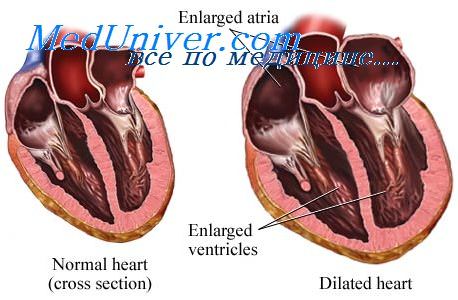
Ишемическая Кардиомиопатия (ИКМП) – заболевание, обусловленное хронической или эпизодической острой ишемизацией миокарда, которое проявляется в виде дилатации (расширения) полостей сердца, прогрессирующей застойной недостаточности кровообращения и увеличением сердца.
Чаще всего от этой патологии страдают мужчины в возрасте 45-50 лет, у них в анамнезе обычно присутствует стенокардия, возможно инфаркт миокарда. Частота встречаемости ИКМП среди больных ишемической болезнью сердца – 58 процентов. Причина смерти при ИКМП обычно – тяжелая недостаточность кровообращения.
По Международной классификации болезней 10 пересмотра (МКБ 10) ишемическая Кардиомиопатия относится к заболеваниям системы кровообращения как разновидность ишемической болезни сердца.
Причины
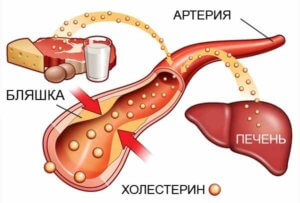
Основной причиной недостаточного снабжения сердечной мышцы кислородом является поражение венечных артерий вследствие атеросклероза. Гипоксия прогрессирует также вследствие того, что мышечная стенка сердца гипертрофируется (увеличивается). Более редкая причина – контрактуры миофибрилл (длительное чрезмерное сокращение мышечных волокон).
Важным фактором в развитии ИКМП является дисбаланс в синтезе веществ, которые продуцирует эндотелий (внутренняя выстилка сосудов). Осуществляется недостаточная продукция вазодилятаторов (вещества, расширяющие сосуды) на фоне нормальной выработки вазоконстрикторов, в результате чего происходит дополнительное сужение сосудов.
Ишемическая Кардиомиопатия сердца, что это такое?
Для этой Кардиомиопатии характерно расширение левого желудочка с постепенным присоединением поражения других полостей сердца. В то же время развивается сердечная недостаточность (систолическая и диастолическая), увеличивается масса сердца (до 600-700 грамм), гипертрофируются его стенки. Венечные артерии тяжело поражаются атеросклеротическими отложениями на внутренней оболочке сосудов. Стенка левого желудочка неравномерно истончается. В конечной стадии этой кардиомиопатии в миокарде отмечаются склеротические изменения, замещение мышечной ткани на фиброзную.
Восходящий отдел и дуга аорты также подвергаются атеросклеротическому поражению, что приводит к ее растяжению, уплотнению и удлинению. Одновременно с этим в области кольца аорты и ее восходящего отдела может происходить отложение солей кальция.
Симптомы
В классической симптоматике ишемической Кардиомиопатии присутствуют три составляющих: стенокардия напряжения, тромбоэмболический синдром и хроническая недостаточность кровообращения.
Больные жалуются на одышку при физических и эмоциональных нагрузках, пароксизмальные ночные приступы удушья, олигурия (уменьшенное количество выделяемой мочи в течение суток). Также наблюдаются вегетативные расстройства в виде повышенной утомляемости, слабости, потери аппетита, нарушенного сна. Со временем, при присоединении хронической сердечной недостаточности, у больного выявляются отеки нижних конечностей, гепатомегалия (увеличенная печень, а из-за этого и живот) и более интенсивная одышка, которая появляется не только при физических нагрузках, но и в покое. При физикальном обследовании обнаруживаются легочные хрипы, ослабление первого и появление третьего тона сердца.
При отсутствии адекватного лечения ИКМП возможно развитие таких осложнений, которые могут привести к смерти больного:
- тяжелые желудочковые аритмии;
- сильное нарушение насосной функции левого желудочка;
- ятрогенные осложнения, связанные с неадекватным медикаментозным либо хирургическим лечением;
- инфаркт миокарда
Лечение ишемической Кардиомиопатии
Для того, чтобы определить достоверный диагноз, назначить качественное лечение и исключить причину смерти от сердечной патологии смерти, врачу необходимо провести комплекс исследований пациента. Он включает в себя как лабораторные методы обследования (биохимический анализ крови), так и инструментальные (электрокардиография, эхокардиография, рентгенологическое исследование). В результатах биохимического анализа крови наблюдаются специфичные изменения для атеросклероза: повышение концентрации общего холестерина, липопротеидов низкой плотности и триглицеридов. На электрокардиограмме могут обнаруживаться признаки рубцевания после инфаркта миокарда и наличия ишемии. Характерными также являются признаки гипертрофии левого желудочка, то есть отклонение электрической оси сердца влево. Иногда выявляются различные аритмии. С помощью Холтеровского исследования часто выявляется скрытая, безболевая ишемия миокарда.
С помощью эхокардиографии обнаруживается расширение камер сердца, уменьшение значения фракции выброса и малая подвижность стенок левого желудочка. На рентгенограмме видно смещение границ сердца в основном влево, за счет гипертрофии левого желудочка. Довольно редко пациентам назначается также коронароангиография, радиоизотопная сцинтиография и позитронно-эмиссионную томографию.
Правильное питание (ограниченное потребление соли и воды) и физическая реабилитация (ходьба или занятия на велотренажере) составляют немедикаментозную терапию ишемической Кардиомиопатии.
Медикаментозная терапия включает в себя бета-блокаторы (Метапролол, Бисопролол), при наличии застойных явлений по малому или большому кругу кровообращения – сердечные гликозиды и диуретики (Фуросемид). Если в анамнезе есть тромбоэмболический синдром либо есть угроза тромбообразования, назначаются антикоагулянты (Ацетилсалициловая кислота). Обязательно в лечение включаются ингибиторы АПФ (Ангиотензинпревращающего фактора) – препараты Каптоприл, Каптотен. Антиаритмическая терапия подразумевает под собой такие препараты, как Амиодарон, Дигоксин.
В виде хирургического вмешательства могут быть назначены аортокоронарное шунтирование, транслюминальная коронарная ангиопластика, а в тяжелых случаях – пересадка сердца. Также возможна установка кардиовертер-стимулятора при значительных нарушениях ритма сердца.
Ишемическая кардиомиопатия – что это такое, лечение
Ишемическая кардиомиопатия – это одна из форм кардиомиопатии. Название патологии (кардиомиопатия) происходит от греческих cardia (в переводе – сердце), myos (в переводе – мышца), pathos (в переводе – страдание). Проще говоря, кардиомиопатия – это патология сердечной мышцы.
Наличие слова “ишемическая” указывает на то, что проблема возникает по причине недостаточного кровоснабжения (ишемия) клеток сердечной мышцы.
Следует обратить внимание именно на недостаточность кровоснабжения. Этот факт сразу же снимает наличие воспалительного или опухолевого процесса в генезе. В то же время такое ограничение придает важность диагностике, задачей которой является установление правильного диагноза.
Кардиомиопатия – что это
В связи с этим, ранее в группу кардиомиопатий (КМП) включали только заболевания с неизвестной этиологией. На данный момент под термином «кардиомиопатия» подразумевают патологии миокарда, сопровождающиеся развитием его дисфункций.
В группу кардиомиопатий входят гипертрофические, дилатационные, рестриктивные и аритмогенные формы заболевания. Отдельно рассматриваются специфические формы болезни:
- ишемические кардиомиопатии;
- клапанные;
- гипертензивные;
- дисметаболические (данный тип кардиомиопатий развивается на фоне эндокринных патологий (тиреотоксикоза, гипотиреоидизма, надпочечниковой недостаточности, феохромицитом, декомпенсированных форм сахарного диабета, наследственных инфильтративных патологий и заболеваний накопления: гемохроматоза, заболевания накопления гликогена, болезни Немана-Пика и т.д., а также вследствие амилоидозов, квашиоркора, анемий, авитаминозов, электролитных нарушений и т.д.);
- генерализованные системные аутоиммунные патологии;
- мышечные дистрофические;
- нейромышечные;
- послеродовые или связанные с беременностью;
- связанные с аллергическими патологиями или токсическими миокардиальными повреждениями (алкогольные или лекарственные отравления и т.д.).
Примерно одиннадцать процентов всех случаев кардиомиопатий составляют ишемические кардиомиопатии.
Прогрессирующие ишемические кардиомиопатии могут стать причиной смерти от миокардиальных инфарктов, прогрессирующих ИБС, отека легких, тромбоэмболии, синдрома внезапной смерти и т.д.
Ишемическая кардиомиопатия – что это
Основными признаками ИКМП является развитие дилатаций сердечных камер, признаков ХСН ( хроническая сердечная недостаточность ), а также нарушений миокардиальной функции по систолическим и диастолическим типам.
На начальных этапах развития, ишемическая кардиомиопатия проявляется преимущественно дилатацией (расширением) полости ЛЖ (левый желудочек), в дальнейшем развивается выраженная дилатация всех сердечных камер.
Прогрессирование симптоматики ХСН у пациентов с ишемическими кардиомиопатиями обусловлено повреждением кардиомиоцитов на фоне увеличенной нагрузки на сердце и миокардиальной ишемии.
Согласно классификации МКБ10 ишемические кардиомиопатии рассматриваются как подвид хронических ишемических сердечных патологий и классифицируется как I25.5.
Что представляет собой токсическая кардиомиопатия
Токсическая кардиомиопатия — это заболевание, для которого характерно воспаление мышечной ткани сердца при отсутствии болезненных отклонений коронарных артерий и клапанов.
Почему возникает токсическая кардиомиопатия
Токсическая кардиомиопатия не имеет возрастных рамок и может быть как у мужчин, так и у женщин. Изменения можно наблюдать на электрокардиограмме: нарушение кровообращения и увеличение объема сердца, впоследствии — негативный исход для всего организма и жизни человека.
Кардиомиопатия бывает 2-х разновидностей: первичная и вторичная. Первичная — это врожденные, приобретенные и смешанные нарушения:
- Врожденная токсическая кардиомиопатия развивается у плода вследствие нездорового образа жизни или сильного стресса у беременной женщины. Воспалительные заболевания в организме беременной тоже являются причиной недуга, так как сердце становится восприимчивым к инфекциям и токсическим веществам.
- Вторичные кардиомиопатии — токсические и инфекционные заболевания. Алкогольная кардиомиопатия вызвана злоупотреблением алкоголя, также ее провоцируют препараты от онкологических болезней, нехватка витамина В, заболевания щитовидки — диффузный токсический зоб, гипертиреоз; патологии надпочечников, полиартрит; ИБС.
Ишимическая кардиомиопатия провоцируется ИБС, то есть состоянием, вызванным нарушением кровоснабжения и питания кислородом миокарда.
Симптомы заболевания
Симптомы токсической кардиомиопатии:
- боли в сердце и грудине;
- одышка;
- изменение ритма сердечных сокращений;
- головокружение;
- плохое самочувствие;
- повышение давления;
- отеки.
У больного возникает одышка при умеренных нагрузках. Ухудшается насосная функция сердца. Если причина — инфекция, то люди могут не обратить внимания на развитие заболевания, так как симптомы болезни не выражены и не регулярны. Симптомы похожи на грипп: повышение температуры, недомогание.
Если появилась боль в грудной клетке ноющего характера с одышкой, то незамедлительно обратитесь к врачу. Симптомы ИБС:
- боли за грудиной при нагрузке;
- боли в спине и руке;
- сердцебиение;
- одышка;
- головокружение;
- спутанное сознание;
- повышенная потливость.
Как происходит лечение кардиопатии
Диагностика начинается с похода к специалисту. Врач будет задавать вопросы, чем болели родственники, были ли болезни, связанные с сердцем, и были в роду люди, умершие в молодом возрасте. Врач сделает осмотр: прослушает сердечные тоны, частоту и количество шумов, чтобы исключить то или иное заболевание. Исследуют кровь. Дополнительно сдают кровь и мочу, обследуют печень и почки. Делают рентген грудной клетки — это нужно, чтобы увидеть увеличение левого отдела сердца, что укажет на ту или иную патологию. Рентген грудной клетки поможет определить увеличение левой части сердца и докажет наличие такой патологии, как кардиопатия.
Снимают ЭКГ. Гипертрофическая кардиомиопатия — увеличение стенки желудочка сердца. Реже назначают МРТ и УЗИ. Самостоятельно люди определить заболевание не могут, поэтому, чтобы точно установить диагноз, нужно пойти к кардиологу. Он делает диагностику и направляет к специалисту, чтобы исключить элиминацию недугов генетического вида.
Лечение ИКМП — это устранение причины. ИБС является причиной ИКМП. ИБС лечат немедикаментозно. Нужно соблюдать здоровый образ жизни, наладить рацион, ограничить нагрузки, двигательную активность, чтобы уменьшить потребление сердцем кислорода.
Диета ограничивает употребление жидкости и соли. Исключают продукты:
- сливочное масло;
- жирные сорта мяса;
- острое, перченое, жареное, фаст-фуды;
- пирожные, кофе, шоколад.
При диете нужно поддерживать баланс потребления и расхода энергии. Каждый день следует потреблять 3000 ккал при затрате от 2000 до 2500 ккал.
Больным назначается медикаментозное лечение:
- антиагреганты;
- бета-адреноблокаторы;
- гипохолестеринемические средства.
Если нет противопоказаний, применяют:
При отсутствии эффекта рекомендуют хирургическое лечение — АКШ. Аортокоронарное шунтирование — восстановление области ишемии при резистентности к медикаментозной терапии. Суть — наложение аутовенозного анастамоза между аортой и пораженной сердечной артерией внизу от области сужения. Создают обходное русло сосуда, которое доставляет кровь к ишемии миокарда. Операцию проводят с помощью искусственного кровообращения или на функционирующем сердце. К лечению ИБС относится чрезкожная транслюминальная корнарная ангиопластика — расширение пораженного сосуда с протезированием каркаса — стенда, чтобы удержать просвет для движения крови.
Лечение АКМП. Если у человека алкогольная кардиомиопатия, лечение включает отказ от спиртных напитков. Прекращение приема алкоголя останавливает разрушение печени, сердца, поджелудочной железы. При сильном нарушении функций органов их работу нужно поддержать медикаментами.
На начальном этапе для улучшения процессов в сердце нужны витамины, микроэлементы, радиопротекторы. В результате нормализуется ритм сердца. Для улучшения давления и сердечного ритма применяют следующие препараты:
В последующем принимают мочегонные (Лазикс), сердечные гликозиды (Дигоксин). Их используют постоянно при тахиаритмиях и для устранения пароксизмов, нарушения ритма сердца. При ИБС, ожирении, патологии обмена холестерина: для нормализации холестерина крови назначают Розувастатин. Также назначают:
Если у пациента диагностирована ишемическая кардиомиопатия, последствия ее могут быть тяжелыми. Осложнения ИКМП:
- изменения в левом желудочке сердца в пользу его уменьшения;
- застой в малом круге кровообращения;
- ишемия;
- инфаркты;
- аритмия;
- смерть.
Поэтому ишемическая кардиомиопатия требует незамедлительного лечения в стационаре.
При таком заболевании, как алкогольная кардиомиопатия, смерть может наступить от остановки сердца. Симптомы: плохое самочувствие, частый пульс, сменяющийся на остановку дыхания и сердца. Тромбоэмболии развиваются при образовании тромба и затрудняют продвижение крови к сердцу. Если вследствие этого оторвется тромб, он вызовет ишимический инсульт, инфаркт миокарда, тромбоз артерий нижних конечностей. При вторичной кардиомиопатии причиной смерти становится обширный инфаркт миокарда или инсульт.
Источник