Атеросклероз это болезнь сердца
Под атеросклеротической болезнью сердца в медицинской практике понимают хроническую патологию, при которой в коронарных сосудах, снабжающих сердце кровью, происходят определенные нарушения.
В частности, в результате образования на внутренней стенке этих сосудов холестериновых бляшек их просвет значительно сужается, вплоть до полного перекрытия. Инфаркт миокарда является одним из тяжелых осложнений атеросклероза сердца.
Причины и факторы риска
При атеросклеротической болезни сердца поражаются аорта и коронарные сосуды. На их стенке начинается процесс отложения холестериновых бляшек. Это ведет к сужению просвета сосудов, что препятствует нормальному кровотоку и, как следствие, снабжению кислородом миокарда.
Подобный патологический процесс осложняется развитием ишемической болезни сердца, сердечной недостаточности, гипертонии, инфаркта миокарда. Часто атеросклеротическая болезнь сердца становится причиной смерти.
Атеросклеротическая болезнь сердца в клинической классификации сердечно-сосудистых заболеваний как отдельный диагноз не отмечается. Но в МКБ 10 она входит в группу «Хроническая ишемическая болезнь сердца» с кодом 125.1.
Когда просвет коронарных артерий частично перекрывается образовавшейся холестериновой бляшкой происходит диффузная гибель клеток сердца, на их месте формируется соединительная ткань. В этом случае говорят о развитии атеросклеротического кардиосклероза.
Атеросклероз развивается на протяжении многих лет. В основе начала этой патологии лежит множество причин. Поэтому она относится к категории полиэтиологических заболеваний. Специалисты выделяют 3 основных фактора, которые провоцируют развитие атеросклероза:
- артериальная гипертензия;
- высокий уровень холестерина в крови;
- сахарный диабет.
Курение и злоупотребление алкоголем также повышают риск развития атеросклероза. Кроме того, на вероятность развития этой болезни влияют такие факторы, как: возраст, пол, наличие лишнего веса, наследственная предрасположенность, чрезмерное употребление жиров животного происхождения, регулярное воздействие стресса, отсутствие в рационе клетчатки.
Известно, что мужчины сталкиваются с атеросклерозом чаще, чем женщины.
Стадии, симптомы и диагностика заболевания
Процесс формирования атеросклеротической бляшки проходит несколько стадий:
- Долипидная. В результате травмирования внутренней стенки сосудов создаются благоприятные для образования атеросклеротической бляшки условия. Изменяется состав крови — в ней повышается концентрация вредного холестерина. Ферменты, вырабатываемые в организме, не успевают очищать артериальную стенку от жирового «налета».
- Липоидоз. Следующая стадия атеросклероза заключается в формировании атероматозной бляшки. На стенку артерии начинают залипать липопротеины низкой плотности, в результате чего образуются жировые пятна. На этой стадии размеры бляшки незначительны, и она не препятствует кровотоку, а значит, симптомы пока еще отсутствуют.
- Липосклероз. На месте отложения жировых накоплений формируется соединительная ткань. За счет этого увеличивается размер холестериновой бляшки.
- Атероматоз. Начинается процесс деструкции жировых отложений. Жировое пятно уже успело превратиться в плотную массу, которая деформирует артериальную стенку. Холестериновая бляшка значительно сужает просвет сосуда и мешает нормальному кровотоку в сердце. Кроме того, в результате поражения поверхности холестеринового наслоения начинается процесс тромбообразования.
- Атерокальциноз. В холестериновой бляшке начинают откладываться соли кальция. Она становится твердой и плотной, в результате чего повышается риск тромбообразования.
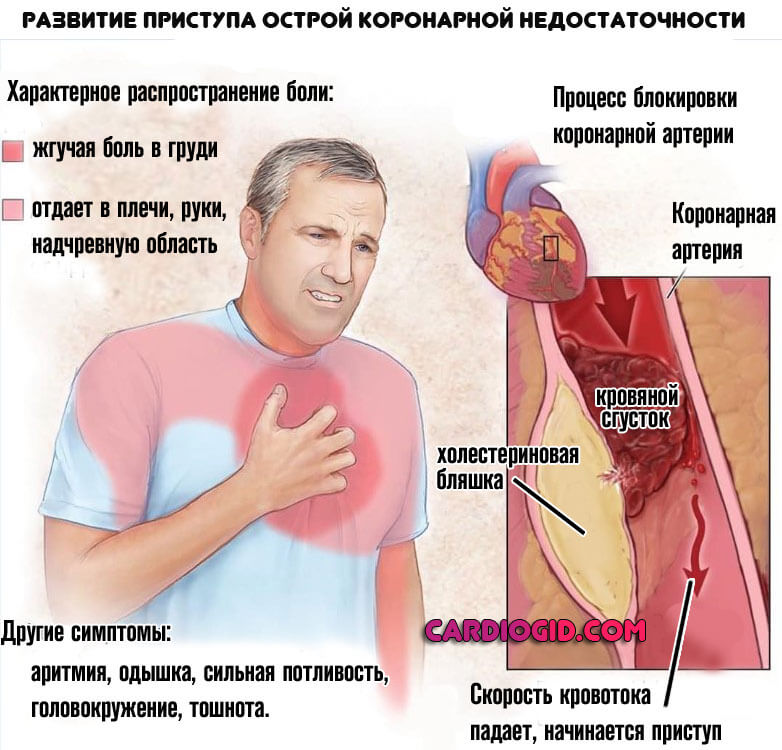
Начальные симптомы атеросклероза сердца проявляются, лишь когда холестериновая бляшка значительно перекрывает просвет сосуда. Именно тогда страдает кровоснабжение миокарда и сократительная функция сердца. Для атеросклероза сердца характерны аритмия, стенокардия и сердечная недостаточность.
Симптомы стенокардии проявляются при частичном сужении просвета коронарного сосуда. Они проявляются возникновением неприятных ощущений в сердце и болью, которая может иррадиировать в шею, руку, нижнюю челюсть, живот или спину.
Приступ стенокардии начинается после физической нагрузки или эмоционального стресса. Обычно длится примерно 10 минут и проходит после отдыха и приема таблетки с нитроглицерином. Аритмия или нарушение сердечного ритма характеризуется замедлением или учащением ударов сердца.
Это состояние сопровождается такими симптомами, как:
- чрезмерная слабость и утомляемость;
- одышка;
- беспокойство;
- головокружение;
- потеря сознания;
- боль в грудной клетке.
Когда в результате атеросклеротического заболевания сердца перекачивание крови становится слабым, развивается сердечная недостаточность. Это состояние характеризуется такими проявлениями, как кашель, одышка, головокружение, нарушение сна, усталость, потеря аппетита, боль в грудной клетке, отечность лодыжек.
Нередко атеросклеротической болезни сердца сопутствует хроническая обструктивная болезнь легких (ХОБЛ). Развитие легочного сердца значительно осложняет течение атеросклероза, усугубляет состояние больного и повышает риск внезапной смерти. При ХОБЛ появляется кашель, одышка, боль в грудной клетке. Часто такое сочетание наблюдается у пациентов пожилого возраста.
Диагноз «атеросклеротической болезни сердца» ставится, основываясь на жалобы пациента, лабораторные и инструментальные методы обследования. Диагностика атеросклероза в обязательном порядке предполагает проведение липидограммы. Этот анализ позволяет выявить повышение в крови уровня опасных липопротеинов.
Пациентам с подозрением на подобную патологию назначают следующие виды обследования:
- Эхокардиография. С помощью ультразвукового исследования получают изображение сердца, определяется его сократительная способность.
- Электрокардиография. Записывают электрические импульсы сердца. С помощью этого метода выявляется недостаточное кровоснабжение миокарда.
- Ангиография. Обследование коронарных артерий с введением контрастного вещества в сосуд через катетер. Ангиография определяет место сужения коронарных артерий.
- Стресс-тест. Посредством этого метода изучается реакция сердца на физическую нагрузку.
- Компьютерная томография. Делают рентген сердца и после обработки снимков получают детальное изображение этого органа.

Атеросклероз коронарных артерий характеризуется образованием холестеринового наслоения на внутренней стенке сосуда
Методы лечения
Практически невозможно полностью излечить это заболевание. Тем не менее своевременно проведенное лекарственное или хирургическое лечение будут способствовать приостановлению прогрессирования болезни и устранению ее симптоматики.
Атеросклеротическая болезнь сердца лечится как методами консервативной терапии, так и посредством хирургического вмешательства. Это определяется степенью тяжести заболевания и стадией, но которой она была диагностирована. Основной целью медикаментозного лечения является снижение уровня холестерина в крови.
При начальной стадии заболевания это достижимо с помощью соблюдения специальной антихолестериновой диеты. Она предполагает существенное ограничение потребления жиров животного происхождения и включение в рацион как можно больше клетчатки.
Если атеросклероз сердца был диагностирован в запущенной форме, то соблюдением диеты лечение не ограничится. Потребуется назначение и прием специальных медикаментозных средств. Тем не менее атеросклероз считается хроническим заболеванием, и излечить полностью больного лекарственными препаратами невозможно.
Медикаментозное лечение позволит поддерживать качество жизни пациента и снизить вероятность развития таких осложнений, характерных для атеросклероза, как инфаркт миокарда и инсульт. Схема лечения для каждого пациента составляется индивидуально, при этом учитываются особенности течения заболевания и анамнез больного.
Лечение атеросклероза сердца включает прием препаратов различных групп:
- Гиполипидемические средства. Их действие направлено на снижение концентрации общего холестерина и липопротеинов низкой и очень низкой плотности, а также триглицеридов. Также препараты этой фармакологической группы способствуют повышению уровня липопротеинов высокой плотности или «полезного» холестерина.
- Антикоагулянты. У пациентов с атеросклерозом сердца значительно повышается риск тромбообразования. Для предупреждения закупорки коронарных артерий сгустком крови в терапевтическую схему включают препараты для уменьшения вязкости крови. С этой целью в большинстве случаев назначают препараты на основе варфарина или аспирина.
- Антигипертензивные препараты. Атеросклероз сердца неразрывно влечет за собой повышение уровня артериального давления. Нестабильность кровяного давления негативно влияет на сосудистую стенку, которая под таким воздействием постепенно теряет свою эластичность и становится ломкой. В таком состоянии она легко повреждается, и на месте повреждения образуется атеросклеротическая бляшка. Поэтому для стабилизации артериального давления назначают специальные препараты, они также способствуют торможению развития атеросклероза.
Гиполипидемические препараты классифицируются по оказываемому действию на статины, фибраты, секвестранты желчных кислот и ингибиторы всасывания холестерина. Статины тормозят выработку организмом холестерина.
Под воздействием этих лекарственных средств снижается концентрация «плохих» жиров и одновременно повышается «полезный» холестерин. Лучше назначать статины последнего поколения. Они оказывают меньше побочных эффектов и имеют наибольшую силу действия. К таковым относятся Розувастатин и Аторвастатин. Если уровень холестерина невысокий, то подойдет более простой Симвастатин.
Действие фибратов направлено на нормализацию уровня липопротеинов. На фоне их приема расщепляются липиды очень низкой плотности, снижается низкоплотный холестерин и повышается уровень «полезного» холестерина. Чаще всего в схему лечения атеросклероза включают Фенофибрат.
Секвестранты желчных кислот связывают желчные кислоты, которые поступают в кишечник. Образовавшиеся таким образом соединения выходят из организма вместе с калом. В результате этого процесса организм вынужден вырабатывать новые желчные кислоты из имеющегося в организме холестерина.
За счет этого снижается общий холестерин и липопротеиды низкой плотности. К таким препаратам относятся Колестипол и Колестирамин. Ингибиторы всасывания холестерина ограничивают усвоение холестерина, поступающего в организм вместе с пищей. В результате этого процесса нормализуется показатели жирового обмена.
![]()
Хирургические методы лечения атеросклероза сердца
Если образовавшаяся на внутренней поверхности сосудистой стенки холестериновая бляшка значительно перекрывает просвет коронарных сосудов, решается вопрос о методе хирургического лечения. Следует прибегнуть к операции и в том случае, когда невозможно контролировать симптомы заболевания с помощью медикаментозной терапии.
Хирургическое лечение атеросклероза сердца проводится с помощью различных методик:
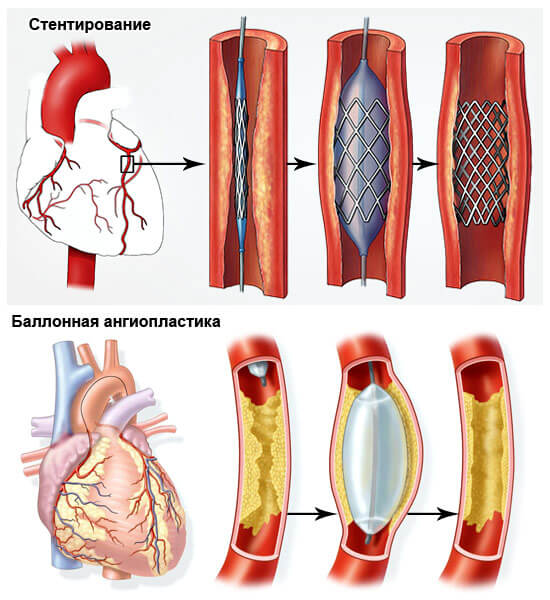
- Коронарная ангиопластика. Представляет собой малоинвазивное вмешательство. В крупную артерию вводят катетер с баллончиком на конце. Он продвигается по сосудам под контролем специальной аппаратуры до тех пор, пока не достигнет пораженного участка. В месте наибольшего сужения баллон надувается и расширяет просвет артерии. Эта методика не предполагает извлечения атеросклеротической бляшки. Для предупреждения повторного сужения просвета в месте расширения баллончика устанавливается металлический стенд. Эта конструкция представляет собой металлический каркас, который удерживает баллончик в расширенном состоянии и не позволяет просвету сузиться. В результате этой операции сосуд удерживается в постоянно расширенном состоянии, что позволяет нормально циркулировать крови. Подобная операция часто проводится пациентам, поступившим с острым инфарктом миокарда.
- Шунтирование коронарной артерии. Если с помощью коронарной пластики кровоток не восстанавливается, то используют коронарное шунтирование. Эта методика применяется в более тяжелых случаях атеросклероза сердца. Ее цель состоит в создании обходного пути оттока крови. При этом обходится суженный участок артерии. Устанавливается своего рода сосудистый протез. Такая операция довольно длительная и занимает 3-4 часа. Вместе с тем она предполагает более длительный период реабилитации. Коронарное шунтирование показано лишь в тяжелых случаях.
- Трансплантация сердца. У некоторых больных атеросклерозом состояние сердца такое, что операция не сможет изменить состояние пациента и вылечить заболевание. Но если больной является молодым человеком и другие органы находятся в хорошем состоянии, то рекомендуется проведение трансплантации донорского сердца. В силу того, что операция технически очень тяжелая и дорогостоящая, произвести ее удается в редких случаях.

Ангиопластика со стентированием позволяет нормализовать кровоток в пораженном участке артерии
Профилактика и прогноз
Наиболее опасным осложнением атеросклероза коронарных артерий сердца является инфаркт миокарда. Также постоянная недостаточность кровообращения в сердце приводит к ослаблению этого органа. В результате этого имеющаяся нагрузка становится непосильной и развивается сердечная недостаточность. И
Ишемическая болезнь сердца (ИБС) также считается осложнением атеросклероза коронарных артерий. Прогноз атеросклероза сердца определяется такими факторами, как своевременное лечение, соблюдение диеты и здорового образа жизни. Эти три составляющие способны сдержать прогрессирование заболевания.
При формировании очагов некроза и развития острого нарушения кровотока прогноз заболевания неблагоприятный. Прогноз осложняется и для тех больных атеросклерозом, которые злоупотребляют алкоголем и курят.
Прогноз относительно жизни больного определяется степенью поражения коронарных сосудов и наличием иных тяжелых хронических заболеваний. Так, при поражении одной коронарной артерии, но сохранении функции левого желудочка прогноз выживаемости на протяжении 5 лет превышает 90%.
У пациента с поражением 3-х и более коронарных артерий и тяжелым нарушением функционирования левого желудочка прогноз выживаемости неблагоприятный — менее 30% на 5 лет. Риск внезапной смерти при атеросклерозе коронарных сосудов увеличивается при наличии следующих факторов:
- аритмия;
- тахикардия;
- надрывы сосудов;
- сосудистые заболевания, в том числе тромбоз;
- тяжелые травмы;
- повреждение сердечного клапана.
Если симптомы заболевания были выявлены вовремя и лечение начато, то риск развития осложнений существенно сокращается. Пациентам с атеросклерозом следует следить за своим питанием, отказаться от употребления жирных продуктов и вести здоровый образ жизни.

Неукоснительное соблюдение рекомендации относительно лечения атеросклероза сердца поможет избежать опасных для жизни последствий
Для профилактики атеросклероза коронарных артерий сердца рекомендуется соблюдать следующие меры:
- полный отказ от курения;
- полноценная физическая активность;
- соблюдение принципов правильного питания;
- своевременное и полное лечение заболеваний, связанных с сосудами и сердцем;
- контроль артериального давления;
- ограничение тяжелого физического труда;
- контроль за массой тела;
- избегание стрессов.
Атеросклероз коронарных артерий сердца является опасным заболеванием и требует серьезного лечения. Поэтому при проявлении тревожных симптомов рекомендуется сразу обратиться к врачу. Тщательная диагностика поможет составить эффективную схему лечения. Важно строго соблюдать рекомендации врача.
Источник
Атеросклеротическая болезнь сердца — это патология, затрагивающая коронарные артерии.
В ходе процесса наблюдается сужение (стеноз) или закупорка кровеносных сосудов холестериновыми бляшками, реже тромбами, что намного опаснее и становится причиной инфаркта и внезапной смерти.
Диагностика проводится под контролем кардиолога, в течение короткого промежутка времени.
Восстановительный период длительный, требуется как минимум 3 месяца на устранение основного состояния, далее проводится поддерживающая терапия неопределенной протяженности.
Механизм развития патологии
Становление не происходит в одночасье. Как уже было сказано, Атеросклероз сердца — это сужение или стеноз коронарных артерий.
Состояние оказывается результатом тромбоэмболии, это единственное исключение из правил, когда явление острое и требует немедленной помощи в стационаре.
Намного чаще как итог метаболических процессов. Нарушается обмен липидных структур, либо минеральных солей.
Последствие подобного отклонения — отложение холестерина на стенках сосудов, затем разрастание бляшки (самостоятельно они на рассасывается почти никогда).
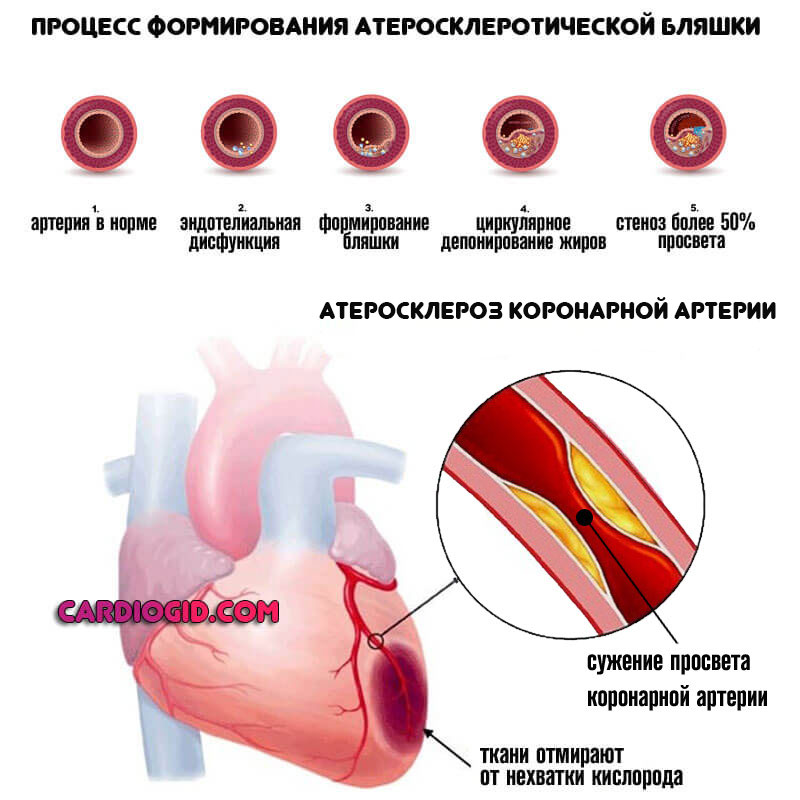
Следующий этап — кальцификация или отложение соли на стенках жирных образований.
По мере прогрессирования процесса, наблюдается сужение просвета той или иной коронарной артерии. Чем он уже, тем хуже гемодинамика — нарушается питание всех органов и систем, возникают дисфункции генерализованного типа.
Лечение проводится в плановом порядке. Но лучше начинать его раньше, возможны осложнения и усугубление основного явления, когда без операции не обойтись.
Виды атеросклероза
Варианты патологического процесса определяются несколькими критериями. В зависимости от сути изменения, называют:
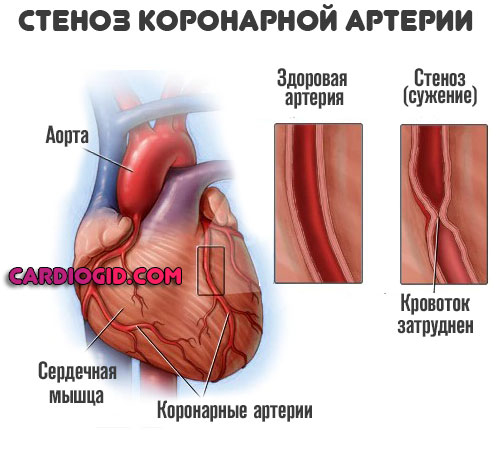
- Сужение или стеноз кровеносного сосуда. Редко встречается в клинической практике. Формирование подобного типа атеросклеротической болезни — итог длительного и активного курения, алкогольной зависимости, приема кокаина или героина сомнительного качества (то есть любого). Восстановление представляется сложным, требуется обязательная операция, например стентирование.
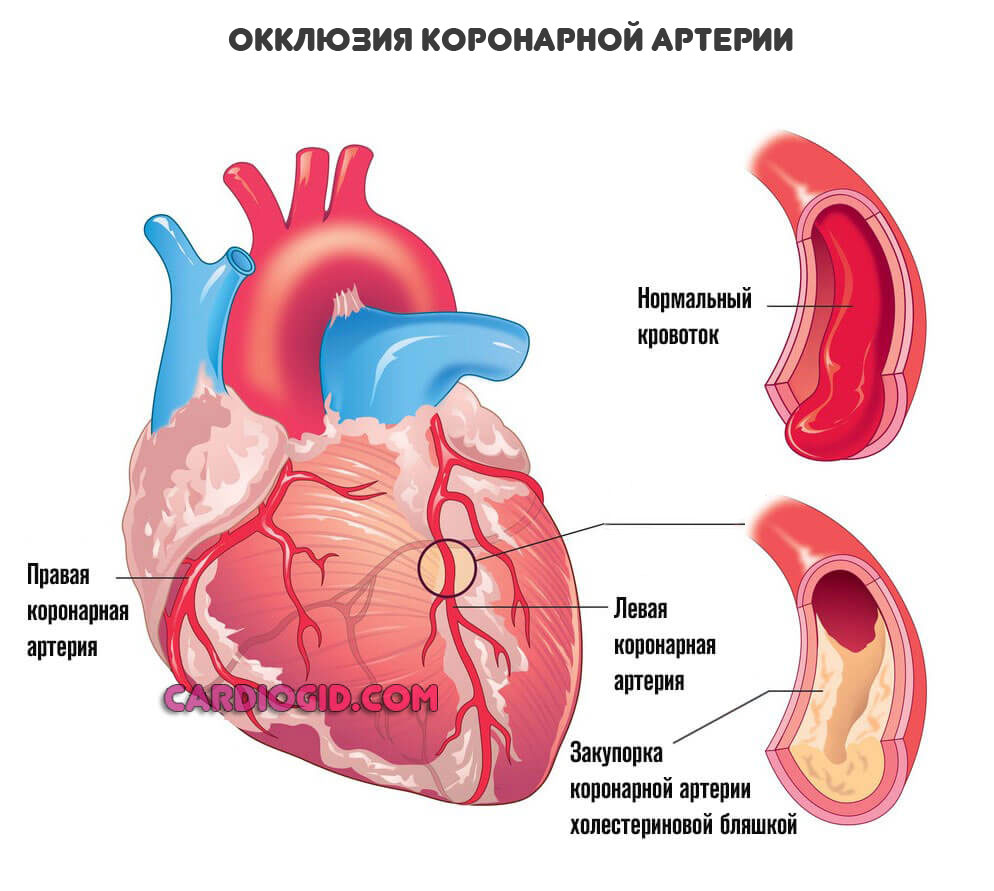
- Окклюзия, она же закупорка кровеносных структур. Наблюдается в 70% ситуаций. Определяется отложением липидных веществ, холестерина на стенках сосудов. Гемодинамика нарушается постепенно. Как правило, атеросклероз коронарных артерий начинается в молодом возрасте. Дает знать о себе спустя минимум 5-10 лет, если образ жизни крайне неблагоприятный, то возможно и раньше.
Четыре стадии развития
Другое основание классификации — стадиальность процесса. Соответственно выделяют:
- 1 этап. Легкий. Возникает в ранние годы. Характеризуется полным отсутствием симптоматики. Объем перекрытия просвета артерии составляет до 15%, компенсаторные механизмы еще выравнивают положение полностью. Лечение консервативное, восстановление в короткие сроки.
- 2 стадия. Умеренная. Объем перекрытия составляет 25% или около того, не более. Симптоматика минимальная, но уже присутствует. Со стороны сердца, сосудов и легких. Реже церебральных структур. Лечение проводится под контролем группы специалистов, шансы полного восстановления еще есть.
- 3 этап. Выраженный. Сопровождается перекрытием кровеносного сосуда почти наполовину. Гемодинамика нарушается существенно. Кардиальные проявления превалируют, церебральные встречаются наравне с ними. Лечение хирургическое, но полного восстановления уже не приходится ждать: есть органические нарушения со стороны анатомических структур.
- 4 стадия. Терминальная. До ее наступления проходит минимум 10-15 лет, бывает, что и больше. Чтобы не заметить усугубление процесса — нужно сильно постараться, потому вероятность подобного сценария минимальна. Множественные органические нарушения, анатомические дефекты не оставляют шансов на долгую жизнь. Помощь паллиативная.
Формы сердечного атеросклероза: острая и хроническая. Вторая лучше контролируется.
Причины
Факторы развития патологического процесса множественны и всегда имеют болезнетворный, кардиальный характер.
Многие могут быть скорректированы самим пациентом. Они субъективные, управляемые.
- Табакокурение. Наиболее частая причина стенозирования коронарных артерий. Длительность развития анатомических дефектов составляет около 3-5 лет. Затем формируются органические изменения со стороны сосудов. Отсюда недостаточность кровообращения на местном уровне. А это путь к инфаркту, приступам. При серьезном стаже потребления табака бросить вредную привычку недостаточно. Требуется длительное лечение, диета, кардинальное изменение образа жизни.
- Отягощенная наследственность. Семейный анамнез играет наибольшую роль в деле становления патологического процесса. Если в роду был хотя бы один человек, страдавший атеросклерозом коронарных артерий, вероятность проявления патологии в фенотипе растет на 30-40%, если оба родителя или двое членов семьи — еще выше. Контролю подобный фактор не поддается, но в рамках профилактики можно свести риски к минимуму, хотя и не полному нулю. Это основная причина развития болезнетворного явления в молодые годы.
- Стабильная артериальная гипертензия. Особенно на 2-3 стадии, когда показатели тонометра самостоятельно уже не снижаются. Суть процесса заключается в повышенной нагрузке на кардиальные структуры. Отсюда постоянное сужение коронарных артерий, невозможность адекватного снабжения кровью. Возникает замкнутый круг. Лечение консервативное. При существенном стенозе — хирургическое вмешательство.
- Ожирение. Собственно это не фактор развития, скорее указание на происхождение. Все пациенты с повышенной массой тела имеют метаболические синдромы. Проявляются они в частности нарушениями липидного обмена. Холестериновые бляшки откладываются на стенках сосудов. Растет артериальное давление. Тем самым, возникает комплекс причин становления атеросклеротической болезни сердца. Устранять нужно все, иначе эффект будет неполным.
- Холестеринемия. Увеличение уровня липидов в крови. Это не самостоятельная патология, скорее симптом процесса. Лечения сам по себе не требует, устраняется основное явление. В рамках терапии применяются статины. Они опасны при бесконтрольном использовании, требуется назначение врача.
- Сахарный диабет в анамнезе. Генерализованное нарушение работы организма. Полному устранению не подлежит, можно только держать патологию под контролем, не давая ей двигаться вперед в развитии. Сердечные проблемы находятся на первом месте среди осложнений диабета. К сведению, основная причина смерти больных — инфаркт. Чуть реже гангрена и сепсис на фоне специфического облитерирующего атеросклероза нижних конечностей.
- Гиподинамия. Недостаток физической активности. В большей мере рискуют пациенты с сидячим образом жизни, часто это профессиональная особенность. Также лежачие больные любого возраста. Для предотвращения застой крови и нарушения метаболизма рекомендуется гулять 1-2 часа в день.
- Неправильное питание. Погрешности рациона играют огромную роль в деле развития изменений в сердечнососудистой системы. Фактор легко устраним собственными силами. Восстановление после коррекции меню не представляет сложностей.
- Пиковые гормональные состояния, вроде пубертата, беременности, менопаузы и климакса у представителей сразу обоих полов.
Причины развития патологии многообразны, восстановление представляет определенные сложности. В случае неэффективности терапии возникает прогрессирующий атеросклероз сердца.
Симптомы
Изменения указанного рода представлены двумя клиническими вариантами.
Сам по себе процесс не дает какой-либо картины, она определяется проявлениями специфического типа. Инфаркт или же стенокардия — основные диагнозы.
Среди проявлений:
- Боли в груди неясного происхождения. Давящие, тянущие. Иррадиируют в левую руку, спину, лопатку. Протекает приступообразно. Каждый эпизод продолжается от 5 до 50 минут или чуть больше.
- Аритмия. Обычно по типу ускорения сердечной деятельности. Возможен обратный процесс или же изменение интервалов между каждым последующим сокращением. Определяются опасные и относительно безобидные виды. Угрозу жизни и здоровью представляет групповая экстрасистолия, фибрилляция, пароксизмальная тахикардия. Изменение ЧСС можно считать самостоятельным клиническим вариантом с типичными признаками: ощущением замирания сердца, резкого толчка в груди, неправильного биения.
- Одышка. В начальный период на фоне интенсивной физической нагрузки. Это классическая ситуация, которая, однако, трудно выявляется. Только в рамках специальных тестов. На фоне отклонения снижается сатурация кислорода. Позже возникает как результат незначительной активности или же в состоянии полного покоя.
- Нарушения сознания по типу заторможенности, проблем с мышлением, тумана в голове.
- Обмороки. Синкопальные состояния возникают спонтанно, без предварительного периода. Возможны неоднократные эпизоды в течение одного и того же дня. Опасность представляют падения, травмы.
- Паническая атака. Характеризуется страхом, бесконтрольной тревогой. Требуется применение седативных препаратов для купирования состояния. В такой момент человек неадекватен, возможны опасные действия.
- Вертиго. Головокружение. Вплоть до невозможности стоять на ногах и ориентироваться в пространстве.
- Цефалгия (головная боль). Средней интенсивности. Купируется стандартными анальгетиками, но возникает вновь.
Внимание:
Также возможны признаки неотложных состояний, таких как инсульт. В подобной ситуации появляется заторможенность, нарушение мышления, ослабление зрения, слуха, тактильных ощущений, речи, прочих высших функций.
Симптомы атеросклероза сосудов сердца множественны, но неспецифичны. По одним им поставить диагноз невозможно, это пустая трата сил.
Диагностика
Исследование пациентов с проблемами кардиального профиля проводится врачом-кардиологом. Возможно привлечение сторонних специалистов, по мере необходимости.
Задачи: определение симптомокомплекса, существенных признаков, постановка первичного диагноза, его верификация.
Используются следующие методы:
- Опрос больного на предмет жалоб, также сбор анамнеза. Играет главную роль.
- Измерение артериального давления, частоты сердечных сокращений.
- Суточное мониторирвоание. Оценка показателей тонометра и ЧСС на протяжении 24 часов в автоматическом формате.
- Электрокардиография. Позволяет выявить функциональные отклонения в работе сердца.
- Эхокардиография. Способ визуализации органических проблем.
- Анализ крови: общий, биохимический, на гормоны. Проводится в первоочередном порядке.
- Коронография. Основная, ключевая методика.
В рамках необходимости МРТ или КТ, сцинтиграфия, нагрузочные тесты (велоэргометрия).
Лечение
Терапия проводится комплексными методами. Используются лекарственные средства, сложные случаи устраняются хирургическим путем.
Препараты при атеросклерозе сосудов сердца:
- Статины. Основная группа. Снижают концентрацию холестерина в крови. Аторвастатин и аналоги.
- Фибраты. Гемфиброзил. Имеют тот же эффект, если не вдаваться в сложные фармацевтические подробности.
- Бета-блокаторы, антагонисты кальция и ингибиторы АПФ для нормализации артериального давления.
- Диуретики быстрого действия. Фуросемид, Гипотиазид. Они не сберегают калий, потому несут опасность для здоровья и жизни.
- Средства срочного действия — органические нитраты. В случае приступа.
Хирургическое лечение заключается в устранении стеноза или холестериновой бляшки путем открытого или лапароскопического доступа.
Риски на данный момент минимальны, но они есть. Стентирование (расширение коронарной артерии) или же устранение липидного образования — основной способ терапии.
Изменение образа жизни — главная мера на ранних стадиях. Об этом говорят все клинические рекомендации, кардиологических национальных сообществ.
- Отказ от курения, алкоголя, тем более наркотиков. Сделать это не так просто, требуется помощь нарколога.
- Нормализация физической активности. Примерно 1-2 часа пеших прогулок, плавания в день. Можно прибегнуть к ЛФК.
- Полноценный сон. 8 часов за ночь.
- Избегание стрессов. Хотя сделать это трудно.
- Дыхательные упражнения.
- Прием витаминно-минеральных комплексов. В профилактических целях и в рамках систематической терапии для обеспечения нормальной работы сердца.
- Коррекция рациона. Питание подразумевает повышенную витаминизацию, отказ от жирного, жареного, копченого. Больше белка (птица), яиц, сливочное масло в умеренных количествах.
Применение народных средств не практикуется. Это пустая трата времени и сил.
Прогноз
Зависит от стадии. Положительные признаки:
- Молодые годы начала процесса.
- Ранняя диагностика.
- Хороший отклик на проводимую консервативную терапию.
- Отсутствие хронических соматических патологий, особенно кардиального и эндокринного профиля.
- Нет вредных привычек.
В противоположном случае риски выше. Примерные выкладки такие:
| Стадия | Летальность в перспективе 3-5 лет |
|---|---|
| 1 | 3-7% |
| 2 | 8-15% |
| 3 | 25-30% |
| 4 | 40-60% |
При условии лечения исход несколько лучше. В то же время, инфаркт или стенокардия приводят к смерти намного чаще.
Продолжительность жизни неопределенно долгая, учитывая медленное прогрессирование заболевания.
Осложнения
Возможные последствия таковы:
- Инфаркт. Острое отмирание мышечного слоя в результате ишемии (кислородного голодания). Функциональная активность органа падает. Итогом оказывается кардиосклероз, замещение ткани рубцовой.
- Инсульт. В результате ишемии (кислородного голодания) церебральных структур.
- Остановка сердца. Спонтанная, в самый неожиданный момент. Реанимация может не дать результата.
- Обморок и, как итог, падение, травма, возможно летальная.
- Кардиогенный шок. Падение артериального давления до критических отметок. Летальность близится к 100%.
- Выраженная дыхательная недостаточность, асфиксия и смерть.
Как минимум, при длительно текущем патологическом процессе возникают органические изменения во всех системах. Это результат снижения гемодинамики.
Внимание:
Лечение должно проводиться в короткие сроки, чтобы не спровоцировать летальных дефектов, которые не корректируются никакими методами.
Профилактика
Способы уже кратко описывались:
- Отказ от пагубных привычек.
- Нормальная физическая активность.
- Полноценный сон.
- Отсутствие стрессов, механических перегрузок.
- Адекватный витаминизированный рацион.
Что немаловажно, на фоне отягощенного анамнеза или иных неблагоприятных факторов нужно каждый год 1-2 раза обследоваться у кардиолога. Программа-минимум — рутинный осмотр, измерение давления, ЧСС, также ЭКГ, ЭХО-КГ.
В заключение
Атеросклероз сосудов сердца — это поражение коронарных артерий, в ходе которого возникает стеноз или закупорка структур с развитием кардиальной недостаточности и дисфункции всех органов и систем.
Лечение проводится немедленно после выявления патологического процесса. Так прогноз наиболее благоприятен.
Источник


