Атеросклероз и нервная система

В нашей сегодняшней статье:
Гипертоническая болезнь, атеросклероз и нервная система
ГИПЕРТОНИЧЕСКАЯ БОЛЕЗНЬ, АТЕРОСКЛЕРОЗ И НЕРВНАЯ СИСТЕМА.
Гипертония, атеросклероз, ишемическая болезнь
сердца — названия этих заболеваний сегодня знает каждый. К сожалению, популярность этих терминов — не только результат санитарного
просвещения. После 40-летнего возраста многие люди, проходящие
профилактический осмотр, к своему удивлению нередко слышат от доктора:
«А давно ли у вас обнаружено повышенное артериальное давление?» И с
недоумением отвечают на вопрос вопросом: «А разве оно у меня повышено?»
Диагноз «гипертония» означает повышенное
артериальное давление. Давно замечено, что те лица, у которых обнаружена
гипертония, подвержены и другим сердечно-сосудистым заболеваниям,
например, у них быстрее развивается атеросклероз и многие виды нарушения
кровообращения.
…Сергей С, 42-летний водитель автобуса, был
в коллективе на хорошем счету, и если было необходимо ночное дежурство,
начальник автопарка знал, что Сергей никогда не откажется. Однако с
некоторого времени товарищи стали замечать нервозность и вспыльчивость в
поведении Сергея. После рейса, особенно в часы пик, он выходил из
кабины автобуса покрасневший, взбудораженный. Дело было не только в том,
что маршрут его автобуса проходил по центральным перегруженным
транспортом улицам и требовал большого напряжения от водителя.
Выяснилось еще одно обстоятельство: после ссоры его жена, забрав
ребенка, ушла к матери. Изо дня в день после домашних неурядиц Сергей
выходил на работу и попадал в хотя и привычную, но насыщенную трудными
ситуациями обстановку, заставлявшую его работать предельно внимательно,
собранно.
 Однажды после рейса Сергей почувствовал себя
Однажды после рейса Сергей почувствовал себя
плохо. И вот в поликлинике установлена первая стадия гипертонической
болезни. Стадия самая ранняя, когда артериальное давление может еще
возвращаться к нормальным цифрам, но затем вновь подскакивает. Водителя
решили направить в профилакторий. Через две недели артериальное давление
у него снизилось. Что усмирило разбушевавшиеся сосуды? Свежий воздух и
глубокий сон? А может возвращение жены? Надо полагать — и то, и другое.
Следовательно, на первых стадиях
гипертонической болезни можно избавить больного от этого состояния
путем нормализации условий его жизни. К сожалению, начальные признаки
гипертонии в половине случаев не замечаются самими заболевшими. Более
того, они могут остаться незамеченными при единичном посещении врача.
Ярким, увлеченным и непоколебимым сторонником
нейрогенной теории происхождения гипертонической болезни и атеросклероза
был академик Академии медицинских наук СССР А. Л. Мясников, создавший
стройную концепцию развития этих заболеваний. Важным выводом А. Л.
Мясникова было утверждение общности возникновения гипертонической
болезни и атеросклероза. Он отмечал, что первоначальной причиной их
появления часто может быть перенапряжение центральной нервной системы с
вовлечением так называемых подкорковых нервных центров, которые отвечают
за работу внутренних органов. Эти болезни возникают в условиях
избыточного возбуждения симпатического отдела нервной системы, причем
наряду с нервными центрами и периферическими узлами в процессе участвует
и надпочечная железа — главный источник адреналина в организме. Как
правило, в развитии гипертонической болезни активно участвуют также
почки, обильно снабженные симпатическими нервными сплетениями.
Впрочем было бы неправильно утверждать, что
причиной гипертонической болезни во всех случаях является нарушение
регулирующей функции нервной системы. Иногда артериальное давление
поднимается вследствие недостаточности кровоснабжения почек, которые
начинают выделять при этом в кровь особое вещество — ренин,
способствующий сужению сосудов. Обсуждая происхождение гипертоний, А. Л.
Мясников подчеркивал, что яркие формы гипертонии нейрогенного характера
возникают у тех лиц, у которых непосредственно раздражены полушария
головного или спинной мозг (при попадании в ткани головного мозга
осколков в результате огнестрельных ранений, при опухолевых процессах в
головном мозге).
Рабочие шумных цехов, водители легкового
автотранспорта заболевают гипертонией чаще, чем представители других
профессий. Повышена частота возникновения гипертонии у работников на
ответственных, напряженных, требующих срочных действий участках.
Жизнь показывает, что реакция людей на
профессиональные воздействия неодинакова и зависит от состояния их
нервной системы. Бывает так, что одному необходимо перейти в другой цех
завода, в то время как многие рабочие, обладающие более устойчивым типом
нервной системы, в тех же условиях прекрасно справляются с нагрузками.
Большинство людей, привыкших к своей работе, натренированных,
находящихся в здоровом трудовом коллективе со своими традициями и
взаимовыручкой не только не заболевают гипертонической болезнью, не
нуждаются в перемене работы. Весь образ их жизни, как говорят физиологи,
их «динамический стереотип», связан с рабочим коллективом.
Разумеется, человеческий организм настолько
сложен, что выделить в возникновении гипертонии какую-то единственную
причину невозможно, поэтому нарушения нервной системы теснейшим образом
могут переплетаться с изменениями других регуляторных систем, влияя на
работу сердца и тонус кровеносных сосудов.
Напрашивается вполне закономерный вывод: при
развитии гипертонической болезни надо применять средства, в частности,
направленные на нормализацию состояния нервной системы. Точно и
избирательно влиять на симпатические нервные узлы или соединения нервных
клеток, через которые проходят импульсы от мозга к мышцам сердца и
стенкам кровеносных сосудов. Эта мысль была реализована, и к настоящему
времени создана большая группа лекарств, так называемых
ганглиоблокаторов, снижающих проводимость импульсов в определенных
нервных узлах.
Говоря о механизмах развития гипертонической
болезни, нельзя подходить к этой проблеме односторонне и винить во всем
только нервную систему. Все гораздо сложнее.
Ученые обратили внимание на то, что в одном из
районов Африканского континента у представителей местного племени
сравнительно невысока заболеваемость гипертонической болезнью. Когда
стали изучать условия жизни и питания аборигенов, то обнаружили, что они
очень мало потребляют обычной поваренной соли. Вместе с тем в Японии у
жителей тех районов, где потребление соли сравнительно велико (20 г в
сутки и более), гипертония встречается очень часто. Значит избыток соли в
питании — важный фактор развития гипертонической болезни. Специалисты
объясняют этот факт тем, что почки не справляются с выведением избытка
соли из организма, несмотря на все свое совершенство.
Установлено, что при развитии «солевой
гипертонии» заметно изменяются высшие регуляторные центры мочевыделения,
расположенные в гипоталамусе. Избыточное потребление соли действует не
только на почки, но и на нервные регуляторные центры, а в итоге
развивается стойкое повышение артериального давления и нарушение
регуляции органов.
Конечно, нельзя бросаться в другую крайность и
сильно ограничивать себя в потреблении соли. Русский человек издавна
любил соления и привык сдабривать ими пищу. Важно не перегружать
организм солью, не злоупотреблять солеными блюдами, но совсем обходиться
без соли, естественно, нельзя.
Особенно велика роль эмоциональных напряжений,
способствующих повышению артериального давления. В жизни мы часто
сталкиваемся с эмоционально напряженными ситуациями, которые как бы
экзаменуют нашу нервную и сердечнососудистую системы. Следим ли за игрой
любимой команды, сопереживаем ли героям многосерийного телефильма,
решаем ли, наконец, свои собственные проблемы, мы испытываем самые
разнообразные чувства, причем их накал в определенных случаях может быть
очень высок.
Физиологи и клиницисты давно заметили, что в момент наивысшего
эмоционального подъема даже у вполне здоровых людей артериальное
давление повышается, а затем, когда страсти улягутся, возвращается к
исходному уровню.
Для того чтобы сигнализировать в головной и
спинной мозг о состоянии артериального давления, существуют особые,
барорецепторные зоны («барос» — тяжесть, давление). Эти зоны расположены
в стенке аорты, сонных артерий и других крупных сосудов. Именно они
посылают привычные для мозга сигналы. Но, допустим, у человека наступает
эмоциональный стресс, и давление резко подскакивает. Тотчас же чуткие
сторожа — чувствительные нервные окончания в названных зонах — реагируют
на повышенное давление и бомбардируют мозг залпами нервных импульсов.
SOS! SOS! SOS! Это значит, что давление крови превысило допустимые
нормальные колебания. Упрощенно говоря, происходит как в автомобильном
моторе, достаточно упасть давлению масла, как вспыхивает красная
сигнальная лампочка: — внимание! непорядок! примите срочные меры!
Поднявшееся кровяное давление в артериальном
русле начинает давить как на нежнейшую педаль на площадку
барорецепторной зоны. Сигнал тревоги достигает сосудо-двигательных и
нервных центров, управляющих ритмом и силой сердечных сокращений. И вот
как бы в ответ на сигнал тревоги дается команда стенкам кровеносных
сосудов расшириться, а сердцу — умерить свое биение. Проходит еще
немного времени, и артериальное давление выравнивается,
барорецепторные зоны «успокаиваются» и не шлют больше тревожных
сигналов. Однако если в этих зонах произойдет «поломка» (например, они
поражены атеросклерозом), то сигналов тревоги поступать не будет,
нервные центры начнут работать бесконтрольно, и способность
артериального давления к саморегуляции не будет реализовываться.
По-другому развиваются события в случаях
длительных эмоциональных напряжений, особенно когда силен фон
неудовольствия, неприятия какого-либо явления, т. е. негативный фон.
Отрицательные эмоции оказывают сильнейшее влияние на
сосудодвигательные центры и в конце концов могут вывести их из строя.
Конфликтные ситуации — наиболее подходящая почва для развития нарушений
артериального давления.
Физиологи проводили следующие эксперименты. Два
самца крысы помещались в одну и ту же клетку. Между ними возникала
ожесточенная драка, в результате которой выявлялся победитель. Затем
экспериментаторы разделяли клетку стеклянной перегородкой. Вид
ненавистного соперника, постоянно присутствующего по соседству, приводил
к неврозу у побежденного животного, повышению артериального давления и в
конце концов, несмотря на хороший уход и кормление, к его гибели.
Другой пример. Две крысы помещались в разных
частях перегороженной клетки, дно которой заменяла металлическая
решетка. Исследователи каждый раз, когда одна из крыс видела другую,
включали электроток. Вид соседки теперь сочетался с неприятнейшими
ощущениями электрического удара, а через несколько сеансов вызывал
приступ бешеной ярости у подвергавшейся электрическим ударам крысы. У
разъяренного животного возникал эмоциональный стресс, и начинались
подскоки артериального давления.
В механизме развития гипертонии большую роль
играет состояние самого сердца. В последние годы получила
распространение мембранная теория развития гипертонии. Суть ее такова:
клеточные оболочки теряют способность регулировать проникновение в
клетки солей кальция. Возникающие клеточные нарушения приводят к
изменениям симпатической нервной регуляции сосудов.
Ученые заметили, что с гипертонической болезнью
тесно связано другое распространенное заболевание — атеросклероз
(«атерос» — жир, «склероз» — уплотнение, отвердение).
Особенность развития атеросклероза заключается в том, что этот
процесс начинается с самой внутренней оболочки
кровеносного сосуда, в которую совсем не проникают нервные
сплетения. Однако она постоянно подвергается воздействию веществ,
выделяемых из нервных сплетений — норадреналина и ацетилхолина.
Соприкасаясь с циркулирующей кровью, внутренняя оболочка сосуда получает
из нее все необходимые вещества, в том числе и кислород. Наблюдения
показывают, что начальные стадии атеросклероза возникают после
повреждения соприкасающегося непосредственно с кровью тончайшего пласта
клеток, выстилающих внутреннюю поверхность сосуда. Вот в пласте
образовался дефект — погибло несколько клеток. На обнажившуюся
поверхность внутренней оболочки сосуда начинают оседать кровяные
пластинки. Затем в гладкомышечных клетках, содержащихся во внутренней
оболочке сосуда, по малоизвестным пока причинам накапливаются жировые
вещества, которые так переполняют эти клетки, что они лопаются. Вместо
погибших клеток образуется скопление жировых веществ.
По другой, наиболее распространенной сейчас
теории, первые признаки атеросклероза начинаются с появления во
внутренней оболочке липидных (жировых) пятен. Дело в том, что в крови
постоянно содержится особое вещество — холестерин. Кроме того, в ней
имеются две группы липопротеидов (сложных белково-жировых комплексов):
низкой плотности, способствующих проникновению холестерина в стенку
сосуда и высокой плотности, которые, напротив, содействуют выделению
холестерина из сосудистой стенки обратно в кровь. Их равновесие может
быть поколеблено и тогда в стенке сосуда откладывается все большее
количество холестерина.
Впоследствии на пораженных местах внутренней оболочки сосуда
развиваются склеротические бляшки, которые могут затем подвергаться
изъязвлениям и такому пропитыванию солями кальция, что твердеют и
становятся похожими на стекло.
Развитию атеросклероза способствует ограничение
двигательной активности человека в современных условиях (гиподинамия).
Чтобы убедиться во вредоносном действии гиподинамии были произведены
следующие эксперименты: для кроликов сконструировали специальную
проволочную тесную клетку, по конфигурации повторявшую очертания тела
сидящего животного. В такой клетке оно вынуждено было как бы замереть в
определенной позе и не имело возможности двигаться — ему трудно было
даже шевельнуться. Хотя кроликов регулярно поили и кормили, обеспечивали
чистый воздух, тишину, тем не менее многие из них через 2-3 недели
погибли в своих железных панцирях. Если же кролики выживали, то после
месячного пребывания в сковывающей все их движения клетке становились
тяжело больными. Их аорта оказывалась покрытой изъязвлениями и
кальциевыми отложениями. В стенке аорты развивались вздутия, выпячивания
(аневризмы).
Нервное перенапряжение, продолжительная
стрессовая реакция, возникавшие у животных, заключенных словно в тиски в
железный панцирь, приводили к глубоким изменениям стенки аорты и ее
нервного аппарата.
Существуют прямые экспериментальные
доказательства влияния нервной системы на обмен липидов и содержание в
крови холестерина.
Известны примеры повышения уровня холестерина в крови у студентов
перед экзаменационной сессией и понижение его в последующее время. Еще
раньше такую же закономерность заметили у артистов перед премьерой
спектакля. Другие исследователи описали подобное же явление у счетных
работников в напряженный период составления ими финансовых отчетов,
словом, увеличение эмоционального тонуса, излишне напряженная умственная
работа приводят к возрастанию в крови количества холестерина. А это —
одно из важных условий для развития атеросклеротических изменений
сосудов.
Оказалось, что если пациент принимает лекарства,
возбуждающие нервную систему, то содержание холестерина в крови
подскакивает, а если, наоборот, тормозящие нервную систему — содержание
холестерина снижается. Следовательно, уровень холестерина в крови прямо
зависит от состояния нервной системы. Нервные регуляторные механизмы
влияют на процессы свертывания крови и, следовательно, на склонность к
образованию кровяных сгустков — тромбов. Здесь мы вплотную подходим к
проблеме инфаркта миокарда.
В изучении роли нервных факторов в развитии гипертонии и
атеросклероза возникают все новые проблемы. Изучение распространенности
атеросклероза в нашей стране, например, показало, что он наиболее часто
встречается в Москве и Ленинграде, отличающихся напряженным ритмом,
большими транспортными нагрузками. В республиках Средней Азии была
выявлена меньшая распространенность атеросклероза, хотя в миллионном
Ташкенте ритм городской жизни также напряжен и в Средней Азии есть свои
национальные особенности питания, богатого холестерином. Следовательно,
необходимы новые углубленные исследования с непременным учетом
опасностей нервного перенапряжения в возникновении главных заболеваний
сердечно-сосудистой системы.
Источник
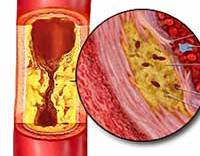
Атеросклероз код по МКБ 10 I70. Название хорошо известно “в народе”, но мало кто задумывается о последствиях. Название складывается из греческого ἀθέρος – “мякина, кашица” и σκληρός – “твёрдый, плотный”. По разным причинам в интиме сосудов происходит отложение холестерина в виде достаточно плотной кашицы (бляшка).
В результате просвет сосуда сужается вплоть до полной закупорки (облитерация) с прекращением прохождения крови. Есть похожая по симптомам патология – артериосклероз Менкеберга, однако в этом случае страдает средняя оболочка артерий, в которой откладываются соли кальция, холестериновые бляшки отсутствуют и развиваются аневризмы сосудов (не закупорка).
Атеросклероз поражает стенки сосудов, снижая их эластичность и создавая препятствие на пути движения тока крови. Вследствие этого происходит нарушение кровоснабжения внутренних органов.
Важно. Отрыв атеросклеротической бляшки опасен развитием таких грозных неотложных состояний, как инфаркт миокарда или инсульт.
На данный момент, атеросклероз сосудов уже не считается патологией людей преклонного возраста. Нездоровый образ жизни, малая физическая активность, курение, стрессы, чрезмерное употребление жирной пищи и алкоголя приводят к тому, что атеросклероз может развиваться уже к 30-35 годам.
Атеросклероз – что это такое
Атеросклероз – это хроническая сосудистая патология, появляющаяся из-за дисбаланса обмена жиров и белков в организме и сопровождающаяся накоплением липидов с последующим разрастанием соединительнотканных волокон в сосудистой стенке.
Прогрессирование атеросклероза сопровождается нарушением эластических свойств сосуда, его деформацией, сужением просвета, а, следовательно, и нарушением проходимости для тока крови.
Внимание. Главное коварство заболевания заключается в том, что первые стадии атеросклероза сосудов протекают бессимптомно, а яркая клиническая картина развивается только после возникновения необратимых изменений в сосудах и значимых нарушений кровоснабжения органов.
Следует также отметить, что многие пациенты не обращают внимания на первые неспецифические признаки атеросклероза и ишемии, такие как:
- снижение работоспособности,
- хроническую усталость,
- головокружение,
- ухудшение памяти,
- одышку,
- нарушение ритма сердца,
- тахикардию и т.д.
Большинство симптомов списывается на последствие тяжелой работы и недосыпа.
Чаще всего больные впервые обращаются к врачу только после того, как симптомы заболевания, возникшего из-за атеросклероза сосудов, начинают значительно осложнять им жизнь (невозможность подниматься по лестнице без тяжелой одышки, тахикардия и чувство нехватки воздуха в покое, невозможность самостоятельно передвигаться из-за болей в ногах и т.д.).
Справочно. В некоторых случаях пациенты узнают о том, что у них тяжелый атеросклероз после острого приступа стенокардии, инфаркта, транзиторной ишемической атаки (преходящая мозговая ишемия).
Хроническая церебральная ишемия может приводить к появлению шума в ушах, значительному снижению памяти, изменениям со стороны психики, нарушению походки и координации и т.д. Данный симптомокомплекс, чаще всего, игнорируют пожилые люди, списывая проявления церебральной ишемизации из-за атеросклероза сосудов на старческие изменения.
Причины атеросклероза
Справочно. Единой теории возникновения атеросклероза сосудов на данный момент не существует.
Спровоцировать развитие бляшек в сосудистой интиме могут:
- аутоиммунные заболевания (происходит первичная инфильтрация сосудистой стенки макрофагами и лейкоцитами);
- инфекции (вирусы, бактерии и.д.);
- нарушение антиоксидантных систем;
- гормональные сбои (гонадотропные и аденокортикотропные гормоны провоцируют усиление синтеза холестерина);
- врожденные дефекты сосудистых стенок;
- дисбаланс липопротеидов и накопление ЛПНП и ЛПОНП в стенках сосудов.
Справочно. Все эти факторы могут служить пусковыми механизмами развития атеросклероза, однако ведущая роль в патогенезе поражения сосудистой стенки остается за липидным дисбалансом.
Факторы риска развития атеросклероза сосудов:
Неконтролируемые факторы риска развития атеросклероза сосудов – это те, на которые нельзя повлиять. Они могут способствовать развитию атеросклерозов, но при отсутствии контролируемых факторов, не приводят к развитию заболевания.
Для развития атеросклероза сосудов необходимо сочетание нескольких факторов риска.
Это означает, что, даже имея наследственную предрасположенность к развитию атеросклероза, можно избежать серьезных осложнений, если:
- вести здоровый образ жизни (достаточный уровень физической активности, отказ от курения и приема спиртных напитков, диета с увеличенным количеством свежих фруктов, овощей, нежирной рыбы и ограничением приема жирного мяса, сладостей и т.д.);
- регулярно наблюдаться у лечащего врача;
- контролировать показатели липидного профиля (холестерин, ЛПВП, ЛПНП, ЛПОНП, триглицериды);
- принимать назначенное лечение по поводу фоновых патологий (сахарный диабет, гипертоническая болезнь и т.д.).
Факторы максимального риска
Любой из этих факторов может привести к появлению атеросклероза и патологий ССС:
Классификация атеросклероза
Как таковой, классификации атеросклероза не существует. Заболевание может разделяться по стадиям и локализации.
Наиболее распространенными локализациями атеросклеротических очагов являются:
- коронарные сосуды;
- грудной отдел аорты;
- шейные и мозговые сосуды (церебральный атеросклероз);
- сосуды почек;
- брюшной отдел аорты;
- артерии ног.
Атеросклероз грудного отдела аорты, в подавляющем числе случаев, сочетается с поражением венечных сосудов сердца, а атеросклероз брюшного отдела аорты, с ишемизацией нижних конечностей.
При отсутствии своевременного лечения и высоком уровне триглицеридов, а также «плохого» холестерина (липопротеидов НП и ОНП) возможен генерализованный атеросклероз. То есть, атеросклеротические бляшки различного размера поражают практически все сосуды.
По патологическим изменениям в сосудистой стенке, стадии атеросклероза разделяют на:
- стадию липидных пятен, состоящую из долипидного периода, липоидоза и последующего липосклероза;
- развитие атероматоза и возникновение фиброзных бляшек;
- появление осложнений атеросклероза (изъязвление, распад бляшек и т.д.);
- стадию атерокальциноза (кальцификацию атеросклеротических бляшек).
Изменения в стадии липидных пятен
В долипидную стадию атеросклероза, процесс очагового повреждения стенки только начинается. В первую очередь увеличивается мембранная проницаемость интимы, во внутренней оболочке сосуда начинают скапливаться белки, фибрин, тромбоциты (образуются пристеночные микротромбы).
Затем в очаге повреждения скапливаются гликозаминогликаны, холестерин, липопротеины НП и ОНП. В результате этого происходит разрыхление сосудистой стенки, создающее благоприятные условия для дальнейшего накопления ЛПНП и ЛПОНП, холестерина и т.д.
Из-за прогрессирующего воспаления, в сосудистой интиме начинают разрушаться эластические и коллагеновые волокна, отвечающие за эластические свойства сосуда.
В стадию липоидоза, инфильтрирование сосудистой стенки липидами и холестерином приводит к возникновению липидных полосок и пятен. Эти образования не выступают над интимой и, соответственно, не приводят к возникновению нарушений гемодинамики. Быстрее всего жировые (липидные) полосы и пятна образуются в грудном отделе аорты и коронарных сосудах.
Внимание. Следует отметить, что стадия липоидоза еще не является атеросклерозом как таковым. Подобные изменения могут отмечаться даже у подростков при наборе веса, курении или после тяжелых инфекционных заболеваний.
Изменения в эту стадию являются полностью обратимыми и при нормализации образа жизни могут полностью исчезать, не приводя к формированию атеросклероза.
При прогрессировании нарушения липидного баланса, липоидоз переходит в липосклероз.
Что такое липосклероз
Липосклероз – это стадия фибробластной пролиферации, разрушения макрофагов и активного разрастания в интиме соединительнотканных волокон. Именно в стадию липосклероза начинают формироваться фибринозные атеросклеротические бляшки – уплотненные, круглые образования, выделяющиеся над поверхностью интимы. Фиброзные бляшки приводят к нарушению гемодинамики, создавая препятствия на пути тока крови.
При прогрессировании липосклероза, атеросклеротическая бляшка разрастается, вызывая ишемию органов и тканей. Основная клиническая картина зависит от того, где находится очаг атеросклероза (венечные сосуды, почечные артерии, церебральные, брюшной отдел аорты и т.д.).
На данном этапе бляшки нестабильные и могут быть полностью растворены. Однако на этой стадии существует высокий риск развития осложнений, так как бляшки нестабильны, они могут в любой момент оторваться и привести к эмболии.
Важно. Стенка сосуда в период липосклероза подвергается значительным патологическим изменениям. Она перестает быть эластичной, в ней появляются трещины и участки изъязвления.
Все это создает благоприятные условия для прогрессирования нарушений гемодинамики и ишемии, а также активации свертывания крови и активного тромбообразования.
Стадия атероматоза
В ходе стадии атероматоза начинается активный распад липидов, расположенных внутри бляшки. Также, деструкции подвергаются волокна коллагена и эластина, расположенные в стенке сосуда.
Распавшиеся массы отграничиваются от просвета сосуда покрышкой атеросклеротической бляшки (зрелая гиалинизированная соединительная ткань).
Важно. При прогрессировании атеросклероза крышка разрывается и содержимое атеросклеротической бляшки попадает в общий кровоток, приводя к развитию осложнений.
Стадия атеросклеротических осложнений
Помимо основного осложнения атеросклероза – разрыва бляшки или отрыва ее участка, приводящего к острому ИМ, инсульту или гангрене нижних конечностей, могут развиваться, так называемые, атероматозные язвы.
Внимание. Такие язвы приводят к некрозу сосудистой стенки и формированию в ней аневризмы, в которой активно накапливаются тромбы.
Атероматозная язва может осложниться разрывом аневризмы, тромбозом или эмболом (при вымывании из язвы током крови тромба или содержимого атеросклеротической бляшки).
Развитие атерокальциноза
Справочно. Стадия кальциноза характеризуется активным накоплением в атеросклеротической бляшке солей кальция.
Такие бляшки становятся плотными, стенка сосуда вокруг них полностью теряет эластичность. Пораженный сосуд деформируется.
На этом этапе наблюдается тяжелейшая ишемия органов.
Важно. Кальцифицированная бляшка продолжает расти и может привести к инфаркту или гангрене, за счет полного прекращения кровоснабжения органа.
Симптомы атеросклероза
Начальные стадии атеросклероза протекают бессимптомно. После формирования фиброзных атеросклеротических бляшек симптомы зависят от того, какой орган подвергается ишемии.
При атеросклерозе церебральных сосудов, хроническая ишемизация головного мозга приводит к развитию структурных изменений головного мозга и нарушению его функций.
Развитие клинической симптоматики и ухудшение состояния больных происходит постепенно, по мере сужения просвета сосуда и нарастания ишемии.
Первые симптомы являются неспецифическими, появляются:
- головные боли,
- тяжесть в голове,
- боли,
- шум в ушах,
- повышенная утомляемость,
- нарушения сна,
- депрессии,
- эмоциональная нестабильность,
- ухудшение памяти и способности концентрировать внимание.
По мере прогрессирования атеросклероза и ишемии головного мозга появляются:
- глазодвигательные расстройства,
- нарушение речи,
- расстройства координации движений,
- нарушение походки,
- возможно появление транзиторных ишемических атак (прединсультное состояние, сопровождающееся переходящей выраженной ишемией головного мозга).
В дальнейшем присоединяются:
- тяжелые расстройства психики,
- обмороки,
- возможно недержание мочи,
- тремор конечностей,
- нарушение речи,
- снижение интеллекта,
- падения на ровном месте,
- тяжелые изменения походки,
- нарушение кожной чувствительности,
- развитие ишемического инсульта.
Симптомы ишемии нижних конечностей и поражения брюшного отдела аорты
Справочно. Симптомы поражения брюшной аорты и артерий нижних конечностей зависят от локализации сужения сосуда, протяженности атеросклеротического очага и длительности ишемии.
При поражении брюшного отдела аорты могут появляться боли или дискомфорт в животе, снижение аппетита, постоянное чувство тяжести и вздутия живота, отрыжки, запор. После употребления пищи характерно возникновение ноющих болей, которые стихают через несколько часов.
При прогрессировании атеросклероза и увеличении протяженности поражения сосудов, присоединяются:
- мышечная слабость,
- появление болей при ходьбе,
- похолодание ступней,
- ощущение мурашек и покалывания в пальцах ног,
- отсутствие пульсации при пальпировании пульса на стопах и под коленями,
- у мужчин характерно появление половой дисфункции.
При тяжелой ишемизации нижних конечностей характерна бледность и мраморность кожи ног (возможны также отек и гиперемия), появление трещин и язв на коже, болей в ногах в покое и ночью.
При остром прекращении кровообращения возникает гангрена ноги.
Дифференциальная диагностика атеросклероза нижних конечностей:
Симптомы поражения сердца
Важно. Атеросклероз грудного отдела аорты и коронарных сосудов является ведущей причиной появления ишемической болезни сердца.
Заболевание проявляется одышкой, усиливающейся при физической активности (ходьба, подъем по лестнице и т.д.), а затем и в покое, болями за грудиной, стенокардическими приступами.
Симптомы атеросклероза почечных артерий
Основными симптомами будут:
- гипертония (повышение давления будет стойким и плохо купируемым антигипертензивными препаратами);
- боли в пояснице;
- боли в животе;
- появление белка в моче;
- возможно появление эритроцитов в моче;
- развитие почечной недостаточности (уменьшение, а потом отсутствие диуреза, отеки, кровь в моче, симптомы интоксикации и т.д.).
Диагностика атеросклероза
Для выставления диагноза исследуется анамнез заболевания, жалобы пациента, наличие факторов риска, данные осмотра, а также
лабораторных и инструментальных исследований.
Из лабораторных показателей в обязательном порядке оценивают:
- общий анализ крови;
- общий анализ мочи, суточный белок в моче;
- коагулограмму;
- биохимию крови;
- липидный профиль (уровень липопротеидов ВП, НП и ОНП, уровень общего холестерина и триглицеридов) и коэффициент атерогенности;
- сахар крови;
- по показаниям может быть рекомендовано обследование гормонального профиля (гормоны щитовидной железы, эстрадиол, тестостерон и т.д.).
Также выполняется ЭКГ, ЭХО-КГ, суточное холтеровское мониторирование, УЗИ органов малого таза и брюшной полости, допплерография сосудов головы, шеи, сосудов ног, почечных артерий и т.д.
Может быть рекомендовано проведение магнитно-резонансной томографии с расчетом коронарного кальция (Са индекс).
При необходимости показана консультация:
- офтальмолога (оценка состояния глазного дна);
- невролога (выявление неврологических нарушений);
- ангиохирурга (при тяжелых поражениях, для определения необходимости оперативного лечения) и нейрохирурга (если поражены интракраниальные артерии);
- кардиолога (для подбора терапии или коррекции уже назначенного лечения);
- эндокринолога (при выявлении фоновых эндокринологических патологий);
- гематолога (для коррекции показателей коагулограмм и профилактирования тромбообразования за счет подбора антиагрегантной терапии).
Лечение атеросклероза
Терапия атеросклероза разделяется на немедикаментозную, медикаментозную и хирургичекую.
К немедикаментозной относят:
- соблюдение строгой гиполипидемической диеты;
- отказ от курения и приема спиртных напитков;
- увеличение физической активности;
- нормализация режима дня, отдыха и сна;
- контроль избыточного веса и постепенное похудение до индивидуальной нормы;
- регулярные профилактические осмотры у врача с контролем липидного профиля и т.д.
Внимание. Необходимо понимать, что базовые рекомендации по коррекции образа жизни являются обязательными. Без соблюдения основных принципов немедикаментозного лечения, даже прием гиполипидемических средств будет не эффективным.
Объем медикаментозной терапии зависит от тяжести заболевания. При отсутствии тяжелых гемодинамических нарушений и симптоматики рекомендовано:
При значительных нарушениях липидного баланса назначают этиологическую терапию, направленную на снижение уровня триглицеридов, ЛПНП и ЛПОНП (гиполипидемическая терапия), а также дезагрегантные средства, с целью профилактики тромбообразования и развития атеротромбоза.
Из гиполипидемических средств показано использование секвестратов ЖК (желчные кислоты), фибратов, статинов (симвастатинов и аторвастатинов).
Из дезагрегантных препаратов рекомендовано применение ацетилсалициловой кислоты и клопидогреля.
В обязательном порядке назначается лечение сопутствующих фоновых патологий (лечение артериальной гипертензии, аритмий, коррекция терапии сахарного диабета и т.д.).
По показаниям, при атеросклерозе могут назначать:
- препараты, нормализирующие микроциркуляцию и ангиопротекторные средства;
- бета-блокаторы (пропранолол, бисопролол и т.д.);
- антикоагулянты (гепарин);
- нестероидные противовоспалительные средства (как правило, они показаны при выраженном болевом синдроме у пациентов с ишемией нижних конечностей).
Справочно. При неэффективности медикаментозного лечения или при развитии острых