Атеросклероз аорты венечных артерий
Наибольший кровеносный сосуд в организме человека – аорта. Ее восходящий отдел содержит пару венечных (коронарных) артерий, осуществляющих кровоснабжение сердечной мышцы. Естественно, что атеросклероз аорты коронарных артерий сказывается не только на самом сосуде. При заболевании возникают осложнения в работе сердца. Поражение коронарных артерий происходит аналогично общей картине развития атеросклероза: от формирования липидных пятен до образования осложненной холестериновой бляшки. Впрочем, последнюю стадию можно предотвратить.

Симптоматика заболевания
Основная проблема, связанная с атеросклерозом венечных артерий обусловлена невозможностью диагностировать патологию на ранних стадиях развития. Установлено, что атеросклеротические бляшки формируются в организме уже к 10-летнему возрасту. Первоначально, это просто отложения липидов – избыточного холестерина и триглицеридов. Они проявляются в форме полосок или пятен на эндотелии артерий. Поскольку нарушений кровотока не наблюдается, то начальная форма патологии проходит без симптомов.
Следующая стадия атеросклероза связана с образованием соединительной ткани на отложениях и проникновением их внутрь стенок сосудов. Они как бы «пускают корни». Так формируется атеросклеротическая бляшка. В случае поражения венечных артерий это приводит к следующим симптомам:
- болевые ощущения в области сердца, грудной клетки;
- одышка при физических нагрузках;
- головокружения;
- общая слабость, усиливаемая быстрой утомляемостью.
Большинство симптомов характерны и для прочих форм атеросклероза. Выделить поражение коронарных артерий можно по характеру и локализации болевых ощущений. Наблюдается их взаимосвязь с физической нагрузкой, обусловленная тем фактом, что усиливается недостаток кислорода в миокарде. Пациент может чувствовать как сдавливающую боль, так и жгучую. Локализация ощущений распространяется по левой стороне грудной клетки, может перейти к лопатке.

Классификация форм недуга
В медицине существует альтернативное представление, что такое атеросклероз аорты. Фактически, это ИБС. Патология классифицируется по формам и стадиям болезни:
- протекающая без болевых ощущений;
- стенокардия трех видов;
- нарушения сердечного ритма;
- кардиосклероз;
- первичная остановка сердца;
- инфаркт миокарда.
Каждая из форм характеризуется собственным протеканием и симптоматикой.

Стенокардия
Народное название заболевания – грудная жаба. При атеросклерозе аорты коронарных артерий, в зависимости от характера протекания, различают следующие виды стенокардии:
- впервые возникшая;
- стабильная – болезнь протекает без заметных изменений в течение длительного периода времени;
- нестабильная – недуг прогрессирует, с рисками инфаркт миокарда или первичной остановки сердца.
Даже при стабильной стенокардии могут возникнуть осложнения, поскольку патология при частых проявлениях способна перейти в нестабильную разновидность.

Кардиосклероз
Патология возникает при прогрессировании атеросклеротических бляшек. Процесс сопровождает разрастание соединительной ткани непосредственно в миокард. Таким образом происходит последовательное замещение собственных мышечных волокон. Это может привести к деформации клапанов.
Различают очаговый и диффузный тип патологии. Второй вид характеризуется большими объемами поражения. Основные симптомы заболевания:
- аритмия сердцебиений;
- одышка;
- болевые ощущения в сердце;
- отечность;
- резкое снижение терпимости физических нагрузок.
Симптомы проявляются тем сильнее, чем больший объем мышечной ткани замещен.

Прочие виды поражения миокарда
Нацеленность атеросклероза коронарных артерий определяется локализацией патологии. Поскольку поражены венечные сосуды, то основной удар приходится на кровоснабжаемую ими сердечную мышцу – миокард.
Наряду с классической формой поражения органа, наблюдаются новые вариации:
- Гибернация. Альтернативное наименование спящий миокард. Наблюдается длительная по времени дисфункция мышцы. Фактически, миокард приспосабливается к снижению кровотока.
- Оглушение. Характеризуется умеренной степенью поражения мышцы, без гибели клеток. Наименование оглушенность связано с длительным периодом нормализации функции миокарда после восстановления кровотока. Процесс занимает часы или сутки.
- Ишемическое прекондиционирование. Феномен наблюдается после ряда случаев кратковременной ишемии. Миокард адаптируется под эти проявления, что позволяет лучше переносить более продолжительные промежутки ишемии.
Избежать серьезных проявлений атеросклероза аорты коронарных сосудов поможет оперативная реакция на первые симптомы заболевания. Приступы боли в груди – достаточный повод обратиться к врачу как можно быстрее.
Источник
Атеросклероз венечных артерий опасен своими осложнениями и симптомами. Если вовремя не обратиться за помощью и не пройти курс лечения, болезнь может закончиться летальным исходом. Лечение выбирается в зависимости от степени пораженности, и может быть как медикаментозным, так и операционным.
Поражение аорты
Атеросклероз аорты — заболевание сердечно-сосудистой системы, для которой характерно поражение сосудов. Оно происходит из-за отложения холестериновых бляшек на внутренней поверхности стенки и может развиваться в любом отделе кровеносной системы. Обычно оно поражает область дуги, которая соединят грудной и восходящий отдел. Болезнь делят на 2 группы: стенозирующую и нестенозирующую. Для первой характерны отложения на стенах артерий, для второй — на стенках сосудов.
Нестенозирующий вид диагностируют, когда липидные отложения распространены по всей длине сосуда и оставляют свободным более половины диаметра кровотока. Стенозирующий тип атеросклероза наблюдается, когда бляшками закрыта большая часть просвета внутри сосуда. Это приводит к сокращению кровотока, сужению и закупорке артерии, может спровоцировать развитие ишемии и некроза тканей.
Что такое венечные артерии
Коронарное кровообращение — это движение крови по миокардическим сосудам. По ним к сердцу поступает насыщенная кислородом (артериальная) кровь. Второе название коронарных артерий — венечные, от слова oronalis (лат.) или корона. Венечные сосуды отходят от корня восходящей аорты над аортальным клапаном в разные стороны и окружают сердце подобно венцу. Восходящий участок начинается от клапана, а заканчивается — плече-головным столбом.
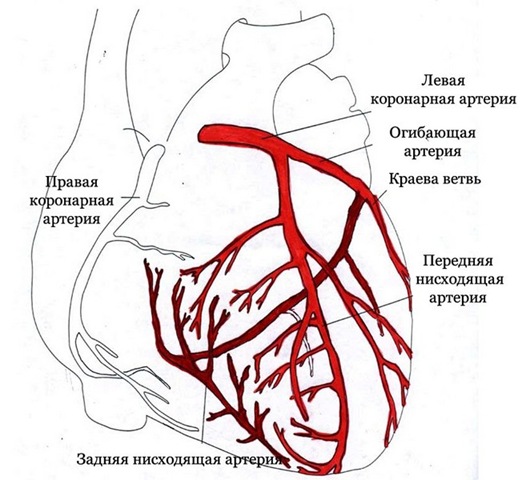
Причины болезни
Атеросклерозом венечных артерий (латинское название — coronariis arteriarum atherosclerosis) обычно страдают люди старше 45 лет. К основной причине заболеваний медики относят пониженное содержание «хорошего» холестерина. Остальные причины развития болезни делят на три группы.
К первой относят вредные привычки или причины устранимые:
- Употребление пищи с повышенным содержанием жиров;
- Гиподинамию;
- Употребление газированных напитков;
- Курение и употребление алкоголя.
Вторая группа включает причины, которые признаются частично устранимыми:
- Артериальная гипертония;
- Ожирение;
- Болезни инфекционного характера;
- Диабет;
- Интоксикация организма;
- Дислипидемия.

К неустранимым причинам относят:
- Возраст;
- Наследственность.
К неустранимым факторам также относят пол пациента: по данным статистики заболеванию больше подвержены мужчины.
Симптомы болезни
Проявление симптомов атеросклероза зависит от его локализации. Однако существует ряд симптомов, общих для заболевания.
Это:
- Отдышка;
- Слабость;
- Обмороки;
- Головокружения и сильная головная боль;
- Шум или звон в ушах;
- Сердцебиение;
- Тошнота;
- Ухудшение концентрации внимания и памяти;
- Изменение голоса;
- Резкое повышение или понижение АД;
- Серый или другой неестественный цвет кожи;
- Затрудненное дыхание или глотание.

Атеросклероз аорты характеризуется давящей болью в грудной клетке, отдающей в левую руку или спину, верхнюю часть живота.
Опасные осложнения
Болезнь начинается с появления микроскопических трещин в стенках сосудов. Постепенно они забиваются жировыми отложениями, которые приводят к зарастанию просвета. Сужение диаметра артерий постепенно уменьшает кровоток, что понижает снабжение тканей кислородом и питательными элементами.
Опасность болезни и в осложнениях: артериальной гипертонии, почечной недостаточности, аневризме и тромбозе артерий. Уменьшение прочности стенок сосудов приводит к атрофии клеток и мышц. Расслаивающаяся аневризма аорты — это угроза для жизни человека. Если происходит ее разрыв, то от внутреннего кровотечения человек может погибнуть за несколько часов.
Атеросклероз ветвей дуги кровеносного сосуда провоцирует развитие стенокардии и геморрагического инсульта. Стенозирующий атеросклероз приводит к нарушению кровообращения в конечностях, что вызывает острые боли и ощущение холодных ног, патологию пульсации в бедрах. Закончиться это может гангреной и ампутацией.

Тромбоэмболия мезентериальных сосудов — закупорка крупных или мелких сосудов тромбом или эмблом, которые могут вызывать инфаркт кишечной стенки, миокарда и мозга, или стенокардию. Сокращение живых ответвлений и сужение просвета сосудов приводит к развитию ишемии миокарда.
Диагностические меры и лечение болезни
Диагностика атеросклероза
Диагностику болезни проводят в несколько этапов:
- Осмотр;
- Составление истории;
- Инструментальное и лабораторное исследование.
Врач осматривает пациента и записывает жалобы, устанавливает признаки заболевания. На первом этапе делают кардиограмму сердца и анализ крови на холестерин, триглицериды и липопротеиды. ЭКГ необходимо для оценки состояния сердечной мышцы. Исследование сосудов проводится с помощью аортографии и ангиографии. По результатам обследования устанавливается степень поражения сосудов, аневризма и присутствие кальциноза.

Обследование коронарных артерий проводят при помощи коронарографии. При проведении УЗИ выявляют:
- Качество движения крови по сосудам;
- Степень поражения артериальных просветов;
- Наличие тромбов и бляшек;
- Наличие аневризм.
Скорость кровотока измеряют методом реовазографии.
Методы лечения
Существует два способа лечения болезни: хирургический и медикаментозный. В лекарствах выделяют 5 групп, которые различаются воздействием на организм:
- Статины понижают уровень холестерина в крови;
- Никотиновая кислота повышает содержание липопротеидов высокой плотности и понижает уровень триглицеридов;
- Секвестранты желчной кислоты способствуют выведению холестерина;
- Фибраты сокращают количество вырабатываемых триглицеридов и ускоряют их вывод из крови;
- Бета-блокаторы снимают болевые ощущения, давление и чувство дискомфорта в груди.
Операбельное вмешательство назначают при угрозе жизни пациента. Проводят его несколькими способами:
- При помощи ангиопластики, которая восстанавливает диаметр артерий;
- Наложение жгута для возвращения нормального кровотока;
- При аневризме с атеросклерозом проводят удаление и замену пораженного участка протезом;
- При разрыве аневризмы назначают срочную операцию.
Вспомогательные методы лечения — средства народной медицины. К ним относят чеснок с медом для понижения давления и укрепления стенок сосудов, богатый витаминами свекольный и огуречный сок, настой шиповника.
Шунтирование сердца
Операция по шунтированию — это вживление искусственного сосуда, который будет обеспечивать нормальный кровоток на пораженном участке. В зависимости от количества пораженных артерий проводят одиночное, двойное или тройное шунтирование. После операции пациента помещают в реанимационное отделение для восстановления дыхания и давления. Срок пребывания в реанимации — от 10 до 12 дней. Затем больного переводят в центр реабилитации. Шунты необходимо менять каждые 8 лет.
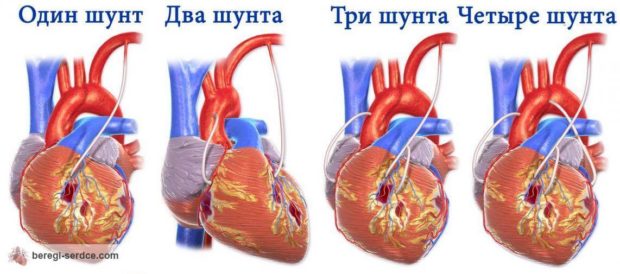
Жизнь после шунтирования
После выписки из больницы пациенты направляются на восстановительное лечение. В него входят физиопроцедуры, курс лечебной гимнастики, прогулки и занятия на велотренажере. К обычной жизни пациенты возвращаются через 1-2 месяца после операции, но имеют ряд ограничений:
- Работа не должна быть связана с большими физическими или эмоциональными нагрузками;
- Следует избегать стрессов;
- Необходимо отказаться от курения, алкоголя, крепких и газированных напитков;
- Необходимо привести вес в норму;
- Необходимо придерживаться постоянной диеты.
Для поддержания здоровья нужно выполнять ежедневный комплекс упражнений без резких движений и быстрого темпа. Запрещено поднимать тяжести и заниматься работой, которая требует напряжения плечевого пояса. Также следует следовать назначениям врача и принимать медикаменты в установленное время. Выполнение этих условий поможет продлить работу шунтов и избежать нового развития болезни.
Кардиохирурги о шунтировании
Шунтирование продолжается около 3 часов. После АКШ состояние пациента обычно резко улучшается: нормализация кровотока приводит к нейтрализации стенокардических приступов и выравнивает АД. Пациент быстрее возвращается к нормальному образу жизни, имеет меньше ограничений и потребляет меньше лекарств. Один из важных результатов операции — сокращение риска инфаркта миокарда и риска внезапной остановки сердца.
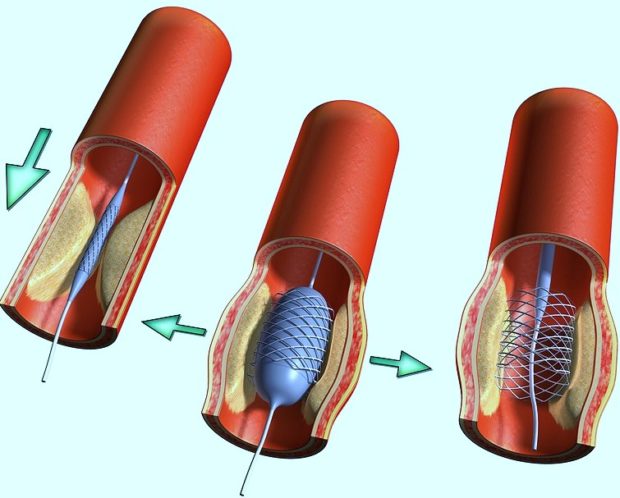
Осложнения после шунтирования редки. Связано это с тем, что хирургическое вмешательство дает большую нагрузку на организм. Иногда это приводит к инфарктам, тромбозам или инсультам. Часто появление осложнений провоцируют сами пациенты. Они внушают себе страх перед смертью, безнадежность, бесполезность процедуры и зацикливаются на продолжении болезни. Если наблюдается подобное состояние, то человеку назначают курс реабилитации у психолога.
Профилактика заболевания
Атеросклероз артерий легко предотвратить и излечить на начальной стадии. Для этого нужно лишь придерживаться нескольких правил:
- Регулярно заниматься физическими упражнениями;
- Много гулять;
- Отказаться от вредных привычек.

Полезно плавание и велопрогулки, йога, танцы и различные виды гимнастик. Для предотвращения болезни в день достаточно уделять 15-30 минут на занятия. Еще один важный момент — комфортный психологический климат. Стрессы, эмоциональное перенапряжение, усталость и волнение приводят к резкому ухудшению самочувствия.
Правильное питание
Для предотвращения заболевания вен и в период восстановления после операции врачи рекомендуют исключить из рациона:
- Соленую и жирную пищу;
- Продукты, содержащие трансжиры;
- Яйца;
- Рафинированный сахар;
- Крепкие и газированные напитки.
Питание нужно разнообразить свежими фруктами и овощами, нежирными молочными продуктами, рыбой и птицей, сортами цельнозернового хлеба.

Атеросклероз венечных артерий — заболевание опасное, и при неправильном лечении или несвоевременном обращении к врачу способно привести к летальному исходу. Нарушенное кровообращение провоцирует развитие гипертонии и острой сердечной недостаточности, ишемии, стенокардии. Диагностика болезни состоит из нескольких этапов и включает в себя ЭКГ и УЗИ, исследование сосудов и сосудного просвета. Чтобы вылечить болезнь, одних медикаментов недостаточно: лечение состоит из перемены образа жизни, физических нагрузок и диеты, которой необходимо придерживаться постоянно. При соблюдении всех условий пациенты быстро возвращаются к нормальному образу жизни и живут долгие годы.
Источник
Атеросклероз аорты относится к опасным заболеваниям, несвоевременное лечение которых приводит к инвалидности, а в некоторых случаях — и к смерти больного. Локализоваться патология может в любом отделе аорты — самом важном и крупном сосуде человеческого организма. Атеросклероз сопровождается характерной симптоматикой, причин развития может быть несколько. Существует несколько способов лечения, включая радикальное хирургическое вмешательство.
Что это такое
Патология чаще всего диагностируется у пожилых людей. Аорта состоит из восходящей части, дуги и нисходящей части сердечной аорты. Заболевание провоцирует развитие некоторых болезней сердца: ишемию, нарушения кровотока в головном мозге.
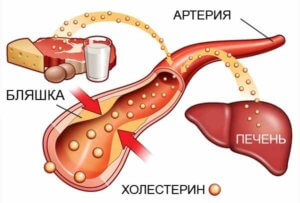
Сердечников часто интересует: атеросклероз аорты сердца — что это такое, насколько опасно для здоровья. Под атеросклерозом подразумевают постепенное сужение сосудистого просвета из-за образования бляшек на стенках коронарных артерий и аорты. Бляшки формируются из липопротеидов, солей кальция, холестерина и снижают эластичность кровеносных сосудов.
Липопротеиды, способные проникать в кровеносные сосуды, образуют на их стенках быстро разрастающиеся холестериновые пятна. Область поражения покрывается фиброзной тканью, на фоне чего происходит уплотнение сосудистых стенок. Бляшки со временем могут распадаться, замедляя кровоток и провоцируя развитие тромбоза. При атеросклерозе риск развития кислородного голодания увеличивается.
Причины
Заболевание чаще диагностируют у мужчин. Причины, по которым развивается атеросклероз сосудов, разделяют на 3 категории:
Как часто Вы сдаете анализ крови?
- неустранимые;
- частично устранимые;
- устранимые.
К неустранимым относят состояния, не подлежащие корректировке:
- наследственность;
- возрастные изменения организма (старение).
К частично устранимым относят заболевания, на фоне которых риск развития атеросклероза повышается:
- болезни инфекционной этиологии;
- патологии обменных процессов (дислипидемия);
- повышенное давление;
- сахарный диабет;
- ожирение;
- интоксикация организма хронического характера.
Устранимые причины атеросклероза подлежат корректировке со стороны. К ним относят:
- несбалансированное питание и/или злоупотребление вредной пищей;
- сидячий образ жизни и/или недостаточную физическую нагрузку;
- вредные привычки (употребление спиртных напитков и табачных изделий).
Бляшки в сосудах сердца образуются при чрезмерном употреблении продуктов с высоким содержанием животных жиров: сала, сливочного масла и колбас.
Классификация
Заболевание классифицируют в зависимости от отделов, в котором оно локализуется. Выделяют 5 основных типов заболевания:
- атеросклероз сердца;
- сосудов головного мозга;
- коронарных сосудов;
- нижних конечностей;
- корня аорты и ее основания.
Атеросклероз ветвей дуги аорты делится на 2 основных вида:
- стенозирующий;
- нестенозирующий.
При атеросклерозе дуги аорты стенозирующего типа холестериновые склеротические бляшки скапливаются внутри кровеносных сосудов, при нестенозирующем — пятна образуются на стенках. Атеросклероз коронарных сосудов сердца бывает 3 типов:
- ишемический атеросклероз коронарных артерий сердца;
- фиброзный сосудистый атеросклероз;
- тромбонекротический коронарный атеросклероз.
Кровоснабжение мышц сердца обеспечивается венечными сосудами. Атеросклероз аорты коронарных артерий поражает аорту грудной клетки и всю сердечно-сосудистую систему. По мере развития патологии сосудистые стенки истончаются, жировые полоски покрываются фиброзной тканью, на фоне чего стенки уплотняются.
Бляшки перемещаются со стенок сосудов на клапаны аорты, фиброз образуется при скапливании солей кальция. Клапаны перестают функционировать, часть крови возвращается в левый желудочек, и полость увеличивается. Это происходит при атеросклерозе аорты клапанов сердца. При атеросклерозе корня аорты поражаются венечные артериальные устья.
Как проявляется заболевание
Ишемический атеросклероз сопровождается стенокардией, легкой хромотой и резкими спазмами в области эпигастрия. Тромбонекротический тип проявляется в виде инфаркта или инсульта. Фиброзный лечению не подлежит, это финальная стадия атеросклеротического сужения сосудов. Атеросклероз сосудов сердца может иметь ряд дополнительных признаков.
Симптомы
Согласно статистике, у людей старше 50 лет диагностируется атеросклероз аорты, симптомы которого разнятся в зависимости от места локализации холестериновых бляшек. К характерной симптоматике патологий аортального клапана относят:
- учащение сердечного ритма, особенно если больной находится в лежачем положении;
- пульсирующую боль в затылке и шее;
- резкие боли в сердце;
- шумы в ушах;
- повышенную потливость;
- головокружение;
- одышка;
- обмороки;
- быструю утомляемость;
- вялость, апатию.
Проявления клапанного атеросклероза имеют симптомы стеноза и сердечной недостаточности. Патологии артерий и аорты проявляются в виде:
- сильных болей в груди (ощущение жжения или сдавливания);
- помутнения сознания или его потери;
- повышения артериального давления;
- головокружения;
- приступов тошноты;
- рвоты;
- одышки.
Атеросклероз сосудов, находящихся в грудном отделе, имеет следующие симптомы:
- артралгия;
- одышка;
- скачки давления;
- учащение пульса;
- появление хрипоты в голосе;
- мигрень;
- головокружение;
- кратковременная амнезия;
- гиперемия;
- дисфалгия (затрудненное глотание).
Появление симптомов атеросклероза сосудов сердца требует немедленного обращения в медицинское учреждение. На ранних этапах атеросклероз коронарных сосудов часто протекает бессимптомно.Холестериновые бляшки, образовавшиеся внутри кровеносных сосудов, могут спровоцировать развитие осложнений.
Признаки
Заболевание можно выявить по ряду признаков в зависимости от типа патологии и места ее локализации. К основным признакам атеросклероза аорты можно отнести сильные боли. При закупорке восходящей аорты жировыми бляшками болят суставы на протяжении нескольких часов, появляется нервозность. Атеросклероз кровеносных сосудов, находящихся в брюшной области, проявляется в виде болей, не имеющих четкой локализации. Они могут сопровождаться различными нарушениями со стороны пищеварительного тракта:
- нарушения дефекации (запор);
- избыточное газообразование;
- жидкий стул.
У пациента пропадает аппетит, что провоцирует снижение веса. Если закупорились подвздошные артерии, то возможно онемение нижних конечностей. Нарушение кровообращения может привести к отечности пальцев ног и образованию язв на стопах; мышечный тонус снижается.
Как лечить атеросклероз аорты сердца
Схема лечения патологии подбирается после осмотра больного и на основании результатов анализов. Пациент должен пройти кардиограмму и сдать кровь на холестерин (на голодный желудок). Лечение подбирается после полного диагностирования склеротического поражения сосудов. Выделяют несколько методов:
- терапевтический;
- медикаментозный;
- радикальный.
К радикальным методам относят хирургическое вмешательство. Патологию также лечат при помощи средств народной медицины. Самостоятельно подбирать лечение атеросклероза аорты сердца запрещено.
Терапевтическое
Терапия при атеросклерозе сердца основывается на очищении организма и снижении уровня холестерина. Этому способствует правильное питание, отказ от вредных привычек и соблюдение диеты. Из рациона необходимо частично или полностью (при тяжелых поражениях сосудов) убрать продукты, содержащие жиры животного происхождения.
Если пациент страдает ожирением, необходимо подобрать меню, в которое входят блюда с небольшой калорийностью. Питание должно быть дробным, пищу принимают 5-6 раз в день. В этом случае суточная норма жиров не должна превышать 60 г (70% — растительные жиры, 30% — животные жиры).
Из рациона рекомендуется убрать все сорта жирного мяса: баранину, свинину. Яйца, отварные почки, икру, жирные сорта рыбы также подлежат исключению. Сливочное масло можно есть не чаще 1 раза в неделю в небольшом количестве. Предпочтение необходимо отдать растительным маслам (оливковое, подсолнечное, рапсовое). Диета подбирается индивидуально. Одновременно с диетотерапией необходимо принимать медикаментозные препараты, позволяющие ускорить липидный обмен и предотвратить образование бляшек.
Медикаментозное
Полностью вылечить заболевание сосудов при помощи лекарственных препаратов нельзя. Комплексное применение медикаментов, ускоряющих липидный обмен и снижающих холестерин, позволяет улучшить общее состояние пациента, снизить выраженность характерной симптоматики и предотвратить дальнейшее образование атеросклеротических бляшек. К категории лекарств, нормализующих обменные процессы, относят:
- Омакор. Гиполипидемический лекарственный препарат выпускается в форме капсул, в составе которых присутствуют токоферол, этиловые эфиры жирных кислот (докозагексаеновая и эйкозапентаеновая). Регулярное применение разрешено при тромбонекротическом атеросклерозе. В этом случае наблюдается снижение триглицеридов. Режим дозирования — 1-2 капсулы в сутки. Стоимость — от 1600 руб.
- Липостабил. Антиатеросклеротическое медикаментозное средство имеет 2 формы выпуска: капсулы и инъекционный раствор. Действующий компонент — фосфолипиды (эссенциальные), вспомогательные — теофиллин (для капсул) и кислота никотиновая (для раствора). Принцип действия основывается на способности любой формы выпуска нормализовывать уровень липопротеинов. Схема приема — 2 капсулы трижды в день. Цена — от 4500 руб.
- Эйконол. Гиполипидемическое лекарственное средство в капсулах. В составе препарата присутствует одноименный компонент (эйконол), колекальциферол и ретинол. Улучшает метаболизм липидов и снижает гиперлипидемию. Применяется при атеросклерозе и ИБС. Режим дозирования — по 1 капсуле 2-3 раза в сутки. Стоимость — от 500 руб.
Снизить уровень холестерина можно при помощи лекарств-статинов (розувастатин на 55% снижает холестерин):
- Акорта. Препарат выпускается в таблетках. Основное составляющее вещество — кальция розувастатин. Гиполипидемический медикамент способствует снижению холестерина в крови и ускорению процессов его катаболизма. Режим дозирования — 1-2 таблетки в сутки. Стоимость лекарства — от 550 руб.
- Тевастор. Таблетки гиполипидемического медикамента содержат розувастатин. При регулярном применении уровень триглицеридов и липопротеидов низкой плотности снижается. Схема приема — 1 таблетка в сутки. Цена — от 335 руб.
- Розувастатин. Препарат выпускается в форме таблеток. Способствует снижению холестерина, ускоряет липидный обмен. Режим дозирования — 1 таблетка в сутки. Стоимость — от 170 руб.
Все медикаменты имеют противопоказания и способны спровоцировать развитие побочных эффектов. Длительность применения определяется индивидуально. Препараты подбираются лечащим врачом.
Операция
Атеросклероз сердца требует хирургического вмешательства (эндартерэктомии) при обширной ишемии пораженного участка. Основная цель операции — восстановление нормального кровотока к участку, пораженному патологией. Холестериновые бляшки, сужающие сосуд и перекрывающие кровоток, удаляются прямым путем.
Предоперационная подготовка обязательна. Незадолго до хирургического вмешательства необходимо прекратить прием нестероидных противовоспалительных средств. Антиагреганты и антикоагулянты принимают кратковременно в качестве профилактики тромбоза. Проводится общеклиническое и терапевтическое обследование пациента: измерение давления, определение уровня холестерина показателей свертываемости крови.
Если больной страдает сахарным диабетом, его должен осмотреть эндокринолог и определить уровень сахара в крови. Последний прием пищи — за 12 часов до предполагаемой операции. Для того чтобы выявить точное месторасположение холестериновых бляшек, необходимо провести ряд диагностических мероприятий. К ним относят:
- компьютерную томографическую ангиографию;
- ЦС-ангиографию;
- магнитно-резонансную томографию (МРТ) головного мозга;
- УЗИ кровеносных сосудов.
По типу оперативного вмешательства выделяют:
- прямую эндартерэктомию;
- каротидную эндартерэктомию;
- эверсионную эндартерэктомию.
В зависимости от места локализации холестериновых бляшек прямая эндартерэктомия проводится под местным или общим наркозом. После того как анестезия подействует, в месте, где сосуд закупорен, делают надрез. Аорту пережимают выше места поражения и надрезают. Края сосуда аккуратно растягивают, холестериновую бляшку удаляют. После проведенных манипуляций надрез зашивают.
При эверсионном типе оперативного вмешательства пораженный сосуд надрезается и выворачивается. После удаления жировых отложений на место чистки накладывается анастомоз. Сосуд возвращают в первоначальное положение и сшивают края.
Каротидная эндартерэктомия проводится на сонных артериях. Разрез делается на шее, выскабливание происходит по стандартной схеме.
Первые сутки после хирургического вмешательства пациент проводит в реанимации под наблюдением реаниматолога. На 2 сутки больной должен начать принимать медикаменты, препятствующие образованию тромбоцитов и улучшающие ток крови (Кавинтон, Винпоцетин, Актовегин). Швы снимают спустя неделю. На протяжении 30 дней после операции пациент должен принимать препараты, подавляющие агрегацию кровяных клеток.
Оперативное вмешательство проводится в исключительных случаях при тяжелых формах атеросклероза. Радикальный метод применяют в том случае, если медикаментозная терапия оказалась неэффективной. Операция противопоказана больным, у которых был диагностирован сахарный диабет, застойная сердечная недостаточность, ишемическая болезнь сердца, гипертония, онкологические заболевания и болезнь Альцгеймера.
Народные методы
От характерных симптомов патологии можно избавиться при помощи средств народной медицины, которые позволят улучшить кровоток, снизить уровень холестерина и нормализовать обмен веществ. Очистить кровеносные сосуды можно при помощи:
- Березовых почек. 1/2 ч.л. сухих почек необходимо залить 250 мл кипяченой теплой воды. Емкость с отваром поставить на медленный огонь и кипятить 10 минут. Настаивать 60 минут, затем сцедить. Принимать по 100 мл за час до приема пищи.
- Боярышника. Цветки растения (5 г) заливают горячей водой (250 мл). Отвар кипятят на паровой бане в течение 15 минут. После того как жидкость остыла, ее нужно сцедить. При необходимости отвар доводят до объема в 200 мл — для этого в него вливают кипяченую воду. Принимают средство за полчаса до еды 2-3 раза в день по 100 мл.
- Земляничного корня. Корневище предварительно измельчают до состояния порошка. 5 г корня лесной земляники всыпают в эмалированную емкость и заливают кипяченой водой. Отвар доводят до кипения на паровой бане, настаивают 90 минут и сцеживают. Принимают по 1 ст.л. перед каждым приемом пищи.
- Лукового сока. 2 луковицы очистить от кожуры, измельчить в блендере и отжать кашицу. Полученный сок смешивают с медом (в равных долях) и принимают не более 5 раз в сутки по 1 ст.л.
- Шиповника. Предварительно высушенные плоды растения перемолоть в блендере и высыпать их в пластиковую бутылку. Туда же залить 0,5 л водки. Средство настаивается 14 дней в темном месте. Употребляют настой внутрь — на ку?