Атеросклероз ак с недостаточностью 2 степени
Отклонения анатомического становления кардиальных и кровоснабжающих структур считаются наиболее распространенными в практике профильных специалистов. Согласно статистике за многие годы, именно нарушения работы сердца приводят к летальному исходу чаще всего. Чуть отстает рак, и то не везде.
Два указанных явления лидируют по числу смертей. Далеко не все пороки развития летальны на ранних этапах, да и на поздних еще есть шансы излечиться и прожить полноценно долгое время. Это не приговор. Варианты подобных болезней различны.
Недостаточность аортального клапана — это отклонение анатомического развития створок крупнейшего кровеносного сосуда, в результате которого происходит обратное забрасывание крови из просвета в левый желудочек.
Вещество курсирует по организму в недостаточных объемах, поскольку какая-то часть двигается в обратном большому кругу направлении.
Это не нормально, гемодинамика нарушается. Наступает гипоксия тканей, постепенная дистрофия или даже атрофия различных структур (головного мозга, почек, печени).
Восстановление потенциально возможно, но только хирургическими методами.
Механизм развития патологии
Понимание глубинных причин отклонения лежит через усвоение минимальной анатомической и физиологической информации.
Нормальная деятельность сердца такова. Через камеры предсердий кровь двигается в желудочки, которые ответственны за обеспечение органов жидкой соединительной тканью.
Левый наиболее важен: двигает кислород и питательные вещества по большому кругу. То есть именно через него обеспечивается все структуры.
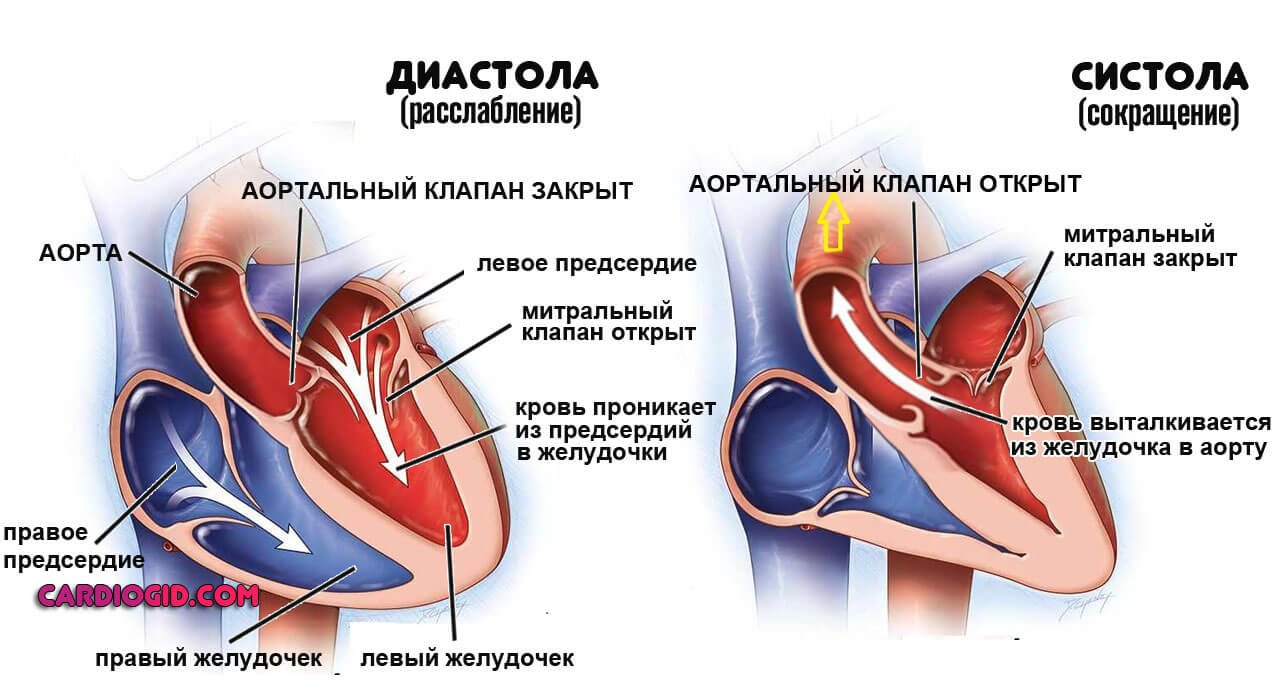
В просвет выходит аорта — крупнейшая артерия организма не только человека, но и многих млекопитающих вообще. Ее ветви обуславливают возможность адекватного снабжения тела и отдаленных образований через широкую сеть.
В процессе развития недостаточности клапана, створки входа сначала закрываются не полностью, а затем и вовсе перестают смыкаться.
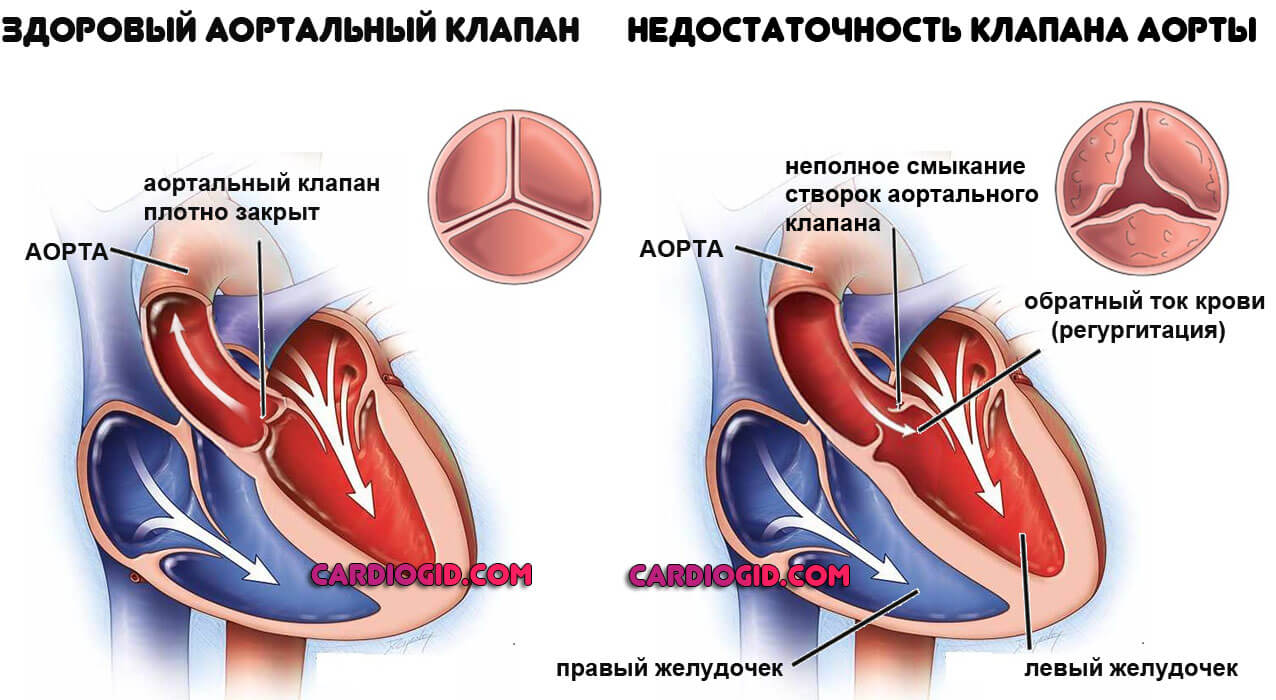
В первый момент наступает частичное нарушение кровообращения, а затем и генерализованное, зависит от количества выключенной из работы жидкой соединительной ткани.
Коррекция проводится радикальными (хирургическими) мерами. Даже на ранних стадиях, если есть проявления.
Гемодинамические нарушения
Встречаются в 100% клинических ситуаций, характер нарушения гемодинамики зависит от степени дисфункции аортального клапана.
Так, на фоне ранней стадии, симптомы почти отсутствуют, компенсация происходит за счет усиления сердечной деятельности: ускорение с одной стороны, с другой — форсирования сокращений.
С течением времени это само по себе приводит к гипертрофии левого желудочка и разрастанию мышечного органа. Измененная таким образом структура уже не может выполнять свои функции.
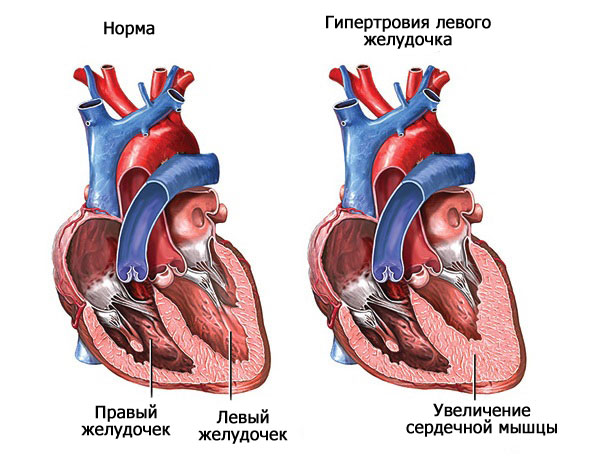
На фоне аортальной недостаточности возникает двойной процесс: сердце уже не работает как прежде, а объем поступающей обратно крови растет с каждый днем.
Частый клинический вариант длительного течения патологического процесса — кардиальная дисфункция. Если болезнь развивается давно, восстановление почти невозможно.
Генерализованное нарушение с коронарной недостаточностью, утолщением миокарда и т.д., вот с чем сталкивается пациент и его лечащий врач.
Единственное, что может спасти человека — пересадка сердца. Но трансплантация столь важной структуры представляет большие сложности. К тому же риски отторжения тканей и смертельного результата высоки.
Классификация
Типизация процесса проводится по главному основанию — характеру и степени отклонений анатомического и физиологического рода.
Согласно данному способу выделяют такие стадии:
Первая или легкая
Количество возвращающейся крови не превышает 10-15% от общего объема. Анатомических изменений еще нет, потому вероятность излечения максимальная.
Нередко врачи выбирают выжидательную тактику, не стремятся к радикальной терапии. Возможно, прогрессирования не будет, тогда лечение поддерживающее, медикаментозное.
Оперативного вмешательства не потребуется. При этом патологические отклонения уже присутствуют, хотя и неявные, среди которых изменение уровня артериального давления и изолированная систолическая гипертензия, с ПД около 80-90 мм ртутного столба.
Вторая, умеренная
Выраженность проявлений средняя, пациенты уже обращают внимание на неполадки со здоровьем, что в общем-то хорошо, поскольку мотивирует обратиться к кардиологу.
Специфичность симптомов минимальна, все выясняется в ходе объективных методик: эхокардиографии и выслушивания сердечного звука как минимум.
Прогноз условно благоприятный. Лечение хирургическое, на данном этапе наблюдение уже не целесообразно, прогрессирование неминуемо, это вопрос времени.
Третья, выраженная
Определяется тяжелыми симптомами даже в состоянии полного покоя, нарушениями со стороны церебральных структур и самого сердца.
Артериальное давление стабильно высокое, с большим ПД и частотой сокращений. Органы также справляются плохо, множественны нарушения со стороны почек, печени, головного мозга, сосудов вообще.
Четвертая или терминальная
Лечению в принципе не поддается, помощь паллиативная. На усмотрение пациента возможны попытки, но обычно заканчиваются они смертью на операционном столе.
Больной и его тело полностью нежизнеспособны. Артериальное давление низкое, стабильная гипотензия. Анатомические структуры отказывают, что убьет человека быстрее, сердечная или полиорганная недостаточность — вопрос стоит подобным образом, но это безусловный результат. Цинично, но истинно.
От первой до последней стадии может пройти не одно десятилетие. В некоторых случаях прогрессирование быстрое, в течение короткого срока. Обуславливается это соматическими патологиями и пагубным образом жизни с другой стороны.
Причины развития нарушения
Зная о факторах становления проблемы, можно сделать выводы и частично повлиять на собственную судьбу в медицинском аспекте.
Так, называют:
- Сифилис, продолжительно текущий. Вопреки возможному представлению, это отнюдь не поражение кожи. На фоне длительного течения возникают терминальные изменения внутренних органов, вплоть до полного отказа. Что собственно и происходит с сердцем: кардиальные структуры разрушаются.
- СПИД. Объясняет частые инфекционные заболевания. Они сопряжены с вовлечением в процесс целых систем организма. Без профильного длительного лечения обеспечение нормального или хотя бы приемлемого уровня жизни невозможно. Часты не только банальные простуды и пневмонии, но и миокардиты в разных вариациях. Поскольку иммунитет недостаточно активен, восстановление маловероятно. А вот разрушение предсердий с резкой остановкой деятельности мышечного органа — самый частый исход. В таких условиях смерть неминуема, вопрос времени. За операцию не возьмется никто, пациент ее попросту не выдержит по причине отсутствия сопротивляемости организма внешним и даже внутренним факторам.
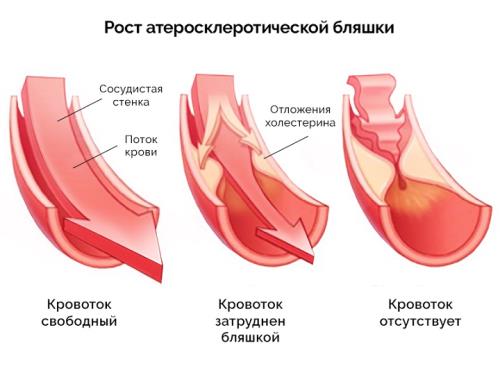
- Атеросклероз аорты. Заболевание распространенное и опасное. На ранних стадиях происходит стеноз или сужение просвета, но это нечастый клинический вариант. Вероятно отложение липидных структур на стенках сосуда. Поскольку это крупнейшая артерия, вполне понятно, чем может закончиться само по себе подобное заболевание. Когда же подключается недостаточность клапана, риски становятся в разы выше. Нередки случаи петрификации, отложения солей кальция в бляшках холестерина. Обычно при длительном течении процесса или у пожилых людей. Не застрахованы и молодые.
- Инфекционные миокардиты. Частично о них было сказано. Это воспалительный процесс в мышечном слое сердца. Лечение антибактериальное, по мере надобности проводится протезирование кардиальных структур при запущенном варианте.
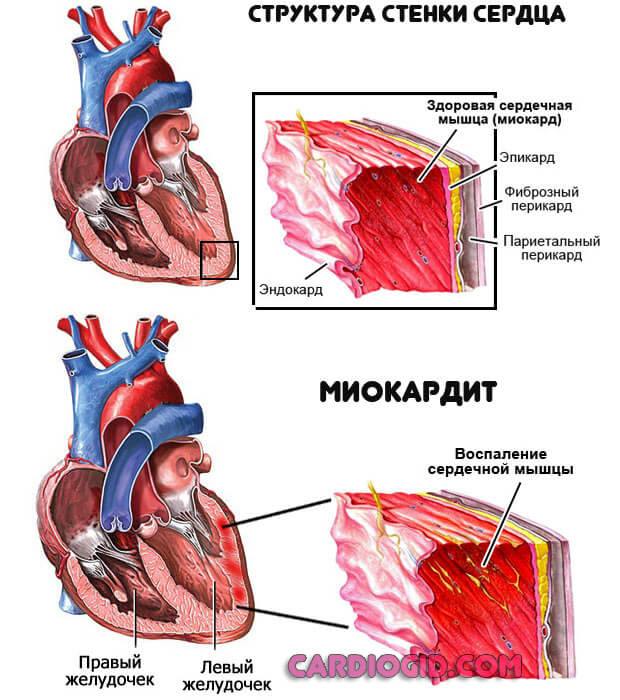
- Ревматоидный артрит и прочие аутоиммунные процессы, такие как волчанка или воспаление стенок сосудов, так называемый васкулит. Несмотря на большой разрушительный потенциал, это весьма редкие причины. На их долю приходится до 5% от общей массы патологических отклонений в клапанах.
- Ревматизм. Классическая болезнь, сопряженная с высоким риском недостаточности. Лечение представляет сложности, поскольку процесс имеет неизвестную природу, этиологию и плохо поддается коррекции. Используются медикаменты, при этом их сочетания подбираются опытным путем, не известно, как отреагирует организм. Между тем, время идет. Особенно неблагоприятен прогноз при позднем обнаружении проблемы, когда патология достигает 3 стадии.
- Длительно текущая артериальная гипертензия. Вариант относительно редок, в такой ситуации дисфункция выступает третичным последствием. Непосредственным предшественником оказывается гипертрофия левого желудочка и общее нарушение гемодинамики.
На фоне длительно текущих патологий описанного рода диагностируется недостаточность аортального клапана 2 степени. Нет, болезнь не перескакивает предыдущий период, просто выявить ее трудно в ранней фазе.
Симптомы в зависимости от стадии
Недостаточность аортального клапана 1 степени определяется только одышкой на фоне интенсивной физической активности. Больше ничем. Чем сложнее процесс, тем существенное полнота клинической картины.
Клинически значимые проявления появляются, примерно, со второго этапа развития недостаточности АК.
Среди возможных признаков:
- Бледность кожных покровов. Пациент выглядит мраморной скульптурой, сквозь дермальный слой просвечивают фиолетовые или синеватые сосуды в структуре сети.
- Изменение оттенка слизистых оболочек ротовой полости и ногтей.
- Вздувание вен на шее, выраженная пульсация при наблюдении.
- Интенсивное сердцебиение. Оно настолько сильное, что пациент содрогается при каждом сокращении.
Это специфические признаки патологического процесса. Они недостаточно понятны и тем более не позволяют быстро определить источник проблемы.
Проявления иного рода, которые провоцируются сердечной недостаточностью куда хуже и ярче с точки зрения клиники:
- Головокружение. Вплоть до невозможности управлять своими движениями и ориентироваться в пространстве. Это результат ишемии церебральных структур, в частности мозжечка.
- Одышка. Аортальная недостаточность 1 степени проявляется незначительными нарушениями гемодинамики. Сердце еще справляется со своими функциями, симптом появляется только при интенсивной физической нагрузке. Дальше — больше. По мере прогрессирования доходит до того, что пациент не в силах встать с постели.
- Слабость, сонливость, существенное снижение общей активности. Больной не способен выполнять повседневные и трудовые обязанности, особенно на поздних стадиях.
- Отеки нижних конечностей, далее еще и лица.
- Выраженная тахикардия, сначала на уровне 100 ударов в минуту, затем больше. Возможно развитие желудочковой пароксизмальной формы, в такой ситуации летальный исход становится вероятным.
- Боли в груди средней степени интенсивности. Даже при инфаркте они редко достигают большой силы. Отдают в живот, ноги, поясницу, спину, верхние конечности. Жгучие или тянущие, давящие.
- Цефалгия (головная боль).
Третья стадия представлена всеми описанными признаками, но возникают и другие объективные проявления:
- Повышение артериального давления в широких пределах. Терминальный этап сопряжен с гипотензией выраженного рода.
- Увеличение печени.
- Ослабление сердечного звука при выслушивании.
Аортальная недостаточность 2 степени — лучший момент для лечения: симптомы уже присутствуют в полной мере, но грубых органических нарушений пока не наступило, что обуславливает хорошие шансы на восстановление.
Диагностика
Обследование пациентов с патологиями сердечнососудистой системы — задача кардиолога или профильного хирурга, на этапе планирования операции. Схема классическая, предполагает не только констатацию факта наличия проблемы, но и выявление первопричины состояния.
Для этих целей назначаются такие мероприятия:
- Устный опрос. На ранних этапах не информативен, пациент и сам толком не сможет сформулировать жалобы.
- Сбор анамнеза. Имеет смысл после определения присутствия каких-либо проблем со здоровьем.
- Выслушивание сердечного звука (аускультация). Глухие тона, возможна параллельно текущая аритмия. Это плохой признак, тем более, если есть подозрения на опасные формы, вроде групповой экстрасистолии или фибрилляции.
- Измерение артериального давления и частоты сокращений. Как уже было сказано, специфический клинический признак — повышение АД, ПД, в терминальной фазе — гипотензия. От этого отталкивается врач в ранней диагностике.
- Электрокардиография. Также применяется для оценки функциональной активности кардиальных структур. Определяются даже малейшие отклонения сердечного ритма, но большого клинического значения это не имеет — речь о следствии, а не о причине.
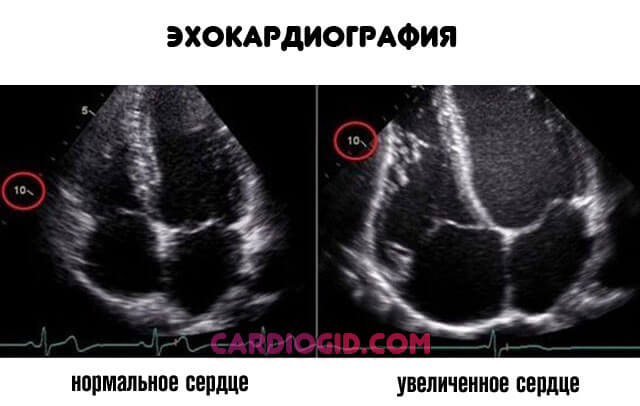
- Эхокардиография. Основная методика. Все органические расстройства становятся хорошо видны. При этом многие явления, обусловленные самой аортальной недостаточностью как на ладони. По мере прогрессирования сердце растет, обнаруживается утолщение миокарда. 4 фаза и вовсе сопровождается гигантским объемом органа, он мало похож на нормальный. Такая структура не способна обеспечивать кровью даже себя. Также имеется возможность исследовать объем обратного тока (регургитации) и определить размеры клапанного дефекта в мм.
- Коронаграфия. Для выявления степени кровообращения в сосудах кардиальных образований. Если обнаружены отклонения, в краткосрочной перспективе возможен инфаркт. Обширность зависит от того, какая структура стенозирована или закупорена.
- Определение свертываемости или коагулограмма. Особенно важно перед операцией. Как итог долгого течения недостаточности, есть риск нарушения реологических свойств крови. Она становится густой, плохо двигается. Отсюда рост артериального и пульсового давления, повышение риска инфаркта или инсульта.
- Клиническое исследование жидкой соединительной ткани. Для выявления воспалительного процесса (миокардита, эндокардита, перикардита).
В качестве узкоспециализированной меры — МРТ или КТ, также сцинтиграфия.
Лечение
Терапия строго хирургическая, но операцию с ходу мало кто возьмется назначать. Это непрофессионально, сначала нужно ознакомиться с динамикой процесса.
Если есть показания для хирургической курации — ведется краткосрочная подготовка больного к непростому вмешательству.
В качестве предварительной меры показано снижение артериального давления, устранение аритмии и восстановление хотя бы минимальной сократимости миокарда на приемлемом уровне.
Назначаются такие препараты:
- Ингибиторы АПФ, бета-блокаторы и антагонисты кальция. Многообразны по характеру.
- Антиаритмические. Амиодарон наиболее распространен. Также некоторые аналоги.
- В отсутствии противопоказаний — сердечные гликозиды. Но с большой осторожностью.
- Антитромбические средства. При нарушении текучести крови. Аспирин Кардио как основной, простую ацетилсалициловую кислоту пить не стоит, она обладает большим количеством побочных явлений.
- Микроэлементы и минеральные средства. Магния и калия (Аспаркам и подобные).
- Купирование острых приступов проводится Нитроглицерином.
Народные рецепты противопоказаны. Это пустая трата времени, драгоценного, сил и ложные надежды на панацею.
Даже хирургическое лечение не восстанавливает функции клапана полностью, хоть и позволяет долго, качественно жить с небольшими ограничениями.
Оперативное вмешательство направлено на восстановление анатомической целостности структуры, но это маловероятно.
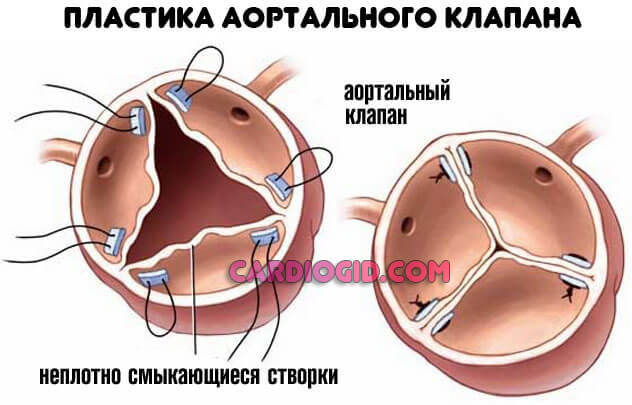
В основном используется протезирование, то есть замены перегородки на искусственную, синтетическую (из материалов, не провоцирующих отторжение).
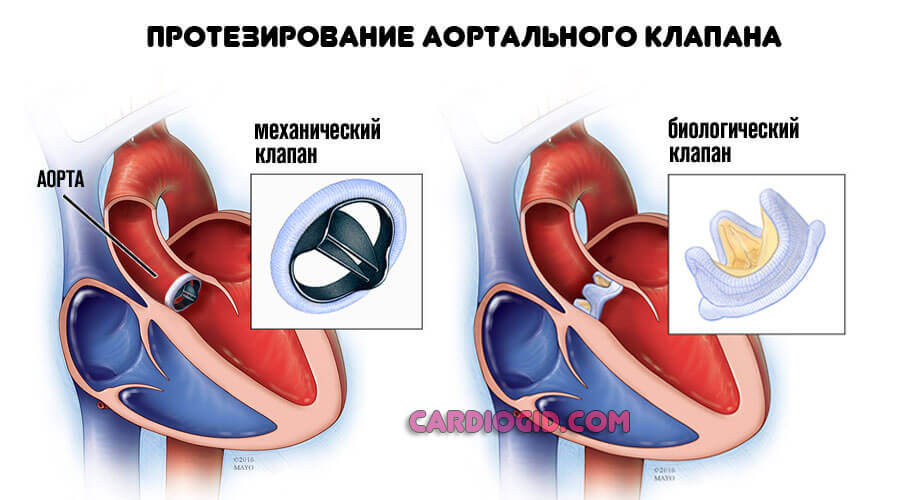
Методика рискованная, но аналогов ей нет. Лечение лучше начинать до развития органических расстройств со стороны сердца, поскольку кардиальные трансформации уже неустранимы.
На время подготовки или в период динамического наблюдения есть смысл отказаться от курения, алкоголя, ограничить соль (не более 7 граммов с день), полноценно спать (8 часов за ночь), питаться грамотно (меньше жирного, жареного, консервов и полуфабрикатов, больше витаминов и полезного белка). Физическая активность минимальна.
Прогноз и возможные осложнения
Вероятные последствия:
- Остановка сердца в результате дисфункции и недостаточного снабжения кровью.
- Кардиогенный шок. Падение артериального давления и деятельности органа, как итог — снижение выброса, острая гипоксия тканей и смерть с вероятностью почти 100%.
- Инфаркт. Отмирание кардиомиоцитов. От обширности зависят перспективы лечения. В любом случае остается дефект — замещение части здоровых структур на эпителий.
- Инсульт. Похожий процесс. Летальность несколько меньше, но снижение качества жизни выше по причине неврологического дефицита.
Основной фактор летального исхода у пациентов с нарушением работы створок аортального клапана — полиорганная недостаточность, реже остановка сердца. На почетном третьем месте — инфаркт.
Прогноз дифференцирован. На 1 стадии выживаемость 100%, на второй — 80%, на третьей — 45%, на четвертой — 10%, в перспективе 5-ти лет. Терминальная фаза сопряжена с летальностью почти 100%, вопрос времени. Часто пациенты не перешагивают рубеж в 1 год.
При проведении терапии шансы несколько выше. Полное восстановление возможно только на 1 этапе. 2 степень недостаточности аортального клапана уже оставляет след в организме, но этого пока мало для наступления смерти. Вывод — лечение вовремя, иначе не имеет смысла.
В заключение
Патологии сердца — первые по распространенности причины смерти людей всех возрастов. Ранний скрининг и постоянные осмотры у кардиолога в целях профилактики — залог долголетия.
Превенция проста — нормализация рациона, отказ от пагубных привычек, общая коррекция образа жизни.
Источник
Атеросклероз сосудов головного мозга (церебросклероз)
В медицине это заболевание имеет другое название — хроническая недостаточность мозгового кровообращения (ХНМК). Заболевание именуется также хронической церебральной недостаточностью или, проще, склерозом сосудов головного мозга. Оно часто развивается у людей пожилого возраста и нередко приводит к инвалидности, старческому слабоумию и другим психическим расстройствам. ХНМК имеет три стадии:
I стадия — ишемическая
В свою очередь, она имеет 2 фазы развития:
- начальные проявления;
- дисциркуляторная энцефалопатия (ДЭП), которая имеет 3 степени развития:
I степень. Умеренно выраженная энцефалопатия, компенсированная, с псевдоневрастенической симптоматикой;
II степень. Выраженная субкомпенсированная энцефалопатия, с эмоционально-волевой недостаточностью;
III степень. Резко выраженная энцефалопатия, декомпенси-рованная, с наличием слабоумия;
II стадия — тромбонекротическая;
III стадия — склеротическая.
Симптомы, связанные с развитием атеросклероза: головные боли, головокружения, шум в ушах, шум в голове, ухудшение памяти. Прогрессирование атеросклероза приводит к энцефалопатии. ДЭП I степени характеризуется тремя основными симптомами: головные боли, головокружения, нарушение памяти на текущие события. ДЭП II степени характеризуется снижением работоспособности, памяти, головными болями, головокружениями, обидчивостью, неусидчивостью, снижением критичности. ДЭП III степени характеризуется увеличением симптомов нарушений концевых мозговых сосудов (вертебробазилярная недостаточность, паркинсонизм, сенильный синдром, деменция). Если появляется острое нарушение мозгового кровообращения, то болезнь переходит во II стадию — тромбо-некротическую.
Дисциркуляторная энцефалопатия головного мозга 2 степени
 В наше время диагноз дисциркуляторная энцефалопатия 2 степени ставится, можно сказать, повсеместно. От этого заболевания одинаково страдают молодежь и старики на всех континентах, причем именно европеоидная раса склонна к развитию высшей стадии заболевания в большей степени. При длительной запущенности, если не производить лечение, хроническая энцефалопатия приведет к риску развития ишемического, а то и геморрагического инсульта.
В наше время диагноз дисциркуляторная энцефалопатия 2 степени ставится, можно сказать, повсеместно. От этого заболевания одинаково страдают молодежь и старики на всех континентах, причем именно европеоидная раса склонна к развитию высшей стадии заболевания в большей степени. При длительной запущенности, если не производить лечение, хроническая энцефалопатия приведет к риску развития ишемического, а то и геморрагического инсульта.
Что это за болезнь?
Проявления подобного недуга связаны с несколькими факторами, ряд из которых считается врожденными отклонениями кровоснабжения головного мозга, а некоторые – приобретенными вследствие действия совокупности факторов.
По статистике уже после 70 лет риск развития дисциркуляторной энцефалопатии во второй или третьей степени повышается примерно втрое, шанс обрести инвалидность при этом возрастает в 5-6 раз.
Атеросклеротическая (возникшая в результате атеросклероза) или в целом дисциркуляторная энцефалопатия считается диффузным очаговым нарушением кровоснабжения головного мозга. Как следствие, нарушается работа нервных клеток. Отвечающих за функционирование тех или иных систем организма. И если человеку вовремя не помочь, предоставив лечение на первой стадии или подавив симптомы в ранней степени развития, прогноз неутешительный: инвалидность 1-2 группы.
Причины энцефалопатии
Насколько врачам удалось выявить на сегодняшний день, дисциркуляторная энцефалопатия 2 степени возникает и развивается при недостаточной подаче крови в очаги головного мозга. На это могут повлиять следующие причины:
- Атеросклероз сосудов, артерий.
- Артериальная гипертензия, резкий спазм сосудов вследствие скачка артериального давления.
- Венозный тромбоз.
- Наличие большого уровня холестерина на стенках сосудов – часто причины кроются в неправильном питании и лишнем весе.
- Попадание токсинов в кровь – бактериального типа как при кори или ботулизме, болезни внутренних органов, или химического/органического. Например, неправильное лечение, алкоголизм, отравление, курение.
- Остеохондроз шейного отдела, защемляющий сосуд и вызывающий симптомы данного заболевания головного мозга.
- Вегетососудистая дистония также в значительной степени влияет на появление дисциркуляторной энцефалопатии.
- Васкулит – воспаление сосудов.
 Кроме того, один из самых негативных факторов, который можно записать в причины болезни уже на первой ее стадии – стресс. Частые психоэмоциональные нагрузки, расстройства приводят к тому, что наш мозг и сосуды в нем испытывают чрезмерный шок, изнашиваются преждевременно.
Кроме того, один из самых негативных факторов, который можно записать в причины болезни уже на первой ее стадии – стресс. Частые психоэмоциональные нагрузки, расстройства приводят к тому, что наш мозг и сосуды в нем испытывают чрезмерный шок, изнашиваются преждевременно.
Именно атеросклероз из всех перечисленных выше является самым распространенным фактором развития дисциркуляторной энцефалопатии. Нередко к нему присоединяются еще 2-3 причины.
Симптомы энцефалопатии
О том, как именно проявляет себя энцефалопатия 2 степени, сложно сказать однозначно, ведь многие симптомы на начальной стадии идентичны проявлениям других заболеваний головного мозга. Поэтому сложно выстроить и прогноз болезни.
Так, различают следующие проявления, в той или иной степени требующие лечение:
- Расстройства эмоционального и психического характера – характерны именно для 2 стадии, ранее не проявляются.
- Проблемы с памятью – в частности, амнезия на недавно произошедшие события.
- Вялость, апатия, полное отсутствие интереса к хобби.
- Сильные головные боли – как симптомы очагового характера.
- Рассеянность, склероз.
- Неспособность воспринимать большие объемы информации.
- Тошнота и слабость, головокружение.
Стоит отметить, что в большей степени симптомы начинают проявляться к ночи, после долгого дня или после утомительных нагрузок. И если продолжительность этих симптомов длится около полугода или более, говорят о 2 стадии развития дисциркуляторной энцефалопатии, а после проведения диагностики назначают адекватное лечение.
Уже во время лечения на амбулаторном или стационарном режиме врачи рекомендуют оформить инвалидность. Так как в сильной степени атрофирован мозг, больной не сможет вернуться к прежней работе.
Лечение энцефалопатии
Данное расстройство головного мозга лечится, так же как и подобные заболевания. Гипертензивная, гипертоническая, венозная энцефалопатии. так и дисциркуляторная требуют, чтобы было назначено комплексное, смешанное с медикаментозным лечение. Для того, чтобы провести диагностику и подтвердить состояние головного мозга, оценить размеры очагов поражения энцефалопатии, проводят ряд обследований:
- Позитронно-эмиссионная томография.
- Электроэнцефалография.
- Магниторезонансная томография.
- Компьютерная томография.
- Рентген шейного отдела позвоночника (на предмет исключения остеохондроза).
- Биохимический анализ крови и т.д.
По результатам обследования становится понятно, какого масштаба область мозга и в какой стадии поражения находится, следовательно, сколько затянет по времени лечение и какой степени будет присвоена инвалидность (обычно не ниже II группы).
Помимо устранения самой патологии головного мозга, требуется комплексный подход к устранению возникших от дисциркуляторной энцефалопатии симптомов. Подробный осмотр производит врач-невролог, а также кардиолог, терапевт и, если это необходимо – психиатр.
Лечение включает:
- Восстановление циркуляции крови в тканях головного мозга. Обычно применяют ноотропные препараты в сочетании с нормализаторами АД – Кавинтон, Ноотропил, Танакан и т.д.
- Препараты, снижающие содержание тромбоцитов и понижающие вязкость крови, такие, как Тиклид или Инстенон.
- Таблетки и инъекции, снижающие гипертензию сосудов методом калий-антагонистов и бета-адреноблокаторов. Например, Финоптин или Нимопидин.
- Терапия, направленная на достижение гиполипидемического эффекта.
Наряду с лекарственными методами широко рекомендуется физиотерапия на основе электрофореза сульфата магния, гальванических воротников, гипербарической оксигенации. В самых редких случаях, когда дело дошло до транзиторно-ишемической атаки или кровоизлияния (геморрагии), а также сильной отечности мозга, требуется операционное вмешательство.
Клиника «Госпитальер»
Облитерирующий атеросклероз сосудов нижних конечностей
17.05.2011 | Автор: Dr.Admin
 Облитерирующий атеросклероз сосудов нижних конечностей проявляется различными симптомами артериальной недостаточности: перемежающаяся хромота, зябкость и онемение ног, ослабление или отсутствие пульса на магистральных сосудах, образование трофических язв. Важнейшим симптомом этого заболевания является перемежающаяся хромота, а наиболее ранними признаками — ощущения зябкости, повышенная чувствительность к холоду и быстрая утомляемость при ходьбе.
Облитерирующий атеросклероз сосудов нижних конечностей проявляется различными симптомами артериальной недостаточности: перемежающаяся хромота, зябкость и онемение ног, ослабление или отсутствие пульса на магистральных сосудах, образование трофических язв. Важнейшим симптомом этого заболевания является перемежающаяся хромота, а наиболее ранними признаками — ощущения зябкости, повышенная чувствительность к холоду и быстрая утомляемость при ходьбе.
Что мы лечим? В основе развития болезни лежит атеросклеротическое поражение сосудов нижних конечностей, вызывающее нарушения кровоснабжения с вытекающими отсюда явлениями ишемии и гипоксии (кислородного голодания) в тканях организма. Тяжесть заболевания определяется состоянием магистрального артериального кровотока, а также функциональной состоятельностью более мелких сосудов — артериол и капилляров.
Для разделения больных по степени выраженности ишемии тканей на фоне облитерирующего атеросклероза сосудов нижних конечностей широко используется классификация R.Fontain et.all.(1968) в модификации В.С.Савельева с соавторами:
- 1 — боли в ногах появляются только после продолжительной (более 1000м) ходьбы; 2а — боли возникают после прохождения расстояния в диапазоне 200-1000м; 2б — безболевая ходьба составляет менее 200м; 3а — возникновение «болей покоя», появляющихся в горизонтальном положении; 3б — частые «боли покоя», вынуждающие опускать ногу более 3-4раз за ночь; 4а — появление некротических изменений пальцев стопы; 4б — гангрена стопы или голени.
Для удобства дифференциации лечения и диспансерного наблюдения при проведении озонотерапии используют также разделение больных на группы по степени выраженности хронической артериальной недостаточности. сокращенно ХАН (Н.Н.Малиновский, Е.А.Решетников, 1990, В.Ф.Болгов с соавторами, 2000). При этом 1 и 2а стадии ишемии соответствуют ХАН 1й степени, 2б и 3а стадии ишемии — ХАН 2й степени, 3б и 4 стадии ишемии — ХАН 3й степени.
Как мы лечим? При лечении облитерирующего атеросклероза сосудов нижних конечностей используется одна (или комбинация) из следующих форм применения озонокислородных смесей: внутривенные инфузии озонированного физиологического раствора (ОФР), большая аутогемотерапия (БАГТ), малая аутогемотрепия (МАГТ), стимуляция озоно-кислородной смесью билогически активных точек, газация смесью O²/О³ в пластиковом мешке с избыточным давлением («сапожок»). Длительность терапии и подбор форм применения озоно-кислородных смесей зависит от степени выраженности хронической артериальной недостаточности. Так, для больных с наиболее тяжелой ХАН 3й степени курс лечения включает 10-12 процедур внутривенного ввведения ОФР, проводимых через день, и 4-5 процедур МАГТ с интервалом 2 дня, но эта схема может быть заменена 8-10 процедурами БАГТ.
Улучшение состояния на фоне озонотерапии обычно наблюдается на 5-6й процедуре и проявляется в уменьшении или исчезновении болей в икроножных мышцах при ходьбе, в 2-3 раза может увеличиваться расстояние ходьбы без болевых ощущений. Положительный эффект после лечения сохраняется до 4-6 мес, затем курс озонотерапии рекомендуется повторять.
Получить более подробную информацию и записаться на прием к врачу можно по телефонам (8452) 26-04-44, 27-11-91 в часы работы нашей клиники: c 08.00 до 20.00 в будние дни и с 08.00 до 18.00 в субботу и воскресенье. Будьте здоровы!
Лечение дисциркуляторной энцефалопатии в Беларуси. Круглый стол ведущих специалистов здравоохранения
Дисциркуляторная энцефалопатия
Источник


