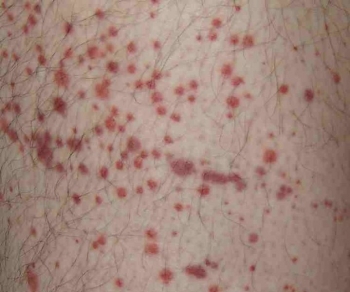
Апластическая анемия формулировка диагноза
— заболевание,
при котором отмечается угнетение
костномозгового кроветворения,
сопровождающееся снижением количества
эритроцитов, лейкоцитов и тромбоцитов
Основные
клинические проявления
При
апластической анемии больные чаще всего
предъявляют жалобы на слабость, быструю
утомляемость, кровоточивость десен,
носовые кровотечения, субфебрилитет,
длительные и обильные месячные. При
осмотре отмечается бледность кожных
покровов с лимонным оттенком. Аускультативно
над всеми точками выслушивается
систолический шум. Артериальное давление,
как правило, низкое. Печень незначительно
увеличена, селезенка чаще обычных
размеров. Нередко развиваются инфекционные
осложнения. Особенно часты пневмонии,
инфекции мочевыводящих путей,
постинъекционные абсцессы. Часто
развивается геморрагический синдром.
При этом положительные симптомы жгута,
щипка. Развиваются обширные гематомы,
кровоизлияния в конъюнктиву, слизистую
оболочку рта. Может развиваться
геморрагический инсульт с соответствующей
неврологической симптоматикой.
Классификация
По
степени угнетения костномозгового
кроветворения — гипопластическая
и апластическая анемии.
По
происхождению — анемии, связанные с
воздействием внешних факторов
(радиация, лекарственные препараты и
др.); с эндогенными причинами (влияние
токсических веществ при гипотиреозе,
уремии); идиопатические формы.
Диагностические
критерии
В
периферической крови определяется
выраженная нормохромная анемия,
выраженная лейкопения, тромбоцитопения,
увеличение СОЭ. В костном мозге уменьшено
количество миелокариоцитов, увеличено
число лимфоцитов, тучных и плазматических
клеток. При гистологическом исследовании
костного мозга обнаруживается полное
исчезновение костномозговых элементов
и замещение их жировой тканью.
Примеры
формулировки диагноза
1.
Гипопластическая анемия, подострое
течение с геморрагическим синдромом.
2. Апластическая
анемия, острое течение с выраженным
геморрагическим и септико-лекротическим
синдромом. Острая очаговая двусторонняя
пневмония.
Мегалобластные анемии
— анемии,
связанные с нарушением синтеза ДНК и
РНК,— заболевания, для которых характерно
наличие в костном мозге мегалобластов
— клеток красного ряда, характеризующихся
большой величиной, нежной структурой
хроматина в ядре, асинхронной
дифференцировкой ядра и цитоплазмы.
Основные
клинические проявления
Мегалобластные
анемии часто развиваются постепенно.
Вначале появляется слабость, повышенная
утомляемость, диспепсические расстройства,
сухость во рту. У некоторых больных
могут быть парестезии, корешковые боли.
При нарастании анемии появляются
головокружения, шум в ушах, сердцебиения,
одышка. Кожные покровы бледные с
ли-монно-желтым оттенком, склеры
субиктеричны. Отмечается гипотония;
на верхушке часто прослушивается
систолический шум, который проводится
на сосуды. При осмотре языка видны
участки воспаления. Нередко при этом
больные жалуются на чувство жжения
в языке. В последующем язык приобретает
гладкий, блестящий вид (лакированный
язык). Аппетит у больных обычно снижен.
Неврологическая симптоматика
проявляется онемением конечностей,
парестезиями, мышечной атрофией. Возможны
психические нарушения: бред, галлюцинации.
Классификация
1.
Анемии, связанные с дефицитом цианкобаламина
(витамина В12);
2.
Анемии, связанные с дефицитом фолиевой
кислоты. Диагностические критерии
В12-дефицитной
анемии:
1)
снижение содержания эритроцитов (менее
3,01012/л);
2) повышение цветового
показателя (более 1,1);
3) повышение содержания
гемоглобина в эритроцитах;
4) увеличение в крови
количества макроцитов, появление
мегалоцитов;
5) появление в костном
мозге мегалобластов;
6) повышение содержания
сывороточного железа (более 30,4 мкмоль
на литр).
Диагностические
критерии
Диагностические
критерии анемий, обусловленных дефицитом
фолиевой кислоты — в периферической
крови появляются макроциты, определяется
гиперхром-ная анемия с анизоцитозом,
тромбоцитопения, лейкопения, в костном
мозге обнаруживаются мегалобласты;
содержание фолиевой кислоты снижено
как в сыворотке (менее 3 мг/мл), так и
в эритроцитах (менее 100 мг/мл)
Примеры
формулировки диагноза
1. Анемия Аддисона-Бирмера,
стадия ремиссии.
2.
В12-дефицитная
анемия, обусловленная нарушением
транспорта цианкобаламина, стадия
рецидива с выраженным циркуляторно-гипоксическим
и гематологическим синдромами.
3. Фолиево-дефицитная
анемия, стадия ремиссии.
Источник
| Цветовой показатель | Анемии |
| Нормохромные | гемолитические анемии |
| апластические анемии | |
| анемии при хронических заболеваниях | |
| Гипохромные — ЦП ниже 0,85 | железодефицитная анемия |
| сидероахрестическая анемия | |
| талассемии | |
| анемии при хронических заболеваниях | |
| Гиперхромные — ЦП выше 1,05: | витамин B12-дефицитная анемия |
| фолиеводефицитная анемия |
Классификация анемии по степени тяжести:
— легкой степени: Нв 110 – 90 г/л
— средней тяжести: Нв 89 – 70 г/л
— тяжелая степень: Нв ниже 70 г/л
Основными лабораторными признаками ЖДАявляются:
— низкий цветовой показатель;
— гипохромия эритроцитов;
— снижение содержания сывороточного железа;
— повышение общей железосвязывающей способности сыворотки, снижение уровня трансферрина.
Пример формулировки диагноза:
Хроническая железодефицитная анемия, средней степени тяжести. Фибромиома матки. Мено- и метроррагии.
ВИТАМИН В12 – дефицитная анемия.
Диагностические критерии витамин В12-дефицитной анемии:
— трехростковая цитопения (анемия, тромбоцитопения, лейкопения);
— высокий цветовой показатель, гиперхромия эритроцитов;
— макроцитоз, мегалоцитоз;
— гиперсегментация ядер нейтрофилов, базофильная пунктация эритроцитов, тельца Жолли и кольца Кебота;
— признаки поражения нервной системы (фуникулярный миелоз);
— мегалобластический тип кроветворения в костном мозге (стернальная пункция—основной метод верификации диагноза).
Пример формулировки диагноза:
Витамин В12-дефицитная анемия, связанная с нарушением выработки внутреннего фактора Касла (на фоне атрофического гастрита), средней степени тяжести.-
Апластическая анемия.
Различают врожденную, например, анемия Фанкони и приобретенную апластическую анемию (АА). Современная классификация приобретённых аплазий костного мозга выделяет так называемые идиопатические апластические анемии, когда установить причину заболевания не представляется возможным и апластические анемии с предполагаемым этиологическим фактором: ионизирующая радиация, токи высокой частоты, вибрация, горячий воздух, искусственное освещение; лекарственные (нестероидные противовоспалительные средства, противосудорожные препараты и др.) или токсические агенты (бензол и его призводные), а также, ассоциированные с вирусами (гепатита, парвовирусами, вирусом иммунного дефицита, вирусом Эпштейна-Барр, цитомегаловирусом) или клональными заболеваниями кроветворения (лейкозом, злокачественной лимфопролиферацией, пароксизмальной ночной гемоглобинурией), а также вторичные аплазии, развившиеся на фоне солидных опухолей, аутоиммунных процессов (системная красная волчанка, эозинофильный фасциит и др.).
Основные критерии диагноза АА:
— трёхростковая цитопения: анемия, гранулоцитопения, тромбоцитопения;
— снижение клеточности костного мозга и отсутствие мегакариоцитов по данным пунктата костного мозга;
— аплазия костного мозга в биоптате подвздошной кости (преобладание жирового костного мозга).
Диагноз АА устанавливается только после гистологического исследования костного мозга (трепанобиопсия).
Критерии тяжести апластической анемии
(Михайлова Е.А, Устинова Е.Н., Клясова Г.А., 2008).
Нетяжелая АА: гранулоцитопения >0,5х109.
Тяжелая АА: клетки нейтрофильного ряда <0,5х109/л;
тромбоциты <20х109/л;
ретикулоциты <1,0%.
Очень тяжелая АА: гранулоцитопения: менее 0,2х109/л;
тромбоцитопения менее 20х109/л.
Критерии полной ремиссии:
1) гемоглобин >100 г/л;
2) гранулоциты >1,5х109/л;
3) тромбоциты >100,0х109/л;
4) отсутствие потребности в заместительной терапии компонентами крови.
Частичная ремиссия:
1) гемоглобин >80 г/л;
2) гранулоциты >1,0х109/л;
3) тромбоциты >20х109/л;
4) исчезновение или значительное уменьшение зависимости от трансфузий компонентами крови.
Пример формулировки диагноза:
Идиопатическая апластическая анемия, тяжёлая форма.
Острые лейкозы.
Классификация.
Наиболее распространенной морфологической классификацией ОЛ остается предложенная франко-американо-британской группой в 1976 г. классификация FAB, пересмотренная и дополненная в 1991 г., согласно которой выделяют следующие формы ОЛ.
Острые лимфобластные лейкозы (ОЛЛ):
L1 (микролимфобластный вариант, ОЛЛ без созревания) является преобладающим у детей (70% случаев среди всех детских ОЛЛ). У взрослых на его долю приходится не более 20-25%.
L2 — ОЛЛ с созреванием, наиболее вариабелен, чаще встречается у взрослых (около 70% случаев среди всех ОЛЛ).
L3 — Беркиттоподобный лимфобластный лейкоз — достаточно редкий вариант ОЛЛ (менее 5% случаев).
Самым благоприятным в прогностическом отношении является L1 -ОЛЛ (наиболее высокие показатели частоты получаемых ремиссий и длительной безрецидивной выживаемости)
Острые нелимфобластные лейкозы (ОНЛЛ)
М0 — острый миелобластный недифференцированный лейкоз.
М1 — острый миелобластный лейкоз без созревания.
М2 — острый миелобластный лейкоз с созреванием.
МЗ — острый промиелоцитарный лейкоз.
М4 — острый миеломонобластный лейкоз.
М5 — острый монобластный лейкоз.
М6 — острый эритробластный лейкоз (эритромиелоз).
М7 — острый мегакариобластный лейкоз.
В 2001 г. международной группой экспертов была разработана новая классификация гематологических опухолей (ВОЗ, 2001), основой которой явилась классификация FAB (табл. 1). В классификации ВОЗ ОЛ характеризуются не только в соответствии с морфологическими и цитохимическими признаками бластных клеток, но и с учетом их генотипа, иммунофенотипа, связи с предшествующей химиорадиотерапией. В тех ситуациях, когда нет возможности проанализировать кариотип бластных клеток, единственный принцип классификации ОЛ — морфологический.
Клиническая классификация стадий острого лейкоза преследует сугубо тактические цели — терапевтическую тактику и прогноз:
1. Первый острый период (развернутая стадия болезни).
2. Полная (неполная) ремиссия.
3. Выздоровление
4. Рецидив (с указанием, первый или повторный).
5. Терминальная стадия.
Таблица 1
Классификация острых лейкозов (ВОЗ 2001 г.)
| Острые миелоидные лейкозы ОМЛ с t (8;21)(q22;q22) ОМЛ с перестройками 11q23 ОМЛ — с мультилинейной дисплазией — с предшествующим миелодиспластическим синдромом — без предшествующего миелодиспластического синдрома ОМЛ с минимальной дифференцировкой ОМЛ без признаков вызревания ОМЛ с признаками вызревания ОМЛ с базофилией Промиелоцитарный лейкоз [ОМЛ с t(15;17)(q22;q11-12) и вариантами] Острый миеломоноцитарный лейкоз ОМЛ с inv(16)(p13;q22) или t(16;16)(p13;q22) и с патологической костномозговой эозинофилией Острый моноцитарный лейкоз ОМЛ с перестройками 11q23 Острый эритроидный лейкоз Острый мегакариоцитарный лейкоз Острый панмиелоз с миелофиброзом Миелодиспластические синдромы (МДС) рефрактерная анемия — с кольцевыми сидеробластами — без кольцевых сидеробластов рефрактерная цитопения (миелодиспластический синдром) — с мультилинейной дисплазией рефрактерная анемия (миелодиспластический синдром) — с избытком бластов Синдром 5q — Миелодиспластические синдромы, неклассифицируемые | M1 M2 М2Baso М3 М4 М4Ео М5а (недифференцированный) М5b (дифференцированный) М6 М7 |
| Вторичные ОМЛ и миелодиспластический синдром, развившиеся после химиотерапии | M1 M2 M4 M5 M6 M7 |
| Острые лимфобластные лейкозы В-лимфобластный лейкоз/лимфома из предшественниц В-клеток, варианты с — t(9;22)(q34;11), — t(1;19)(q23;13), — t(12;21)(p12;q22) — и с перестройками 11q23 Т–лимфобластный лейкоз / лимфома из клеток-предшественниц | L1 L2 |
Принципы диагностики.
Диагностика ОЛ базируется на оценке морфологических особенностей клеток костного мозга и периферической крови.
Диагноз острого лейкоза может быть установлен только морфологически по обнаружению бластных опухолевых клеток в костном мозге (более 20%). При обнаружении в костном мозге менее 20% бластных клеток, а в периферической крови — более 20%, также устанавливается диагноз ОЛ.
Хранение первичных препаратов костного мозга, на основании которых установлен диагноз, обязательно в течение не менее 5 лет.
Картина крови характеризуется следующими признаками:
1) появлением бластных клеток;
2) анемией, чаще нормоцитарной и нормохромной;
3) тромбоцитопенией;
4) лейкопенией или лейкоцитозом;
5) наличием лейкемического провала (отсутствие промежуточных форм между бластными клетками и зрелыми нейтрофилами);
6) отсутствием в лейкоцитарной формуле эозинофилов и базофилов (эозинофильно-базофильная диссоциация);
7) ускорением СОЭ.
Оценка морфологических особенностей клеток костного мозга включает:
— определение принадлежности опухолевых клеток к миелоидной или лимфоидной линии кроветворения;
— иммунофенотипирование;
— цитохимическое исследование;
— цитогенетическое исследование;
— молекулярно-биологическое исследование;
— культуральное исследование.
Критерии ремиссии.
Результаты лечения ОЛ в период индукции оцениваются по определенным критериям. Ремиссия характеризуется следующими показателями, сохраняющимися на протяжении не менее 1 месяца:
— в костном мозге число бластных клеток не превышает 5%, представлены все линии кроветворения с нормальными признаками созревания (их соотношение приближается к норме), мегакариоциты обнаруживаются, клеточность костного мозга более 20%;
— в периферической крови — абсолютное число нейтрофилов более или равно 1,0×109/л, тромбоцитов более или равно 100×109/л, бластные клетки не обнаруживаются;
— отсутствуют экстрамедуллярные очаги лейкемического роста (включая отсутствие нейролейкемии). Указанные изменения должны наблюдаться в течение 1 мес. и более.
Следует отметить, что в случае, если в пунктате костного мозга содержится менее 5% бластных клеток, но выявляются клетки с палочками Ауэра, полную ремиссию не диагностируют.
Выделяют 3 основных типа полной морфологической ремиссии (ПР): цитогенетическая (ПРц), молекулярная (ПРм), с неполным восстановлением показателей периферической крови, когда количество нейтрофилов менее 1×109/л, тромбоцитов менее 100×109/л (ПРн).
Цитогенетическая ремиссия— полная клинико-гематологическая ремиссия, при этом с помощью стандартного цитогенетического исследования не выявляются исходные аномалии кариотипа; кариотип должен быть нормальным, а количество проанализированных метафаз — не менее 20.
Молекулярная ремиссия— это полная клинико-гематологическая ремиссия при отсутствии исходно определявшихся с помощью ПЦР молекулярных маркеров ОЛ (дважды проведенный анализ).
Частичная ремиссия – это состояние кроветворной ткани, которое не соответствует критериям полной ремиссии, однако регистрируется значительное снижение количества бластных клеток (более 50% от исходного, при этом их процент в пунктате костного мозга не должен превышать 25) и нормализация показателей периферической крови с незначительными отклонениями от необходимых параметров (не обнаруживаются бластные клетки, количество тромбоцитов не менее 50×109/л,но не более 100×109/л и т.д.).
Резистентная форма ОЛ — отсутствие полной ремиссии после завершения индукционной терапии (обычно это два курса химиотерапии при ОМЛ и 2 фазы индукции при ОЛЛ), а также если после первого индукционного курса количество бластных клеток в пунктате костного мозга составляет 5% и менее без полноценного восстановления показателей периферической крови и после проведения первого курса консолидации процент бластных клеток превышает 5. Отсутствие эффекта (полной ремиссии) к концу индукционной терапии расценивается какпервичная резистентность и является основанием для перехода к другой цитостатической программе.
Критерии рецидива.
Ранним считают рецидив, возникший менее чем через 1 год от момента достижения полной ремиссии, поздним — зарегистрированный через 1 год и более. Рецидивом также является внекостномозговое поражение (нейролейкемия, поражение яичек, увеличение селезенки и т. д.) даже при отсутствии изменений в крови и костном мозге. В таблице 5 представлены основные подходы к определению минимальной остаточной популяции опухолевых клеток.
Примеры формулировки диагноза:
1. Острый лимфобластный лейкоз, развёрнутая стадия (первый острый период).
2. Острый миелобластный лейкоз, терминальная стадия.
Рекомендуемые страницы:
Читайте также:
Источник
Диагностические критерии витамин
В12-дефицитной анемии:
трехростковая цитопения (анемия,
тромбоцитопения, лейкопения);высокий цветовой показатель, гиперхромия
эритроцитов;макроцитоз, мегалоцитоз;
гиперсегментация ядер нейтрофилов,
базофильная пунктация эритроцитов,
тельца Жолли и кольца Кебота;признаки поражения нервной системы
(фуникулярный миелоз);мегалобластический тип кроветворения
в костном мозге (стернальная пункция
— основной метод верификации диагноза).
Пример формулировки диагноза:
Витамин В12-дефицитная анемия,
связанная с нарушением выработки
внутреннего фактора Касла (на фоне
атрофического гастрита), средней степени
тяжести.-
Апластическая анемия.
Различают врожденную, например,
анемия Фанкони иприобретенную
апластическуюанемию (АА). Современная
классификация приобретённых аплазий
костного мозга выделяет так называемые
идиопатические апластические анемии,
когда установить причину заболевания
не представляется возможным и
апластические анемии с предполагаемымэтиологическим фактором: ионизирующая
радиация, токи высокой частоты, вибрация,
горячий воздух, искусственное освещение;
лекарственные (нестероидные
противовоспалительные средства,
противосудорожные препараты и др.) или
токсические агенты (бензол и его
призводные), а также, ассоциированные
с вирусами (гепатита, парвовирусами,
вирусом иммунного дефицита, вирусом
Эпштейна-Барр, цитомегаловирусом) или
клональными заболеваниями кроветворения
(лейкозом, злокачественной лимфопролиферацией,
пароксизмальной ночной гемоглобинурией),
а также вторичные аплазии, развившиеся
на фоне солидных опухолей, аутоиммунных
процессов (системная красная волчанка,
эозинофильный фасциит и др.).
Основные критерии диагноза АА:
— трёхростковая цитопения: анемия,
гранулоцитопения, тромбоцитопения;
— снижение клеточности костного мозга
и отсутствие мегакариоцитов по данным
пунктата костного мозга;
—
аплазия костного мозга в биоптате
подвздошной кости (преобладание
жирового костного мозга).
Диагноз
АА устанавливается
только после гистологического исследования
костного мозга (трепанобиопсия).
Критерии тяжести апластической анемии
(Михайлова
Е.А, Устинова Е.Н., Клясова Г.А., 2008).
Нетяжелая АА: гранулоцитопения
>0,5х109.
Тяжелая
АА:клетки
нейтрофильного ряда <0,5х109/л;
тромбоциты
<20х109/л;
ретикулоциты <1,0%.
Очень
тяжелая АА:гранулоцитопения:
менее 0,2х109/л;
тромбоцитопения
менее 20х109/л.
Критерии полной ремиссии:
гемоглобин >100 г/л;
гранулоциты >1,5х109/л;
тромбоциты >100,0х109/л;
отсутствие потребности в заместительной
терапии компонентами крови.
Частичная ремиссия:
1) гемоглобин >80 г/л;
2) гранулоциты >1,0х109/л;
3) тромбоциты >20х109/л;
4) исчезновение или значительное
уменьшение зависимости от трансфузий
компонентами крови.
Пример формулировки диагноза:
Идиопатическая апластическая анемия,
тяжёлая форма.
Соседние файлы в папке внутренние
- #
- #
19.03.201620.09 Mб11Mukhin_N_A_Propedevtika_vnutrennikh_bolezney.pdf
- #
- #
- #
- #
Источник